不同糖化血红蛋白水平与牙周炎合并2型糖病患者龈下菌斑微生物的相关性
2019-11-05刘荣森
李 丹,刘荣森
(1.解放军医学院,北京 100853; 2.解放军总医院第一医学中心口腔科,北京 100853)
糖尿病是由遗传和生活饮食因素共同作用而导致的一种慢性全身性代谢性综合征,其可引起胰岛素介导的生物学效应减低,严重危害人类健康,已引起世界各国的高度重视。牙周病与糖尿病联系密切,牙周炎为糖尿病的“第六大并发症”[1]。牙周炎与胰岛素抵抗密切相关,机体的免疫炎症反应更易导致胰岛素抵抗,因此,牙周炎或牙周感染可增加糖尿病并发症的风险。与血糖正常者相比,糖尿病患者发生牙周病的可能性更大,病情更重、累及范围更广,且血糖控制不良者牙周炎较血糖控制良好者更严重[2]。菌斑微生物与牙周炎的发生发展密切相关,通过鉴别龈下菌群的种属构成可以了解微生物,特别是致病微生物对牙周病炎症反应的作用。16S rDNA测序是通过检测原核生物中编码核糖体小亚基rRNA中的高变区DNA序列的差异性,区分微生物种属,可分析临床样本中致病菌或细菌的群落结构多样性的一种方法。本研究采用16S rDNA扩增子测序技术对2型糖尿病合并牙周炎患者龈下菌斑微生物群落进行分析,探究不同糖化血红蛋白(glycosylated hemoglobin,HbA1c)水平与2型糖尿病合并牙周炎患者龈下菌斑微生物的相关性,从微生物学角度探讨2型糖尿病与慢性牙周炎的相互作用机制,为牙周炎伴2型糖尿病患者的诊治提供依据。
1 资料与方法
1.1一般资料 选取2016年3月至2018年4月解放军总医院第一医学中心口腔科和内分泌科收治的66例2型糖尿病合并牙周炎患者为研究对象,依据HbA1c水平不同分为三组:慢性牙周炎+HbA1c6.0%~6.9%为试验1组,慢性牙周炎+HbA1c7.0%~8.9%为试验2组,慢性牙周炎+HbA1c≥9.0%为试验3组,各22例。试验1组男12例、女10例,年龄35~56岁,平均(36.2±1.9)岁;体质指数19~23 kg/m2,平均(22.1±2.3) kg/m2。试验2组男11例、女11例,年龄36~56岁,平均(36.1±2.0)岁;体质指数17~23 kg/m2,平均(21.2±1.5)kg/m2。试验3组男11例、女11例,年龄35~55岁,平均(37.4±1.9)岁;体质指数19~24 kg/m2,平均(22.8±2.9) kg/m2。选择同期仅有牙周炎而血糖正常22例患者作为对照组,其中男12例、女10例,年龄35~57岁,平均(37.1±2.2)岁;体质指数18~24 kg/m2,平均(22.1±2.4) kg/m2。4组患者性别、年龄、体质指数比较差异无统计学意义(P>0.05)。本研究获得解放军总医院第一医学中心伦理委员会批准,患者均签署了知情同意书。
1.2纳入与排除标准
1.2.1纳入标准 ①慢性牙周炎合并2型糖尿的诊断[1]:牙周炎符合慢性牙周炎诊断。全口余留牙数大于20颗,至少2个位点牙龈指数≥2,探诊深度(probing depth,PD)≥5 mm,出血指数(bleeding index,BI)≥2,临床附着丧失(clinical attachment loss,CAL)≥3 mm。2型糖尿病和血糖控制水平:符合2型糖尿诊断[2]。2型糖尿病史5~10年,无严重糖尿病急性并发症,用药规律,血糖控制水平稳定,即3个月观察期间,HbA1c保持相对稳定控制水平。②慢性牙周炎血糖正常的诊断:无糖尿病病史,HbA1c≤6%,空腹血糖3.9~6.1 mmol/L,餐后2 h血糖≤7.8 mmol/L。
1.2.2排除标准 6个月内有牙周系统治疗史;口腔内有急性炎症;侵袭性牙周炎;患有除2型糖尿病外的其他系统性疾病;有吸烟史;3个月内服用抗生素;饮食和运动习惯有改变;近6个月经历外科手术或创伤;妊娠期、哺乳期女性。
1.2.3脱落和剔除标准 自动退出,不能完成观察者。HbA1c不能保持相对稳定控制者。
1.3方法
1.3.1口腔检查及血糖检测 对受试者进行系统问诊、全面口腔检查及血糖检测,完成口腔状况筛查和糖尿病筛查。口腔状况筛查主要包括对口腔状况进行全面检查,使用Florida探针系统对牙周状况进行详细记录。糖尿病筛查主要包括系统问诊,当日静脉血中空腹血糖及HbA1c水平。所有操作均由2名医师完成。
1.3.2治疗过程及样品采集 ①检查并记录牙周临床指标:使用Florida牙周探针检查并记录所有研究对象6颗指数牙16、11、26、36、31、46(如果指数牙缺失以该区段其他牙代替),每颗牙检查6个位点近颊、正中、远颊、近舌、正中、远舌)的者PD、BI、CAL。②龈下菌斑样本采集:选择受检者的6颗指数牙的颊侧为取样位点收取集合菌斑。具体方法:取样位点隔湿后,去除龈上菌斑并用气枪吹干牙面,使用无菌Gracey刮治器从牙周袋最底部刮取龈下菌斑,置于1.5 mL的磷酸盐缓冲液管中,-20 ℃保存备检。
1.3.3致病菌的检测 酚氯仿法提取菌斑DNA,应用以16S rRNA为基础的聚合酶链反应技术检测菌斑中牙龈卟啉单胞菌(Porphyromonas gingivalis,Pg)、伴放线放线杆菌(Aggregatibacter actinomycetemcomitans,Aa)、具核梭杆菌(Fusobactrriumnocleatum,Fn)、福塞坦菌(Tannerella forsythia,Tf)、中间型普里沃菌(Prevotella intermedia,Pi)、齿垢密螺旋体(Treponema denticola,Td)的阳性率;1.5%琼脂糖凝胶电泳检测结果,运用电泳凝胶成像分析软件(Fluorchem V2.0)分析各电泳条带的平均灰度值,计算细菌的相对含量。
本研究采用6种国际参考标准菌株为阳性对照,一种菌株为阴性对照。其目的是检测通用引物的通用性和特异引物的特异性。7种菌株分别为Pg(ATCC33277)、Tf(ATCC 43037)、Td(ATCC 33520)、Aa(ATCC 4371 8)、Pi(ATCC25611)、变形链球菌ATCC 27607(DNA模板由中国医科大学口腔医学院中心实验室提供)。

2 结 果
4组患者中,试验2组和试验3组各有1例退出试验。
2.14组患者PD、CAL、BI比较 4组PD、AL、BI比较差异无统计学意义(P>0.05),见表1。
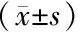

组别例数PD(mm)BICAL(mm)对照组223.10±2.321.98±2.023.99±1.22试验1组223.07±1.321.78±1.123.87±1.02试验2组213.09±1.421.89±1.433.43±2.12试验3组213.00±1.321.67±2.103.55±1.33F值0.9910.4970.881P值0.2210.6010.111
PD:牙周探诊深度;BI:龈沟出血指数;CAL:临床附着丧失;对照组:慢性牙周炎血糖正常;试验1组:慢性牙周炎+HbA1c6.0%~6.9%;试验2组:慢性牙周炎+HbA1c7.0%~8.9%;试验3组:慢性牙周炎+HbA1c≥9.0%
2.24组患者Pg、Aa、Fn、Pi、Tf、Td的检出率比较 4组Pg、Aa、Tf、Pi、Td的检出率比较差异有统计学意义(P<0.05),试验3组Pg、Aa、Tf、Pi、Td检出率高于对照组和试验1组(P<0.05);各组Fn检出率比较差异无统计学意义(P>0.05)。见表2。

表2 4组患者牙周炎微生物菌群检出率比较 [例(%)]
Pg:牙龈卟啉单胞菌;Aa:伴放线放线杆菌;Fn:具核梭杆菌;Tf:福塞坦菌;Pi:中间型普里沃菌;Td:齿垢密螺旋体;对照组:慢性牙周炎血糖正常;试验1组:慢性牙周炎+HbA1c6.0%~6.9%;试验2组:慢性牙周炎+HbA1c7.0%~8.9%;试验3组:慢性牙周炎+HbA1c≥9.0%;a与对照组比较,P<0.05;b与试验1组比较,P<0.05
2.34组牙周炎微生物菌群相对含量比较 4组Pg、Aa、Fn、Tf、Pi、Td相对含量比较差异有统计学意义(P<0.05)。试验1、2、3组Pg、Aa、Fn、Tf、Pi、Td相对含量大于对照组(P<0.05),试验2、3组Pg、Aa、Fn、Tf、Pi、Td相对含量大于试验1组(P<0.05),试验3组Pg、Aa、Fn、Tf、Pi、Td相对含量大于试验2组(P<0.05)。见表3。
2.4不同HbA1c控制水平与微生物总菌群相对含量的相关分析 试验1组、试验2组、试验3组微生物总菌群相对含量分别为32.1±1.6、34.6±2.8、36.1±1.2,不同HbA1c控制水平与微生物总菌群相对含量正相关(r=0.914,P=0.023)。
3 讨 论
2型糖尿病与牙周病关系密切,炎症的存在对糖尿病患者血糖的控制存在较大的不良影响。相关研究显示,高血糖可改变体内中性粒细胞的趋化性,黏附作用和吞噬作用,使机体对牙周炎或牙周感染的敏感性增强,导致免疫细胞产生更多的炎症因子和介质[3-6]。当糖尿病血糖控制较差时,机体的细胞因子浓度及龈沟液中的炎症因子水平相应升高,而对患者进行牙周基础治疗后,血糖水平均会有所下降,可见牙周基础治疗对2型糖尿病的控制有一定效果[7-8]。
菌斑的微生物与牙周炎的发生、发展密切相关,分析龈下菌群的种属构成可以了解微生物,特别是致病微生物对牙周病炎症反应的作用。研究表明,在镜下观察及免疫组织化学法进行细菌检测未发现糖尿病的状态对牙周可疑致病菌存在特异性联系[7]。随着试验方法的丰富,应用聚合酶链反应法对特定菌种进行检测发现,受牙周炎症水平、血糖控制水平等条件影响,部分牙周炎伴2型糖尿病患者龈下菌斑中可疑致病菌在种属上存在差异[9-12]。
近年来许多研究应用聚合酶链反应进行细菌检测,该方法特异性强、方便快速、灵敏度高等,但仅能检测目标菌种的存在与否。庞大的数据为筛选可疑致病微生物提供了更大的空间,对细菌的研究从原来的种属构成比发展到各微生物种间相互作用网络,为病因学、疾病的诊疗提供了新的推论。
在牙周病的微生物种类中,目前有一部分细菌已被认为在牙周炎的发生发展中起重要作用,其中证据充分的致病菌包括Pg、Tf、Aa;而直肠弯曲杆菌、缠结优杆菌、Fn、Pi、变黑普菌、微小微单胞菌、中间链球菌和Td则为中等证据的致病菌[13]。微生物群落在不同个体内的数量构成及分布情况均不同,通过对微生物多样性的分析可以了解微生物群落在罹患2型糖尿病等全身疾病时是否具有共性差异,进而从微生物角度解析牙周病与2型糖尿病之间的关系。早期研究表明,使用微生物涂片法及免疫组织化学法进行细菌检测无法明确高血糖状态与牙周致病菌之间是否存在特异性联系[14]。黄婧[15]对慢性牙周炎与牙周炎伴2型糖尿病患者龈下菌斑中7种牙周可疑致病菌(Pg、Tf、Td、Fn、Pi、变黑普菌和Aa)进行定性分析,结果显示两组7种可疑致病菌电泳灰度值比较差异无统计学意义。16S rDNA是编码原核生物核糖体小亚基基因,包括10个可变区,其因细菌不同而存在差异,且变异程度与细菌的系统发育密切相关,具有种、属结构调整,该基因已逐渐成为细菌鉴定的“金标准”[16-17]。随着分子生物技术的发展,16S rDNA基因克隆文库法不需分离培养微生物,增加了检测和鉴定口腔中非培养微生物的能力[18-19]。本研究结果显示,4组PD、BI、CAL比较差异无统计学意义。
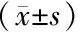

组别例数 Pg Aa Fn Tf Pi Td对照组2223.1±1.426.9±3.926.1±1.926.8±2.325.9±1.226.7±3.9试验1组2229.2±2.4a31.5±3.1a32.1±1.9a32.3±1.0a32.1±3.1a33.1±1.9a试验2组2133.1±3.1ab34.1±2.8ab35.1±1.3ab32.1±2.2 34.5±1.1ab34.1±1.2ab试验3组2135.2±1.1abc36.0±1.8abc36.0±2.2abc35.1±2.1abc33.1±1.4abc36.9±0.8abcF值32.00623.10020.10329.20632.10030.125P值<0.001<0.001<0.001<0.001<0.001<0.001
Pg:牙龈卟啉单胞菌;Aa:伴放线放线杆菌;Fn:具核梭杆菌;Tf:福塞坦菌;Pi:中间型普里沃菌;Td:齿垢密螺旋体;对照组:慢性牙周炎血糖正常;试验1组:慢性牙周炎+HbA1c6.0%~6.9%;试验2组:慢性牙周炎+HbA1c7.0%~8.9%;试验3组:慢性牙周炎+HbA1c≥9.0%;a与对照组比较,P<0.05;b与试验1组比较,P<0.05;c与试验2组比较,P<0.05
近年来,牙周炎合并糖尿病的研究成为热点。马丽等[4]研究表明,轻度牙周炎合并糖尿病患者Pi检出率低于无糖尿病牙周炎者,重度牙周炎合并糖尿病患者的Aa、Pg、Tf检出率高于对照组,差异有统计学意义,而Td、Fn及其他情况下各菌种的检出率比较差异无统计学意义。Ebersole等[5]研究运用棋盘式DNA杂交技术及酶联免疫吸附试验法比较了西班牙裔的合并牙周炎与2型糖尿病患者与未患糖尿病患者菌斑构成及相应细菌抗体水平,结果显示糖尿病患者菌斑中Pg、Aa及弯曲菌属检出率高于非糖尿病的牙周炎患者,但仅有糖病患者中直肠弯曲杆菌的抗体水平增高。Davila-Perez等[6]研究发现,糖尿病伴牙周炎与无牙周炎患者Pg的检出率比较差异有统计学意义。Hintao等[7]分析2型糖尿病合并牙周炎患者唾液、龈上菌斑及龈下菌斑中的17种菌株,结果显示2型糖尿病合并牙周炎患者与2型糖尿病不合并牙周炎患者的唾液、口腔含漱液和龈下菌斑的生物体系差异均无统计学意义。曾红燕和杨圣辉[8]通过聚合酶链反应技术检测目标微生物发现2型糖尿病慢性牙周炎的厌氧菌总数、口腔链球菌总数、核梭杆菌、口腔乳杆菌数量均低于非糖尿病慢性牙周炎患者。Casarin等[20]采用16S rRNA基因克隆测序方法比较未控制的2型糖尿病与无糖尿病的慢性牙周炎患者龈下菌斑多样性,其中慢性牙周炎患者中卟啉菌属、绒毛产线菌、真细菌、坦纳菌属和密螺旋体的检出率较高;未控制的 2型糖尿病患者中放线菌属、奈瑟菌属、孪生菌属、艾肯菌属、月形单胞菌属、放线杆菌属、二氧化碳噬纤维菌属、梭菌属、韦荣菌属、链球菌属的检出率较高。Casarin等[21]和Nowakowska等[22]的研究证实,血糖水平可控制糖尿病个体龈下牙周袋中Ⅰ型Epstein-Bart病毒和念珠菌的定植。还有文献对牙周炎和糖尿病的相关性进行综述和研究[23-24]。本研究结果与上述相关研究结果不同的原因可能与病例选取、检测方法、研究目的、指标选择不同等有关。本研究结果还显示,不同HbA1c控制水平与微生物总菌群相对含量呈正相关。
综上所述,受试者条件、试验方法、选择检测的致病菌不同等因素的影响,尚不能确定在牙周炎合并2型糖尿病患者相对无2型糖尿病牙周炎患者在口腔菌群方面的特征性差异。但控制牙周炎可能有降低血糖水平的作用,同样,控制血糖水平可能缓解牙周炎的进展。
