颈淋巴结清除术前不同剂量131 I对甲状腺癌患者唾液腺功能和生活质量的影响及作用机制研究
2019-10-18樊雪缘杨绮周凡廖杰
樊雪缘,杨绮,周凡,廖杰
宜宾市第二人民医院核医学科,四川宜宾644000
甲状腺癌(thyroid cancer,TC)是临床上最常见的头颈部恶性肿瘤之一,好发于中青年女性,主要为分化型和未分化型两种,随着人们生活方式及习惯的改变,其发病率呈现出上升的趋势[1]。其中分化型TC占所有TC的80%,且极易发生转移并累及其他重要器官和组织,对患者的生命安全造成严重威胁[2-3]。目前,TC以外科手术切除病变组织为主要治疗方式,但术后复发率较高[4]。131I辅助外科手术进行治疗,可清除残留的肿瘤细胞和转移灶,具有较为良好的疗效和生存预后[5],但也有研究认为,131I辅助治疗后易出现明显的唾液腺损伤[6]。目前关于131I使用剂量也存在较大争议,且不同剂量131I辅助治疗对TC患者的唾液腺功能、细胞周期和细胞凋亡率等影响的相关报道较少。因此,本研究为探讨颈淋巴结清除术前不同剂量131I对甲状腺癌患者唾液腺功能和生活质量的影响及作用机制研究,为临床使用提供指导,现报道如下。
1 对象与方法
1.1 研究对象
选取2016年1月至2019年1月宜宾市第二人民医院收治的64例TC患者。纳入标准:①经病理学及影像学检查确诊;②首次检查确诊,此前未接受任何相关治疗;③年龄18~60岁,意识清醒、行动方便;④既往体健,未合并冠心病、高血压、糖尿病或高血脂等慢性疾病;⑤未服用任何甲状腺素及相关制剂。排除标准:①既往颈部手术史者;②既往抽烟、酗酒及吸毒史者;③治疗期间出现与原发病无关的病症者;④肿瘤细胞出现脑转移或骨转移者;⑤合并严重心、肝、肾等重要脏器疾病者。采用随机数字表法将64例患者分为低剂量组和高剂量组,各32例。低剂量组,男8例,女24例,年龄21~56岁,平均年龄为(42.16±3.66)岁;TNM分期[7]:Ⅱ期20例,Ⅲ期12例。高剂量组,男10例,女22例,年龄23~57岁,平均年龄为(43.08±3.93)岁;TNM分期:Ⅱ期23例,Ⅲ期9例。低剂量组和高剂量组患者性别、年龄、TNM分期等基线特征比较,差异均无统计学意义(P>0.05),具有可比性。本研究经医院伦理委员会审批通过,所有研究对象及家属均对本研究知情同意并签署知情同意书。
1.2 治疗方法
所有患者入组后完善各项检查,治疗前均给予患者131I辅助治疗,低剂量组患者治疗剂量为1.1~3.7 GBq(30~100 mCi),高剂量组患者治疗剂量为5.5~7.4 GBq(150~200 mCi)。所有患者均接受胸部CT和X线等扫描检测并常规切除患者的甲状腺和峡部肿瘤组织,并依据不同方位进行淋巴结清除,位于中央者23例,解剖喉返神经,清除气管旁、甲状腺周围和患侧喉返神经周围淋巴结;位于侧方者25例,牵开或离断胸锁乳突肌,游离并牵开颈内静脉,切除其周围和后方淋巴脂肪组织;位于下方者16例,牵开颏下和颌下肌肉组织,清除颌下和颏下淋巴结。治疗后12 h均给予维生素C咀嚼,治疗期间忌食富含碘的食物及相关药物1个月,间隔3个月给予第2次相同治疗,嘱患者多饮水并服用醋酸泼尼松片以减轻局部放射性炎性反应所致的水肿,治疗后给予全身扫描以监测患者的治疗情况。所有患者治疗结束1周后开始口服左甲状腺素钠片,开始剂量为50~100 μg/d,可每隔2~4周增加 25~50 μg/d,一般维持剂量为 100~200 μg/d。直到促甲状腺相关激素水平控制到正常水平。
1.3 检测方法和观察指标
1.3.1 唾液腺功能分别于治疗前后测定两组患者的唾液pH值、静态唾液流率和动态唾液流率以评价其唾液腺功能。其中静态唾液流率检测方法为:检测前1天临睡前给予口腔清洁,并维持8 h不刷牙和漱口,空腹、端坐于安静室内、头稍前倾、眼睛睁开,先用蒸馏水漱口,手持20 ml量筒,使唾液沿下唇逐渐滴入量筒内(嘱患者勿咽下及吸吮唾液),持续10 min,结束时将口内剩余唾液全部吐入试管,收集并测定其静态唾液流率。取唾液5 ml,置入无菌试管,采用精密pH试纸测定唾液pH值。动态唾液流率检测方法为:检测完静态唾液流率后即将枸橼酸(0.1 mol/L)滴于舌背前部6 min,采集唾液的方法同静态唾液流率,收集唾液并测定其动态唾液流率。唾液流率(ml/min)=单位时间内唾液分泌总量。
1.3.2 生活质量分别于治疗前后采用健康调查简表(the MOS 36-item short-form health survey,SF-36)评价两组患者的生活质量,包括生理功能、生理职能、躯体疼痛、一般健康状况、精力、社会功能、情感职能和精神健康,分值越高表示生活质量越好[8]。
1.3.3 细胞周期和细胞凋亡率手术过程中收集两组患者切除的TC组织,病理学检查确认组织的性质,生理盐水清洗TC组织并用吸水纸吸干水分,将组织放入液氮中迅速冷冻,-70℃冰箱保存。取两组患者的TC组织的匀浆样本,从组织中提取细胞并分为低剂量亚组和高剂量亚组,采用流式细胞仪检测激发波长488 nm处的细胞分布情况,根据软件计算细胞周期(G0/G1期、S期和G2/M期)。采用TUNEL细胞凋亡检测试剂盒对细胞凋亡率进行检测,采用TUNEL试剂标记凋亡细胞,DAPI试剂标记细胞核并反映细胞总数,荧光显微镜下分别观察凋亡细胞数目和细胞总数,计算细胞凋亡率。
1.4 统计学方法
采用SPSS 22.0软件对数据进行统计学分析。计数资料以例数表示;计量资料以均数±标准差(±s)表示,组内比较采用配对t检验,组间比较采用独立样本t检验。以P<0.05为差异有统计学意义。
2 结果
2.1 唾液腺功能比较
治疗前,两组患者的唾液pH值、静态唾液流率和动态唾液流率比较,差异均无统计学意义(P>0.05);治疗后,两组患者的唾液pH值较治疗前升高,静态唾液流率和动态唾液流率均较治疗前下降,差异均有统计学意义(P<0.05)。治疗后,低剂量组患者的唾液pH值低于高剂量组,静态唾液流率和动态唾液流率高于高剂量组,差异均有统计学意义(P<0.05)。(表1)
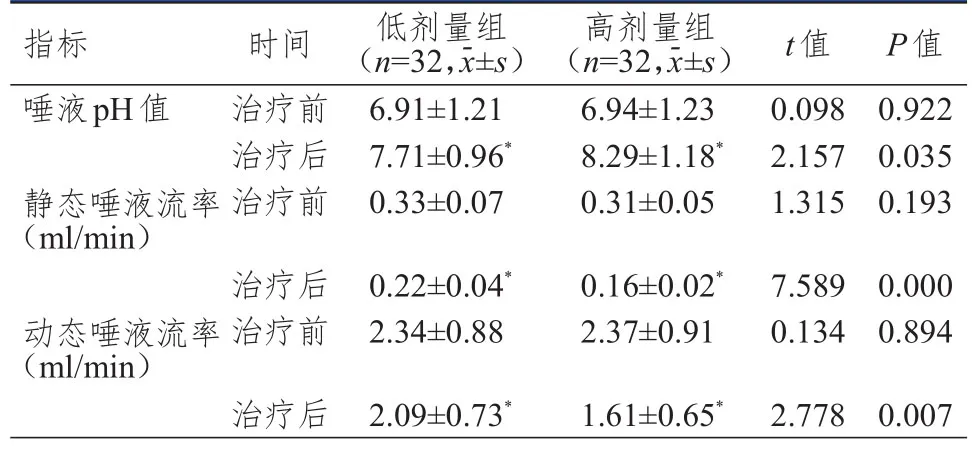
表1 治疗前后两组TC患者唾液腺功能比较
2.2 生活质量评分比较
治疗前,两组患者的SF-36量表各维度评分比较,差异均无统计学意义(P>0.05);治疗后,两组患者的SF-36量表各维度评分均高于本组治疗前,差异均有统计学意义(P<0.05);低剂量组患者SF-36量表各维度评分均高于高剂量组,差异均有统计学意义(P<0.05)。(表2)
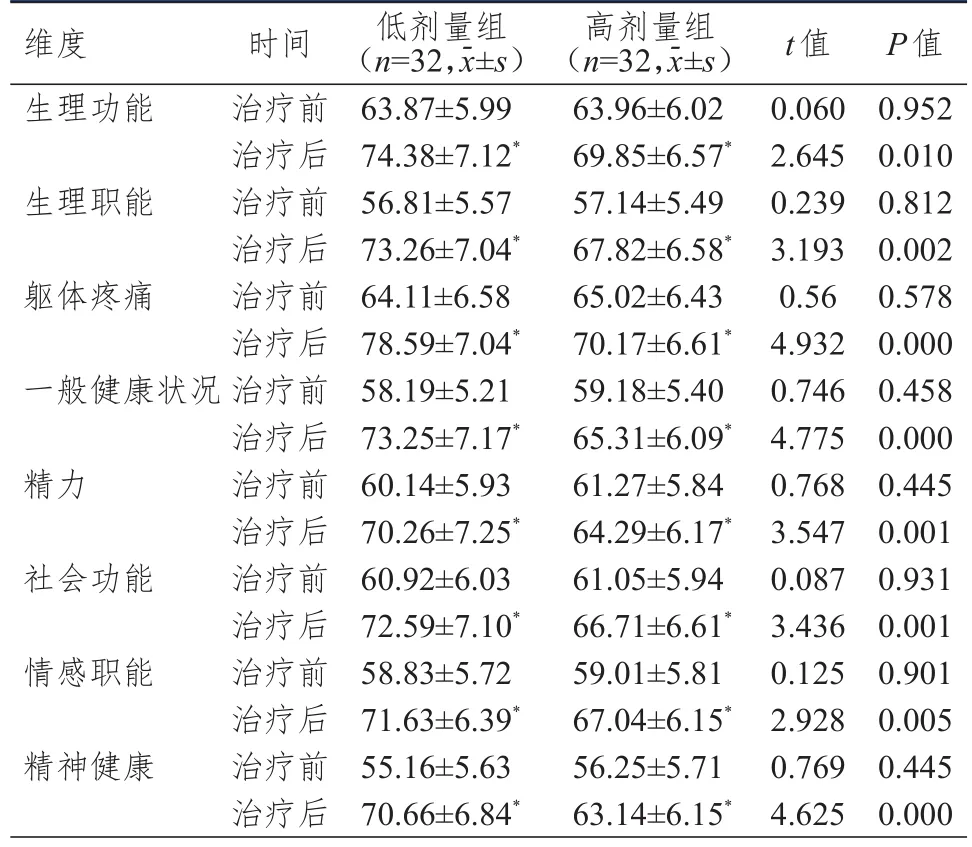
表2 治疗前后两组TC患者生活质量评分比较
2.3 细胞周期和细胞凋亡率比较
低剂量亚组的G0/G1期细胞数和细胞凋亡率均明显低于高剂量亚组;S期和G2/M期细胞数明显高于高剂量亚组,差异均有统计学意义(P<0.01)。(表3)
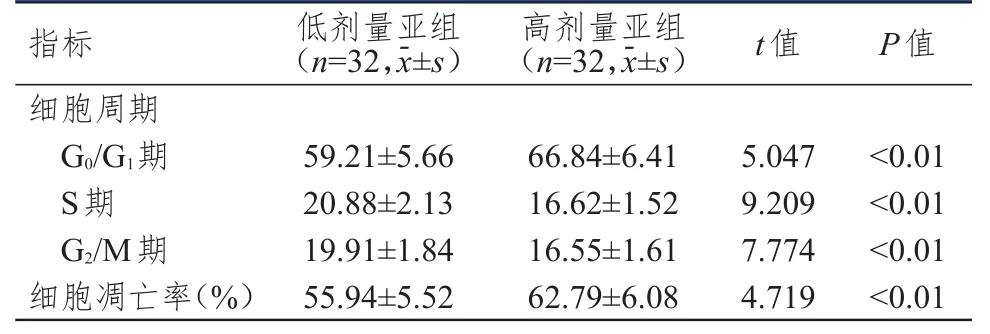
表3 低剂量亚组和高剂量亚组中细胞周期和细胞凋亡率比较
3 讨论
TC患者发病机制复杂,主要与内分泌代谢失衡、环境辐射、I缺乏等因素有关,以分化型为主,恶性程度较低,临床病情进展速度较慢,但易发生病灶转移。TC发病后,患者甲状腺内出现肿块且质地坚硬、固定和颈淋巴结肿大等症状,一旦累及其他重要器官和组织,不仅严重影响患者的生活质量,甚至可导致死亡[9-10]。由于外科手术难以彻底清除肿瘤组织,实践中随着TC手术方式不断发展,选择颈淋巴结清除术可针对性清除其他微小淋巴结,在一定程度上提高了肿瘤组织和淋巴结的清除率,临床上被广泛使用,但该术式也无法彻底清除肿瘤组织[11-12]。因此需要131I辅助治疗,131I进入机体后被甲状腺吸收,对残余的肿瘤组织进行破坏,进而达到治疗效果。因131I安全剂量范围较大,目前尚未有统一的治疗剂量和标准[13]。
放射性131I在衰变时产生一定的γ射线,进而对机体器官功能等造成一定的损害,王建等[14]研究也指出131I会在治疗过程中对患者本人、家属及医务工作者产生一些不良反应,剂量越大,不良反应越多。此外,由于唾液腺小叶导管上皮细胞的细胞膜上存在丰富的Na/I同向转运体,因其血供丰富,可从血液中主动摄取131I而引起唾液腺的放射性损伤。李欢等[15]研究指出,131I引起的唾液腺损伤若不及时干预可引起口腔干燥综合征、涎腺炎等不可逆的远期并发症。131I会对腺体造成不同程度的破坏,降低静态唾液流率、动态唾液流率,导致碳酸氢盐和其他无机磷酸盐在唾液中堆积,浓度逐渐升高,使得pH值升高;当剂量升高时,静态唾液流率和动态唾液流率越低,pH值升高越明显[16]。本研究结果显示,治疗后,两组患者的唾液pH值较治疗前升高,静态唾液流率和动态唾液流率均较治疗前下降,差异均有统计学意义(P<0.05)。治疗后,低剂量组患者的唾液pH值低于高剂量组,静态唾液流率和动态唾液流率均高于高剂量组,差异均有统计学意义(P<0.05)。
李祖茂等[17]研究指出,不同剂量的131I均能使细胞周期停滞于G0/G1期,增加凋亡细胞率。本研究结果显示,低剂量亚组的G0/G1期细胞数和细胞凋亡率均明显低于高剂量亚组;S期和G2/M期细胞数明显高于高剂量亚组,差异均有统计学意义(P<0.01)。表明不同剂量131I均可杀伤肿瘤细胞,使增殖过程停滞于G0/G1并诱导细胞凋亡,但低剂量治疗效果稍弱。TC细胞或其转移的肿瘤组织具有很强的摄I能力,131I治疗具有较好的靶向作用,可借助其衰变过程中发射出的γ射线和β射线,杀死1~2 mm范围组织中的肿瘤细胞及正常细胞,破坏肿瘤细胞功能,并在一定程度上抑制甲状腺组织功能,进而抑制甲状腺激素(thyroid hormone,TH)的分泌,由于TH可产生促进作用进而间接调控肿瘤细胞的生长,抑制TH分泌时具有较好的抑制TC转移及复发的作用[18-19]。131I的剂量决定了γ射线和β射线的密度,131I剂量越大,对肿瘤细胞的杀伤效应明显。但131I剂量过大会造成邻近腺体受到损伤,对甲状腺功能产生一定的影响。在131I辅助颈淋巴结清除术对TC患者进行治疗的过程中,应当注意调整剂量,以使其发挥最好的治疗效果而产生较小的不良反应。本研究表明,治疗后,两组患者的生活质量评分均高于治疗前,差异具有统计学意义(P<0.05);低剂量组患者生理功能、生理职能、躯体疼痛、一般健康状况、精力、社会功能、情感职能和精神健康评分均高于高剂量组,差异均有统计学意义(P<0.05)。进一步表明低剂量131I辅助颈淋巴结清除术对改善TC患者的预后疗效更佳[20-21]。
综上所述,1.1~3.7 GBq治疗剂量的131I辅助颈淋巴结清除术对TC患者进行治疗,可减轻高剂量131I辅助治疗所带来的唾液腺损伤,提高患者生活质量,值得临床借鉴。
