鼻内镜手术在鼻中隔高位偏曲伴慢性鼻-鼻窦炎患者中的应用效果
2019-10-18张妍
张妍
解放军第九二四医院耳鼻咽喉头颈外科,广西桂林 541002
鼻中隔偏曲及慢性鼻-鼻窦炎是耳鼻喉科常见病 症,两种疾病常同时出现。研究表明,鼻腔局部解剖结构的改变是鼻窦炎的重要致病因素,特别是鼻中隔偏曲;鼻中隔偏曲会引发机体鼻腔及鼻窦通气引流功能障碍,进而诱发慢性鼻窦炎。既往对于鼻中隔高位偏曲伴慢性鼻-鼻窦炎多采用传统开放手术、内镜手术及分期手术等进行治疗,但不良反应较多,且容易复发。该研究选取2013年1月—2018年6月在该科进行鼻内镜下鼻中隔高位偏曲矫正术结合鼻窦手术的40例鼻中隔高位偏曲伴慢性鼻-鼻窦炎患者作为观察组,同期选取在该科进行鼻内镜鼻窦手术的40例鼻中隔高位偏曲伴慢性鼻-鼻窦炎患者作为对照组,对比分析两种治疗方式的效果,现报道如下。
1 资料与方法
1.1 一般资料
该研究选取在该科进行鼻内镜下鼻中隔高位偏曲矫正术结合鼻窦手术的40例鼻中隔高位偏曲伴慢性鼻-鼻窦炎患者作为观察组,同期选取在该科进行鼻内镜鼻窦手术的40例鼻中隔高位偏曲伴慢性鼻-鼻窦炎患者作为对照组。纳入标准:所有患者均鼻镜、鼻内窥镜及鼻窦CT检查确诊为鼻中隔高位偏曲;合并慢性鼻-鼻窦炎,诊断标准参照《慢性鼻-鼻窦炎临床诊疗指南(CPOS-2008)》中疾病相关标准;有反复性发作的鼻塞、流涕、头痛及嗅觉能力不同程度减退等症状,且症状持续3个月有余;经保守治疗无效,凝血功能正常,有手术指征,临床资料完整;该研究经该院伦理委员会批准,所有患者知情同意。排除标准:合并严重内科疾病患者,有鼻部手术病史者,手术禁忌证者,合并其他影响嗅觉、鼻腔通气功能疾病者,妊娠及哺乳期女性,精神疾病患者,不能配合完成研究者。其中对照组男23例,女17例;年龄19~52岁,平均年龄(37.1±6.1)岁;病程病程 13~62 个月,平均(19.8±2.1)个月。观察组男21例,女19例;年龄20~53岁,平均年龄(37.3±5.4)岁;病程病程 12~59 个月,平均(19.2±2.7)个月。经统计分析,两组一般资料差异无统计学意义(P>0.05),组间具有可比性。
1.2 治疗方法
1.2.1 对照组 患者在全身麻醉下进行鼻内镜 (型号AC100)鼻窦手术,具体操作如下:在鼻内镜引导下依据患者病情判断是否需要切除钩突,结合影像学检查结果选择性开放前组筛窦、后组筛窦、额窦及蝶窦,扩大上颌窦口呈自然开口状态;术后检查鼻腔通气功能,处理完毕后进行膨胀海绵填塞鼻腔,术后常规抗感染等处理,术后48 h内拔除鼻腔填塞物。术后第1周内每天进行1次鼻腔冲洗,术后7 d鼻内镜下清除鼻腔分泌物及干痂,确保术腔通畅;之后每周复诊并进行术腔清理1次,连续3周;随诊中如发现鼻腔粘连应及时分离。随后改为2周复诊并进行术腔清理1次,直至鼻腔上皮化。
1.2.2 观察组 患者在全身麻醉下先行鼻中隔偏曲矫正术,具体操作如下:鼻内镜下仔细检查鼻中隔偏曲具体情况,切开并分离黏软骨膜,充分暴露偏曲部分,同法分离对侧侧黏软骨膜;完整切除偏曲部分软骨,修整削平后浸入生理盐水备用;之后进行鼻中隔矫正,待偏曲完全矫正后修整后软骨填回原位。术中注意保护筛板,以免筛板损伤引发脑脊液鼻漏。之后进行鼻内镜鼻窦手术,手术方法及术后处理与对照组相同。
1.3 观察指标
所有患者术后均随访6个月以上,对两组治疗效果、生活质量及并发症发生情况进行对比分析。
1.4 评价标准
疗效评价标准:临床症状及体征基本消失,鼻内镜结果显示窦口均完全开放、窦腔黏膜及鼻腔愈合良好且窦腔内无脓性分泌物为痊愈;临床症状及体征得到显著改善,鼻内镜结果显示窦口均开放良好、窦腔黏膜基本上皮化且窦腔内无脓性分泌物为显效;临床症状及体征有所改善,鼻内镜结果显示窦腔黏膜及鼻腔出现小面积红肿、部分肥厚及少量肉芽,窦腔内有少量脓性分泌物为有效;临床症状及体征未改善或加重,鼻内镜结果显示窦口狭窄甚至完全闭锁、存在窦腔黏膜粘连、窦腔内有大量脓性分泌物为无效;总有效率=(痊愈+显效+有效)例数/总例数×100%。生活质量采用GQOLI量表进行,该量表分为生理、心理、社会和物质生活4个维度,各维度得分与生存质量成正比[1]。
1.5 统计方法
该研究数据采用SPSS 21.0统计学软件进行分析,计量资料采用(±s)表示,进行t检验;计数资料采用百分比表示,进行χ2检验;P<0.05为差异有统计学意义。
2 结果
2.1 两组治疗效果比较结果
观察组治疗总有效率显著高于对照组(P<0.05),见表1。

表1 两组治疗效果比较
2.2 两组生活质量比较结果
术前两组生活质量各维度评分比较差异无统计学意义(P>0.05);经治疗两组患者生活质量均得到显著提升(P<0.05),且观察组术后生活质量显著高于对照组(P<0.05);见表 2。
2.3 两组并发症发生情况
两组患者手术均成功。对照组并发症发生率为10.0%(1例术后出血,3例术腔粘连,4/40);观察组并发症发生率为2.5%(1例术腔粘连,1/40);两组比较差异有统计学意义(χ2=3.840 0,P<0.05)。 5 例并发症患者均经对症处理后痊愈。
表2 两组患者手术前后生活质量比较[(±s),分]
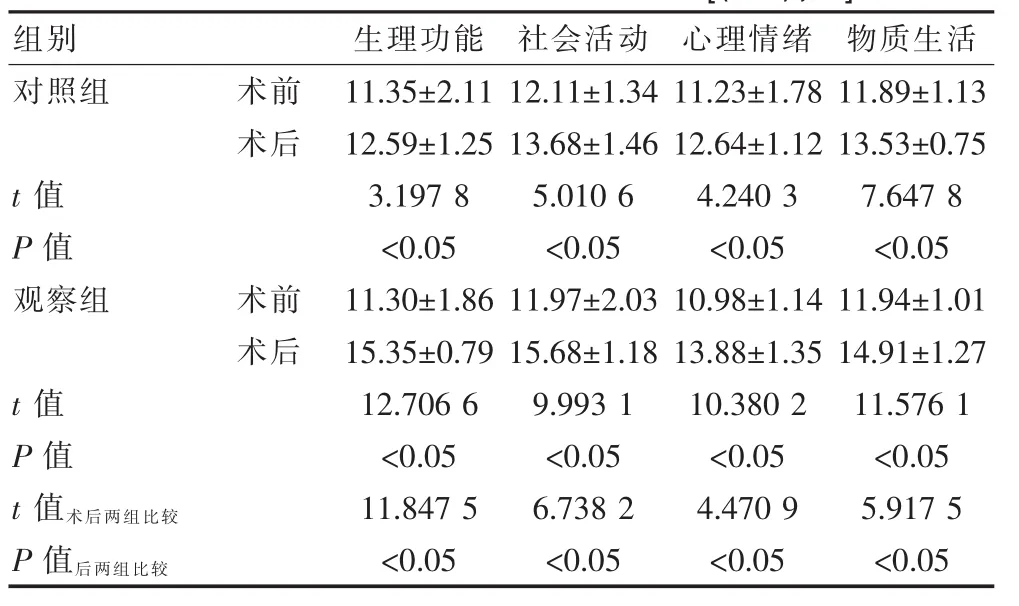
表2 两组患者手术前后生活质量比较[(±s),分]
组别 生理功能 社会活动 心理情绪 物质生活对照组 术前术后t值P值观察组 术前术后t值P值t值术后两组比较P 值后两组比较11.35±2.11 12.59±1.25 3.197 8<0.05 11.30±1.86 15.35±0.79 12.706 6<0.05 11.847 5<0.05 12.11±1.34 13.68±1.46 5.010 6<0.05 11.97±2.03 15.68±1.18 9.993 1<0.05 6.738 2<0.05 11.23±1.78 12.64±1.12 4.240 3<0.05 10.98±1.14 13.88±1.35 10.380 2<0.05 4.470 9<0.05 11.89±1.13 13.53±0.75 7.647 8<0.05 11.94±1.01 14.91±1.27 11.576 1<0.05 5.917 5<0.05
3 讨论
鼻中隔是鼻腔阀门系统的关键组件,鼻中隔处于正常位置的重要前提是各解剖结构生长发育均衡,同时鼻中隔位置正常对维持两侧鼻腔结构对称及鼻腔正常通气功能具有重要意义。鼻中隔偏曲,特别是鼻中隔高位偏曲会压迫中鼻甲使其外移,引发同侧中鼻道变狭窄,导致鼻气道阻力增加;同时高位偏曲的鼻中隔可能对鼻窦窦口产生直接压迫,引发鼻道窦口复合体部分骨质增厚,导致鼻窦口狭窄,妨碍鼻窦的通气引流;此外,鼻中隔偏曲还会降低鼻甲外侧鼻黏膜纤毛分布,影响鼻腔及鼻窦分泌物排出;诱发鼻窦炎[2-4]。由此可见,鼻中隔偏曲是鼻窦炎的重要危险因素,两种疾病长相伴出现,研究表明鼻中隔偏曲患者慢性鼻-鼻窦炎的发生率为69.73%[5-6]。因鼻中隔高位偏曲伴慢性鼻-鼻窦炎患者的解剖位置复杂,且鼻中隔高位偏曲常会引起对侧鼻腔解剖变异,若不同期处理鼻中隔偏曲不仅有碍鼻窦手术进行,也影响术后鼻窦及中鼻道的引流、术腔清理等,影响手术效果,增加术后并发症发生及鼻窦炎复发风险。
因筛窦与周围解剖结构复杂,传统手术术野不清,导致无法彻底矫正,同时术中在剥离鼻中隔后部黏骨膜时容易对正常组织造成损伤,导致术后并发症发生率及鼻窦炎复发率较高。鼻内镜下手术术野清晰,进行鼻内镜下联合手术治疗可保证鼻中隔偏曲得到彻底矫正,降低对正常组织的损伤;同时可观察鼻腔组织内部结构特征,有利于彻底清除病变组织,提高手术效果,减少并发症发生[7-8]。
该研究结果显示:观察组治疗总有效率显著高于对照组 [95.0%vs 77.5%(χ2=5.164 7,P<0.05)]; 经治疗两组患者生活质量均得到显著提升(P<0.05),且观察组术后生活质量显著高于对照组 [生理功能:(15.35±0.79)分 vs(12.59±1.25)分(t=11.847 5);社会活动:(15.68±1.18)分 vs(13.68±1.46)分(t=6.738 2);心理情绪(13.88±1.35)分 vs(12.64±1.12)分(t=4.470 9);物质生活:(14.91±1.27)分 vs(13.53±0.75)分(t=5.917 5);(P<0.05)]。 观察组并发症发生率显著低于对照组(2.5%vs 10.0%,χ2=3.8400,P<0.05);与栗俊平等[9]研究结果相符,栗俊平等研究发现,鼻内镜下鼻中隔高位偏曲矫正术组治疗总有效率现在高与对照组(100%vs 78%,P<0.05),并发症发生率显著低于对照组(P<0.05)。
综上所述,鼻内镜下鼻中隔高位偏曲矫正术结合鼻窦手术可显著提高鼻中隔高位偏曲伴慢性鼻-鼻窦炎患者的治疗效果及生活质量,同时降低并发症的发生,值得临床借鉴推广。在临床治疗中,应严格掌握各种术式的适应证,结合患者具体病情为其选择手术方案,以取得最佳的治疗效果。
