神经刺激仪引导下神经阻滞麻醉在超高龄高危老年患者髋部手术中的应用分析
2019-10-15郑宝生吴爱井谢劲勇通讯作者
郑宝生 吴爱井 谢劲勇(通讯作者)
272100济宁市兖州区人民医院麻醉科,山东济宁
随着我国人口老龄化进程的不断加快,由于病理性或外伤性需要接受髋部手术的老年患者也不断增多。如何选择适合老年患者的麻醉方法,是临床必须面对的问题[1]。我院将神经刺激仪定位下肢神经阻滞麻醉应用于超高龄高危老年患者髋部手术,取得了较为满意的效果,现报告如下。
资料与方法
2017年4月-2018年3月收治行髋部手术超高龄高危老年患者100例,均为非气管插管全身麻醉,年龄75~95岁,ASAⅡ~Ⅲ级;手术方式为髋关节置换术、股骨粗隆间骨折闭合复位术、股骨上端骨折内固定术等,根据编号奇偶数分为两组各50例。A组男29例,女21例,年龄75~92岁,平均(81.2±10.7)岁;手术时间62~100 min,平均(81±19)min。B组男27例,女23例,年龄78~95岁,平均(85.1±10.9)岁;手术时间69~101 min,平均(85±16)min。所有患者及(或)家属均签署知情同意书,本研究经医院伦理委员会批准。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。
方法:所有患者进入手术室后开放静脉通路,常规鼻导管吸氧,监测生命体征,准备好麻醉机,如出现意外情况可以及时处理。A组常规静脉注射咪达唑仑1~2 mg,芬太尼0.05 mg,取侧卧位,患肢在上,尽可能地屈膝屈髋,使用神经刺激器定位腰丛和坐骨神经阻滞麻醉[2]。取两髂嵴最高点连线,做与脊柱中线的垂直线,以其交点向患侧旁开4~5 cm为进针点[3],以100 mm PAJUNK神经丛刺激针垂直皮肤进针,触到L4横突,针尖再偏向头侧[4]。若引发股四头肌颤搐,将刺激电流调整为0.5 mA,如股四头肌仍颤搐即可确认针尖非常接近腰丛,回抽无血无液,注入1%利多卡因3~5 mL,可见肌肉颤搐立即消失,否则重新调整;注完药量后,逐渐增加神经刺激器输出电流至1.5 mA,无肌肉颤搐发生,缓慢注入0.5%罗哌卡因20~25 mL;为避免术中患者焦虑紧张,可给予小剂量丙泊酚泵注。两组患者麻醉效果满意,均能满足手术要求。
表1 两组麻醉前后各时间点HR水平比较(±s,次/min)

表1 两组麻醉前后各时间点HR水平比较(±s,次/min)
组别 n 麻醉前 麻醉后5 min 麻醉后10 min 麻醉后20 min 麻醉后30 min 麻醉后60 min A组 50 83.0±8.1 82.0±8.3 83.0±9.2 79.0±9.2 83.0±11.2 81.0±10.1 B组 50 86.0±4.5 85.0±4.3 84.0±7.1 78.0±12.5 83.0±7.1 85.0±10.1 t 2.28 2.26 0.60 0.45 0 1.06 P 0.02 0.02 0.54 0.64 1.00 0.28
表2 两组麻醉前后各时间点SBP水平比较(±s,mmHg)

表2 两组麻醉前后各时间点SBP水平比较(±s,mmHg)
组别 n 麻醉前 麻醉后5 min 麻醉后10 min 麻醉后20 min 麻醉后30 min 麻醉后60 min A组 50 151.0±13.6 150.0±13.8 143.0±15.4 146.0±14.5 148.0±14.2 152.0±14.1 B组 50 152.0±14.0 138.0±19.8 120.0±28.8 121.0±22.6 135.0±14.8 142.0±10.2 t 0.36 3.15 4.97 6.58 4.48 4.06 P 0.71 0.00 0.00 0.00 0.00 0.00
表3 两组麻醉前后各时间点DBP水平比较(±s,mmHg)

表3 两组麻醉前后各时间点DBP水平比较(±s,mmHg)
组别 n 麻醉前 麻醉后5 min 麻醉后10 min 麻醉后20 min 麻醉后30 min 麻醉后60 min A组 50 79.0±11.1 75.0±13.1 78.0±12.5 72.0±11.8 76.0±9.3 73.0±7.6 B组 50 78.0±16.4 74.0±17.8 60.0±15.8 58.0±10.1 68.0±8.1 73.0±3.6 t 0.35 0.31 6.31 6.37 4.58 0 P 0.72 0.74 0.00 0.00 0.00 1.00
观察项目:①记录两组麻醉前及麻醉后5、10、20、30、60 min HR、SBP、DBP指标。②注药完毕后,患者立即平卧,记录感觉和运动阻滞起效时间以及维持时间。③比较两组患者术后舒适度情况。
结 果
两组麻醉前后各时间点HR水平比较:A组麻醉前和麻醉后5 minHR水平与B组相比,差异具有统计学意义(P<0.05),其余时间点与B组相比,差异无统计学意义(P>0.05),见表1。
两组麻醉前后各时间点SBP、DBP水平比较:A组SBP水平麻醉前与B组比较,差异无统计学意义(P>0.05);在麻醉后 5 min、10 min、20 min、30 min、60 min与B组相比,差异有统计学意义(P<0.05)。A组的DBP水平在麻醉前、麻醉后5 min、60 min相比于B组,差异无统计学意义(P>0.05);在麻醉后10 min、20 min、30 min与B组相比,差异有统计学意义(P<0.05),见表2,表3。
表4 两组患者感觉和运动神经阻滞情况比较(±s)
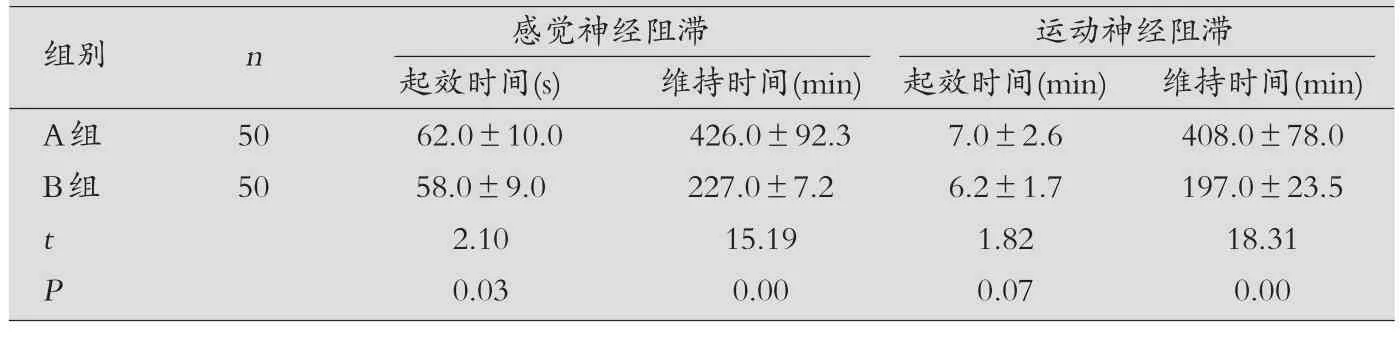
表4 两组患者感觉和运动神经阻滞情况比较(±s)
组别 n 感觉神经阻滞 运动神经阻滞起效时间(s) 维持时间(min) 起效时间(min) 维持时间(min)A组 50 62.0±10.0 426.0±92.3 7.0±2.6 408.0±78.0 B组 50 58.0±9.0 227.0±7.2 6.2±1.7 197.0±23.5 t 2.10 15.19 1.82 18.31 P 0.03 0.00 0.07 0.00
表5 两组患者手术舒适度比较(±s)

表5 两组患者手术舒适度比较(±s)
组别 n 大小便评分(分) 健侧下肢活动评分(分) 术后疼痛时间(min)A组 50 1.78±2.05 6.76±5.93 98.24±10.15 B组 50 3.46±2.45 8.29±5.44 59.47±9.83 t 2.365 3.014 3.267 P<0.05 <0.05 <0.05
两组患者感觉和运动神经阻滞情况比较:A组感觉、运动神经阻滞起效时间与B组比较,差异无统计学意义(P>0.05);A组感觉、运动神经阻滞维持时间与B组比较,差异有统计学意义(P<0.01),见表4。
两组患者手术舒适度比较:A组患者手术舒适度明显优于B组,差异有统计学意义(P<0.05),见表5。
讨 论
本研究中,A组感觉和运动神经阻滞起效迅速,与B组比较差异无统计学意义(P>0.05),可能是因为采用神经刺激器定位行腰神经丛及坐骨神经阻滞时,凭借刺激器产生单个刺激波诱发该神经运动分支所支配的肌肉收缩,产生肉眼可见的下肢运动反应,帮助正确定位,从而使注药部位更接近目标神经,很大程度提高神经阻滞成功率并缩短起效时间。A组的感觉和运动神经阻滞维持时间明显长于B组,这可能与阻滞的神经类型以及注药剂量有关。
综上所述,神经刺激仪定位下的下肢周围神经阻滞麻醉应用于老年患者具有起效迅速、镇痛时间长、麻醉中血液动力学稳定等优点,不失为老年患者下肢手术可供选择的一种较好麻醉方法。
