PDCA持续质量改进在降低ICU患者气管插管拔管后48 h内再插管率中的应用效果
2019-09-25朱亚容蒋勇
朱亚容 蒋勇
[摘要]目的 評价PDCA持续质量改进在降低ICU患者气管插管拔管后48 h内再插管率中的应用效果。方法 我院ICU于2018年1月开始应用PDCA持续质量改进解决撤机后再插管问题,选取PDCA持续质量改进前后ICU收治的719例机械通气气管插管患者作为研究对象,其中2017年1~12月(改进前)ICU收治的患者404例,2018年1~8月(改进后)ICU收治的患者315例。比较PDCA持续质量改进前后ICU患者的48 h内再插管率、延长撤机率,Ⅲ级浓痰、呼吸机相关性肺炎、气道黏膜出血/呛咳发生率以及机械通气时间、吸氧时间。结果 PDCA持续质量改进后,ICU患者的机械通气时间、吸氧时间短于改进前,差异均有统计学意义(P<0.05)。PDCA持续质量改进后,ICU患者48 h内再插管率、延长撤机率、气道黏膜出血/呛咳率的发生率均低于改进前,差异有统计学意义(P<0.05)。PDCA持续质量改进前后ICU患者的Ⅲ级浓痰发生率、呼吸机相关性肺炎发生率比较,差异均无统计学意义(P>0.05)。结论 PDCA持续质量改进可以有效降低ICU患者气管插管拔管后48 h内再插管率。
[关键词]ICU;气管插管;重复加机;PDCA;质量改进
[中图分类号] R197.323 [文献标识码] A [文章编号] 1674-4721(2019)7(c)-0067-03
[Abstract] Objective To evaluate the application effect of PDCA continuous quality improvement in reducing the rate of recanalization within 48 h after endotracheal intubation in ICU patients. Methods In January 2018, the PDCA continuous quality improvement had been applied to solve the re-intubation problem after withdrawal of ICU in our hospital. All of 719 patients with mechanical ventilation tracheal intubation treated in ICU before and after PDCA continuous quality improvement were selected as the study objects. From January to December 2017 (before improvement), 404 patients were treated in ICU, and from January to August 2018 (after improvement), 315 patients were treated in ICU. The rate of re-intubation within 48 h, the rate of prolonged evacuation and the incidence of degree Ⅲ intensive phlegm, ventilator-associated pneumonia and airway mucosal hemorrhage/cough, the mechanical ventilation time and oxygen intake time before and after continuous quality improvement of PDCA in ICU patients were compared. Results After continuous quality improvement of PDCA, the mechanical ventilation time and oxygen inhalation time of ICU patients were significantly shorter than those before improvement, and the differences were statistically significant (P<0.05). After continuous quality improvement of PDCA, the rate of re-intubation within 48 h, the rate of prolonged evacuation and airway mucosal hemorrhage/cough in ICU patients were significantly lower than those before the improvement, and the differences were statistically significant (P<0.05). There were no significant differences in the incidence rates of degree Ⅲ intensive phlegm and ventilator-associated pneumonia in patients with ICU before and after continuous quality improvement of PDCA (P>0.05). Conclusion Continuous quality improvement of PDCA can effectively reduce the rate of recanalization within 48 h after endotracheal intubation in ICU patients.
[Key words] ICU; Endotracheal intubation; Repeated machine; PDCA; Quality improvement
重症加强护理病房(intensive care unit,ICU)是医院的重要科室之一。ICU收治的重症患者在刚转入时大多病情危急,很多合并呼吸衰竭症状,需要通过气管插管等机械通气辅助呼吸[1]。气管插管机械通气是重症患者重要的生命支持手段。研究统计ICU中机械通气实施率为50%~80%。但是随着机械通气持续时间延长,机械通气也会给患者带来呼吸压伤、呼吸道感染等并发症。临床数据统计呼吸机相关性肺炎发生率为10%~60%。因此尽早拔管撤机对减少并发症具有重要意义。部分患者在拔管后因为各种原因需要再次进行气管插管。而重复加机、再插管会延长患者的机械通气时间和住院时间,甚至增高患者的病死率,是影响ICU医疗质量的重要因素之一。同时拔管后再插管也是呼吸机相关性肺炎发生的独立危险因素。因此如何有效降低ICU气管插管拔管后再插管率成为临床ICU医护人员关注的重点[1]。2018年1月,我院开始采用PDCA持续质量改进法尝试解决撤机后再插管问题,取得较好的效果,现报道如下。
1资料与方法
1.1 一般资料
我院ICU于2018年1月开始应用PDCA持续质量改进解决撤机后再插管问题,选取PDCA持续质量改进前后ICU收治的719例机械通气气管插管患者作为研究对象,其中,2017年1~12月(改进前),医院ICU共进行了机械通气气管插管404例,男270例,女134例;年龄32~74岁,平均(67.1±8.5)岁;有气管插管史30例。2018年1~8月(改进后),医院ICU共进行了机械通气气管插管315例,其中男212例,女103例;年龄30~73岁,平均(66.5±8.2)岁;有气管插管史26例。改進前后患者的性别、年龄、气管插管史情况等一般资料比较,差异均无统计学意义(P>0.05),具有可比性。本研究已经医院医学伦理委员会审核批准。纳入标准:①患者入住ICU≥2 d,并有气管插管指征;②患者家属知情同意并自愿参与;③患者思维、沟通等能力正常,无精神方面疾病。排除标准:①临床资料不完整;②存在严重感染者;③ICU住院期间发生严重并发症者。
1.2方法
1.2.1 PDCA改进前
进行常规机械通气管理,并做好针对再插管的预防,主要策略是把握撤机的指征,基本条件包括足够的氧合、稳定的血流动力学、体温正常、无呼吸性酸中毒、氧载体充分、精神活动良好、代谢稳定等,对符合撤机指征的患者,选择自主呼吸试验(SBT)进行规范的脱机操作。在撤机后,做好病情监护,若患者出现反复,达到再通气的标准,需要再次插管。
1.2.2 PDCA改进后
1.2.2.1计划与设计 ①现状分析:目前医院气管插管拔管后48 h内再插管率约为29.8%(31/104)。②问题分析:再次插管的原因较复杂,与无创呼吸特别是吸氧效果不佳、呼吸道管理不到位、撤机指征把握不到位以及撤机质量不佳、患者心理问题等因素有关。
1.2.2.2对策制定 ①针对吸氧效果不佳,严密进行病情监护,医护一体化,根据病情、疗效调整参数,纠正低氧血症、二氧化碳潴留,改为低流量吸氧,氧流量在3 L以下,吸氧浓度为25%~30%,每日16 h以上,经皮检测血氧饱和度维持在90%以上,尽量采用加温湿化高流量氧疗[2]。②呼吸道管理:建立完善排痰指征,组织护士进行系统性的学习,通过案例分析、原理分析等方法,务必使每个护士都准确掌握各种吸痰指征的评估标准,建立规范化的物理排痰、吸痰策略,包括传统的叩击法、体位引流、有效咳嗽、导管吸痰等,重视气道湿化,建立规范化的气道湿化标准,明确湿化的频次、器械选择、药液选择标准,尽量选择微量泵持续气道湿化,药液以0.45%氯化钠液与灭菌注射用水为宜[3]。③撤机指征把握以及撤机质量不佳,需要加强撤机的质量管理,撤机前指导患者规律呼吸、进行肌肉放松训练,每隔一段时间向患者通报参数变化情况,让患者感受到逐步撤机的过程中。优化撤机时机,除基本的撤机指征把握、白日撤机外,还采用气道压检测技术评估撤机条件,选择最佳的日间撤机时机,必要时联合动态脑电图、心电图检测,患者状态如果相对理想,适合撤机[4-5]。④针对患者的心理问题,指导患者进行规律呼吸,特别是那些转为面罩吸氧的对象,需要维持平静的心理,加强陪伴,降低呼吸机不协调风险,做好面罩的贴合管理,避免出现漏气减轻患者的心理压力[6]。
1.2.3 反馈
在实践过程中,部分策略得到了落实,但是脑电图监护评估撤机指征等部分策略未能落实,气道湿化管理也不到位。
1.3 观察指标
观察、比较两组患者的48 h内再插管率及延长撤机率、Ⅲ级浓痰、呼吸机相关性肺炎、气道黏膜出血/呛咳、机械通气时间以及吸氧时间的相关护理质量指标。
1.4统计学方法
采用SPSS 20.0统计学软件进行数据分析,计量资料用均数±标准差(x±s)表示,两组间比较采用t检验;计数资料采用率表示,组间比较采用χ2检验,以P<0.05为差异有统计学意义。
2结果
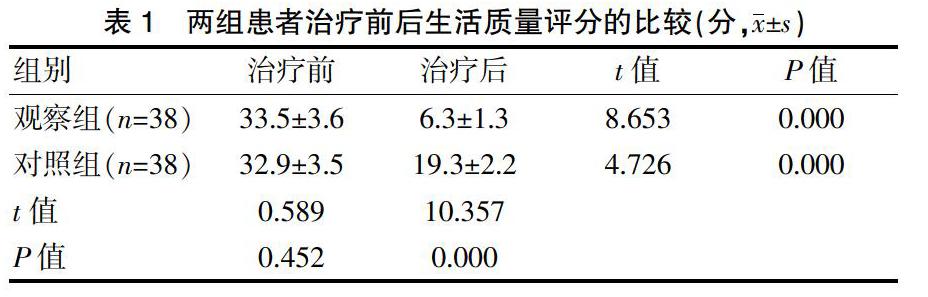
PDCA持续质量改进后患者的机械通气时间、吸氧时间均短于改进前,48 h内再插管率、延长撤机率、气道黏膜出血/呛咳率均低于改进前,差异有统计学意义(P<0.05);改进前后患者的Ⅲ级浓痰发生率、呼吸机相关性肺炎发生率比较,差异均无统计学意义(P>0.05)(表1)。
3 讨论
ICU气管插管拔管后48 h内再插管在一定程度上反映了患者的呼吸道、机械通气的管理质量。48 h内再插管的发生机制较复杂,主要与无创呼吸特别是吸氧效果不佳、呼吸道管理不到位、撤机指征把握不到位以及撤机质量不佳、患者心理问题等因素有关,绝大多是可以控制和改善的,这为持续质量改进提供了可能[7-8]。再插管会增加肺炎发生风险,因此加强质量管理非常必要[9-10]。PDCA是一种持续质量改进的对策。2018年我院针对ICU再插管问题制定了针对性的护理对策和质量改进措施,结果显示,患者明显获益,尽管呼吸机相关性肺炎发生率无明显下降,但是呼吸道损伤发生率显著下降,与此同时,撤机的质量上升,再插管率显著下降[11],提示PDCA持续质量改进可以有效降低ICU气管插管拔管后48 h内再插管率。
