咪达唑仑在儿童重症监护病房无创呼吸机辅助通气治疗中的应用
2019-09-17宋占平李晓青李向明
宋占平,李晓青,李向明
吉林市儿童医院儿童重症和呼吸科,吉林吉林 132011
在儿童重症疾病中,呼吸系统受累极多,具有较高的患病率及死亡率,对患儿的生命安全造成严重影响。普通氧疗方法不能纠正其低氧血症时通常首选无创呼吸机辅助通气(CPAP)治疗,能够对患儿临床症状进行有效改善,纠正其不良呼吸,挽救患儿生命安全,II型呼吸衰竭时甚至需要呼吸机机械通气治疗[1]。在儿童重症监护室(PICU)中进行如此操作,导致患儿极大的焦虑和恐惧,甚至疼痛。该院现有医疗水平情况下,应用CPAP的重症肺炎患儿较多,因此合理应用咪达唑仑适当镇静以使患儿良好配合辅助通气治疗,以缩短PICU住院时间,减少患儿痛苦,具有积极意义。传统机械通气治疗中主要采取的是常频通气,通过被动呼吸带动主动呼吸,但该种治疗属于有创治疗方式,会刺激到患儿肺部及呼吸道,具有较高的并发症发生率[2]。而无创呼吸机辅助通气不会影响到患儿呼吸道系统,能够有效避免不良反应发生,具有较高的安全性。基于此,该次研究对象选取该院儿童重症监护病房在2017年11月—2018年11月期间收治的60例患儿,分成两组后分别采用咪达唑仑联合常规机械辅助通气治疗及咪达唑仑联合无创呼吸机辅助通气治疗,比较两组患儿的临床应用效果。现进行如下分析。
1 资料与方法
1.1 一般资料
研究对象选取该院儿童重症监护病房收治的60例患儿,根据患儿入院顺序分为研究组与对照组,各30例。研究组,男性16例,女性14例;年龄0.5~10岁,平均年龄(6.28±2.33)岁;体重 6~28 kg,平均体重(15.59±2.28)kg。对照组,男 18 例,女 12 例;年龄 0.6~11 岁,平均年龄(6.84±2.67)岁;体重 7~30 kg,平均体重(16.15±2.07)kg。两组患儿临床指标差异无统计学意义(P>0.05);具有可比性。纳入标准[3]:①均收治于儿童重症监护病房;②所有患儿家属均签署知情同意书,同意该次研究。③均经医院伦理委员会批准,同意此次研究。排除标准:①伴有严重肝肾功能不全者;②严重血流动力学不稳定;③咪达唑仑禁忌者。
1.2 方法
所有患儿入院后根据其临床症状与实际病情进行有针对性的纠正水电解质、酸碱紊乱治疗以及营养治疗,并开放患儿的静脉通道通过静脉滴注的方式给药,然后与多功能监护仪进行连接,对患儿生命体征进行实时监测[4]。
对照组采用咪达唑仑 (国药准字H20143222)联合常频机械辅助通气治疗,协助患儿仰卧位,由患儿口腔置入通气管,经其喉部与咽部通过气管,另一端管口则与呼吸机进行,然后根据患儿的呼吸末二氧化碳对氧分压及呼吸机氧浓度进行调节,使其能够尽可能地满足患儿在通气期间的氧需求[5]。然后联合咪达唑仑 0.06~0.12 mg/(kg·h)进行镇静处理,评估镇静深度次数为1次/4~6 h。研究组采用咪达唑仑联合无创呼吸机辅助通气治疗,在治疗时根据患儿鼻腔大小选择合适的鼻塞式通气管尺寸,于患儿入院后置入鼻腔部位,并用胶带将周围进行固定,将通气管另一端连接持续气道正压通气机[6]。治疗初始可将呼吸机参数设置为呼吸末正压 5 cmH2O,氧浓度控制在50%左右,然后再根据患儿呼吸末二氧化碳对氧分压及呼吸机氧浓度进行调节,但需要注意的是呼吸末正压应控制在8 cmH2O以内。然后于无创呼吸机通气治疗期间联合咪达唑仑镇静治疗,持续性泵入咪达唑仑0.04~0.08 mg/(kg·h)[7]。
1.3 观察指标
观察两组患儿心率、呼吸等生命体征,并在辅助通气后2、6 h及24 h比较两组患儿血氧分压(PaO2)、二氧化碳分压(PaCO2)及pH值等血气指标,同时对并发症发生率进行统计。
1.4 统计方法
经SPSS 20.0统计学软件对相关数据进行统计学计算。计数资料用百分比(%)表示,进行χ2检验;计量资料用(±s)表示,进行t检验。P<0.05 为差异有统计学意义。
2 结果
2.1 比较两组患儿生命体征指标
研究组患儿的心率、呼吸指标明显优于对照组,差异有统计学意义(P<0.05)。见表1。
表1 两组患儿生命指标比较[(±s),次/min]
组别心率 呼吸研究组(n=3 0)对照组(n=3 0)t值P值8 5.4 6±5.1 9 9 9.5 9±6.8 8 8.9 8 0 4 0.0 0 0 0 2 2.4 6±4.1 3 2 5.3 9±3.3 3 3.0 2 4 9 0.0 0 3 7
表2 两组患儿血气分析指标比较(±s)
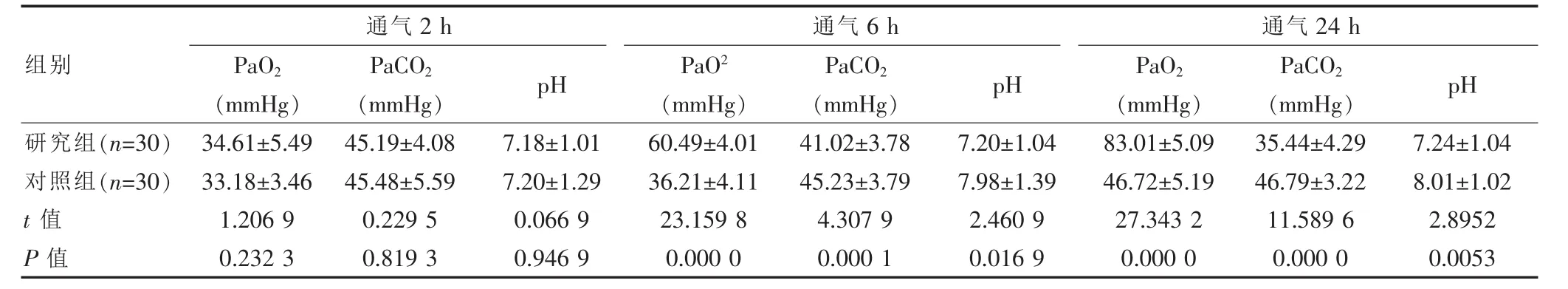
表2 两组患儿血气分析指标比较(±s)
通气2 h P a O 2(m m H g)P a C O 2(m m H g) p H通气6 h P a O 2(m m H g)P a C O 2(m m H g) p H 组别通气2 4 h P a O 2(m m H g)P a C O 2(m m H g) p H研究组(n=3 0)对照组(n=3 0)t值P值3 4.6 1±5.4 9 3 3.1 8±3.4 6 1.2 0 6 9 0.2 3 2 3 4 5.1 9±4.0 8 4 5.4 8±5.5 9 0.2 2 9 5 0.8 1 9 3 7.1 8±1.0 1 7.2 0±1.2 9 0.0 6 6 9 0.9 4 6 9 6 0.4 9±4.0 1 3 6.2 1±4.1 1 2 3.1 5 9 8 0.0 0 0 0 4 1.0 2±3.7 8 4 5.2 3±3.7 9 4.3 0 7 9 0.0 0 0 1 7.2 0±1.0 4 7.9 8±1.3 9 2.4 6 0 9 0.0 1 6 9 8 3.0 1±5.0 9 4 6.7 2±5.1 9 2 7.3 4 3 2 0.0 0 0 0 3 5.4 4±4.2 9 4 6.7 9±3.2 2 1 1.5 8 9 6 0.0 0 0 0 7.2 4±1.0 4 8.0 1±1.0 2 2.8 9 5 2 0.0 0 5 3
2.2 比较两组患儿血气分析指标
两组患儿通气治疗2 h血气分析指标差异无统计学意义(P>0.05);研究组患儿在通气治疗6 h、24 h后血气指标明显优于对照组,差异有统计学意义(P<0.05)。 见表 2。
2.3 比较两组患儿并发症发生率
研究组患儿并发症发生率为10.00%,明显低于对照组的33.33%,差异有统计学意义(P<0.05)。见表3。
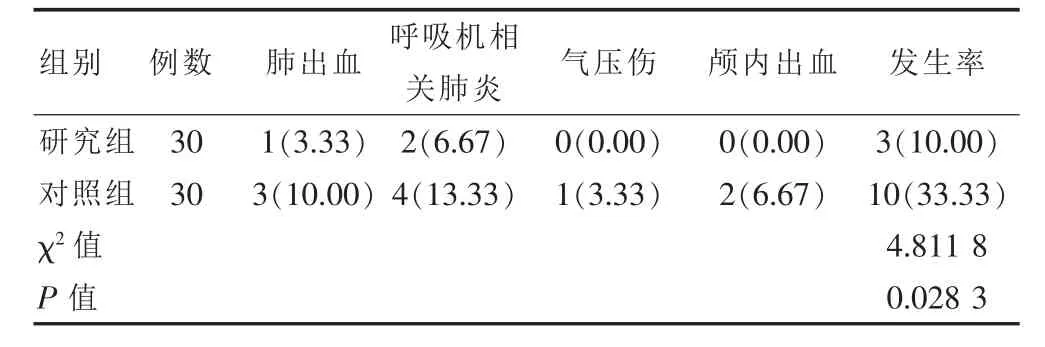
表3 两组患儿并发症发生率比较[n(%)]
3 讨论
儿童重症监护病房中,因患儿免疫机制与自身抵抗能力不高,加上呼吸道组织幼嫩,这些因素均在一定程度上增加了辅助机械通气治疗难度。由于病情较为凶险,患儿在长时间的呼吸窘迫状态下可能会导致心血管及脑部等多部位的缺血缺氧反应,从而导致不可逆损伤的发生,严重影响到患儿的生长发育状况[8-10]。医护人员在传统的常频通气治疗中,通常是由患儿口腔置入通气管,在此过程中患儿会出现较为明显的应激反应,加上通气管会损伤到患儿气管黏膜,从而导致气压伤、出血及感染等并发症,影响预后较效果[11]。而鼻塞式持续气道正压通气属于无创治疗,能够有效地缓解患儿的呼吸道刺激性反应,对呼吸道内分泌物予以及时清除,引导患儿的自主呼吸。除此之外,咪达唑仑作为二氮类中相对水溶性最强药物,在临床应用中具有较好的催眠、镇静、抗焦虑及肌肉松弛等多种效果,同时给药后起效快,无明显的耐药性、半衰期短以及不良反应少等特点,因而在临床上具有较好的镇静效果[12]。该次研究结果表明,研究组患儿的心率、呼吸、治疗后6 h、24 h后血气指标明显优于对照组。这说明,儿童重症监护病房实施咪达唑仑联合无创呼吸机辅助通气治疗具有较好的应用效果,能够有效改善患儿血气指标及临床指标。同时研究组患儿仅发生2例呼吸机相关肺炎及1例肺出血,而对照组发生颅内出血2例,气压伤1例,研究组患儿并发症发生率为10.00%,明显低于对照组的33.33%,差异有统计学意义(P<0.05)。因而该种治疗方式能够显著地降低患儿的不良反应。与陈信[12]研究中经治疗后心动过缓发生率仅为2.67%,恶心发生率为4%,不良反应发生率低具有一致性。由于重症监护病房患儿予以无创呼吸机辅助通气治疗时,对呼吸道应激反应小,且不会损伤到患儿呼吸道黏膜,能够较好地控制氧浓度设定,有利于缓解患儿生理及心理上的不良反应,促进患儿尽快康复。
综上所述,儿童重症监护病房实施咪达唑仑联合无创呼吸机辅助通气治疗具有较好的应用效果,能够有效改善患儿血气指标,不良反应低,值得大量临床推广。
