双平面正交荧光透视成像系统在运动医学领域中的应用研究进展
2019-09-17张翠汤运启王少白刘宇
张翠 汤运启 王少白 刘宇
1 上海体育学院运动科学学院(上海200438)
2 山东省体育科学研究中心运动生物力学研究室(济南250014)
3 陕西科技大学设计与艺术学院(西安710021)
不论全民健身还是竞技体育,预防运动损伤和运动康复训练都是不可忽视的重要问题。现有的运动分析技术和研究虽然为我们认识骨、关节运动以及相关损伤机制提供了大量有价值的参考依据,但仍然存在静态(或准静态)、尸体、活体侵入、非正常生理运动等条件和技术瓶颈,因此,研究人员开发了荧光透视成像系统,目前常用的是双平面正交荧光透视成像系统(dual fluoroscopic imaging system,DFIS)。
DFIS是将荧光透视成像技术与影像拍摄技术相结合,精准获取低速及高速运动中在体骨、关节的三维运动规律的系统,已经成功应用于运动损伤防治领域[1,2]。在以往研究中,研究人员分析了肩关节[3,4]、腰椎[5,6]、膝关节[7,8]和踝关节[9,10]内骨性结构的运动特征和受力机制,探讨了不同动作中不同关节的损伤机制及康复治疗效果。本研究在介绍DFIS 结构和功能的基础上,总结与分析该系统测试数据的可靠性及其在运动医学领域的应用,以期为研究人员更深层次地探讨引起关节损伤的潜在危险因素和可能致伤机理,以及动作的规范化、运动损伤的精确诊疗、个性化康复计划的制定和运动护具的研制等提供更先进的技术、更可靠的方法和可参考的理论数据。
1 DFIS的结构及功能
DFIS 由一套运动透视影像系统(图1a)和一套数据解析系统构成。其中,运动透视影像系统由2 个高压发光器和光源、2个配对的带有荧光接收器和图像增强器的移动机械臂以及2个配套的数字摄像机共同组成,拍摄范围直径可达40 cm,拍摄时长可达1 s,采样频率30~1000 Hz,快门速度可达1/2000 s[1,2]。该运动透视影像系统能够捕捉人体运动中关节骨性结构的6自由度(6 degree of freedom,6DOF)运动(即沿各关节或骨的局部坐标系x、y、z 轴的3个平移运动和绕x、y、z轴的3 个转动[11,12]),弥补传统动作捕捉系统只能通过体表标记点的空间位置来解析人体运动,无法获得骨骼真实运动的数据,并受到皮肤和软组织晃动(skin artifact)影响的缺陷;也弥补了传统数字诊疗和影像学技术——X 线成像技术、计算机断层扫描(CT)技术以及磁共振(MRI)成像技术等仅分析人体骨和关节内部静态成像的缺陷。数据解析系统(图1b~1e)是一套包括三维建模(3D modeling)[1,13]、二维/三维关节自动配准技术(2D to 3D image registration)[14,15]和三维运动分析(3D motion analysis)[16]的多模块软件系统,主要完成各独立骨节段三维模型到二维影像投影的配准,获得关节各独立骨节段在三维空间中的精确位置和姿态,并进一步量化关节相对运动和相对角度、关节软骨形变、软骨接触点/面及应力分布等。总之,DFIS 可直接动态三维追踪并量化在体、负重功能位关节骨性结构位置关系及其6DOF 运动。该系统对各独立骨段平动位移和转动角度的测试精度达到亚毫米级,真正实现了可进行不受皮肤、软组织影响的个体化关节分析,且无创,重复性高[1,14]。
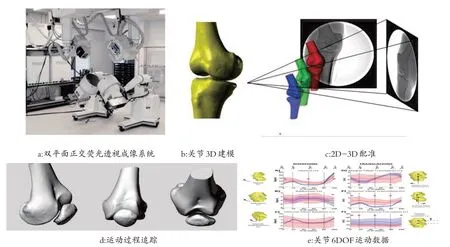
图1 双平面正交荧光透视成像系统[2,16]
2 DFIS的起源与发展
DFIS 起源于1895年发明的荧光透视成像技术[17]。荧光透视成像技术自发明以来以其穿透性、无创性在医学成像检测上获得了广泛的应用,但是医学成像检测以静态图像分析为主,应用在人体运动领域有较大的局限性。所以研究人员将荧光透视成像技术与影像拍摄技术相结合,发明了单平面荧光透视分析系统,并已广泛应用于医学[18]和人体低速运动领域[19,20],其局限性在于无法量化关节骨性结构的6DOF运动,无法准确分析骨性结构运动与损伤的关系[21,22]。于是,以美国麻省理工学院、麻省总医院和哈佛医学院为主的研究团队,结合荧光透视成像技术、2D/3D 配准技术和三维运动分析技术(图1c,1d,1e),开发了低速DFIS(采样频率≤30 Hz),实现了在体骨、关节运动的动态三维追踪和分析[23-25]。随后,美国科罗拉多大学、丹佛大学、匹兹堡大学、伊利诺伊州立大学研究团队[26]对双平面正交荧光成像系统进行了改进,扩大了拍摄范围,提高了拍摄频率(采样频率≥100 Hz,快门速度≥1/500 s)。目前这些系统已经成功应用于手术过程中的心脏/脑血管造影成像[27]、关节手术定位[28]、个性化3D关节假体置换[29,30]和人体骨性结构在体负重功能位运动等领域[26,31-33]。
3 DFIS在运动医学研究中的应用
3.1 DFIS评价人体关节运动的信效度和精度
DFIS在运动医学领域的应用取决于该系统分析人体关节内部结构6DOF 运动的信效度和精度。研究人员通过在人体肱骨[34,35]、肩胛骨[14,35]和锁骨[36]标本,羊腰椎[37]标本内植入钽珠;在人体腰椎[38]和髋关节标本[23,29,39]内植入钢珠;在膝关节标本内植入不同材料的球[40];在胫骨、距骨和跟骨标本内置入铜珠[41];使用脚模和步态模拟机器人[42],并利用模型计算,证实该系统可用于分析肩关节、腰椎、髋关节、膝关节和踝关节内部骨性结构的6DOF 常速和高速运动,并具有一定有效性、可重复性以及精确性(见表1)。

表1 DFIS评价人体关节运动信效度和精度
3.2 DFIS在运动损伤机制探讨中的应用
人体运动以骨为杠杆、关节为支点、骨骼肌收缩为动力,关节损伤(一般是由动作不规范或高冲击造成)的机制一直是研究热点。常用的传统运动捕捉系统间接测得的距下关节旋转角度误差超过10°[43],膝关节屈曲时的胫骨移动距离大于真实移动距离[1],由于皮肤和软组织的误差,使得探讨关节损伤机制时存在间接推断的缺陷。DFIS可以动态三维追踪人体运动时在体关节骨性结构、韧带和软骨的位置关系和形变,更加直观、真实和精确地探讨关节损伤机制。研究人员已经成功使用DFIS 探讨肩关节、腰椎、膝关节和踝关节的部分运动损伤机制(其中膝关节最受关注),尚有较多运动损伤机制未探明。
3.2.1 DFIS在肩关节运动损伤机制研究中的应用
有研究使用DFIS 就肩关节运动造成肩峰下撞击综合征的机制进行探讨。结果发现受试者肩关节完全外展时,肱骨相对于肩胛骨外旋33.6°[44],如果此时肱骨外旋受限,肩峰下组织可能会与肩峰产生撞击。受试者肩关节处于中立位时(图2a),肱骨内旋,喙肱距离会减小(图2b)[45],肩峰下组织可能会与肩峰产生撞击,通常发生于肩胛下肌、胸大肌等内旋肌肉紧张时。受试者肩关节外展过程中盂肱关节从起始位置到外展105°,肱骨头中心向上平移2.1 mm;从外展105°到最大外展位置,肱骨下降0.9 mm;盂肱关节从起始位置到外展60°,肱骨外旋14°;从外展60°到外展105°,肱骨内旋9°[3]。如果肩关节外展过程中,肱骨头的滚动与滑动不协调,肩峰下组织可能会与肩峰产生撞击。所以肩关节外展时肱骨外旋受限、肱骨头滚动与滑动不协调以及肩关节中立位时肱骨内旋都可能是引发肩峰下撞击综合症的原因。
有研究使用DFIS 就肩关节运动造成肩袖损伤的机制进行了探讨,结果发现受试者肩关节处于内收位时,肱骨外旋,肱骨头中心向后平移2.5 mm[44];如果此时肱骨头后移受限,会造成肩关节囊后侧紧张,肱骨头偏向关节前方,容易导致肩袖损伤。
尚未发现使用DFIS 对肩关节不稳等其它肩关节运动损伤机制的探讨。
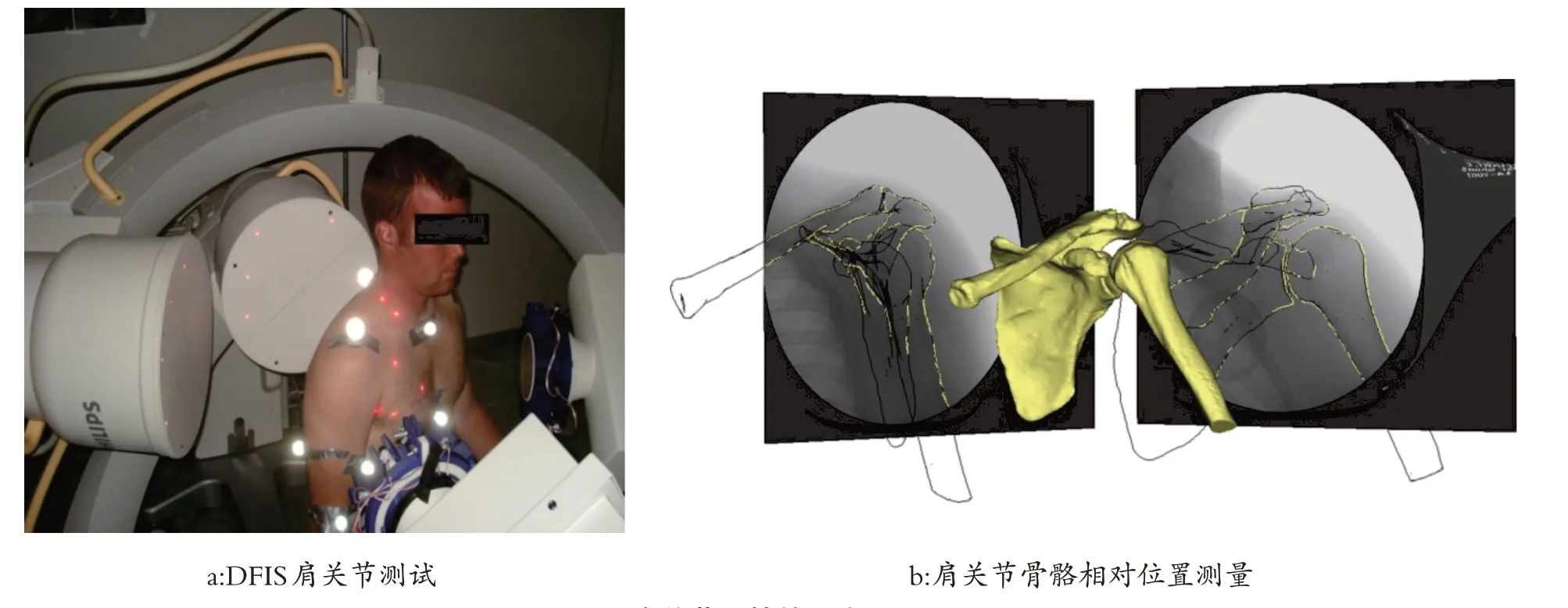
图2 肩关节旋转的研究[45]
3.2.2 DFIS在腰椎运动损伤机制研究中的应用
有研究使用DFIS 就负重屈伸动作造成腰椎间盘突出的机制进行了探讨。研究人员为腰椎定义了局部坐标系(图3a),发现受试者举重物伸展时,L3~L4椎间盘承受剪切力和垂直力作用,剪切力最大值为230 N或0.34 倍体重,出现在屈曲位,垂直压力最大值为1500 N 或2.28 倍体重,出现在垂直位;腰椎主要承受屈伸力矩,直立位屈伸力矩为4.2 Nm(图3b)[5],说明负重伸展会对椎间盘造成复合应力,在压力和剪切力的共同作用下,椎间盘突出和椎间关节错位的发生率更高;受试者负重屈曲时,L4~L5 椎间屈曲角度为6.6°,L5~S1 椎间屈曲角度为5.3°[46],腰椎屈曲角度越大,椎间盘前方受到的压力越大,发生椎间盘向后突出损伤的风险越高,因而负重前屈时L4~L5 腰椎椎间盘突出的发生率可能更高。
有研究使用DFIS 就负重伸展动作造成关节突关节损伤的机制进行了探讨。结果发现受试者负重伸展时,L4~L5 椎间弯曲角度为-1.8°,L5-S1 椎间弯曲角度为-3.5°[46],腰椎后伸角度越大,椎间盘后方受到的压力越大,发生腰椎后方结构损伤的风险越高,主要表现为关节突关节炎症和退变,因而负重后伸时造成L5~S1关节突关节炎症或退变的几率更大。
有研究使用DFIS 就负重伸展动作造成神经疼痛的机制进行了探讨,结果发现受试者负重45°屈曲到全伸展,除了L5~S1,其余椎间孔的面积和宽度都随着伸展而减小[47],如果受试者患有椎间盘突出或骨赘增生,该负重伸展动作则容易压迫神经根(神经根从椎间孔穿过),产生疼痛症状。
有研究使用DFIS 就负重伸展动作造成腰椎滑脱或椎弓根裂的机制进行了探讨。结果发现受试者负重45°屈曲到全伸展,下腰椎L4~L5、L5~S1的前后移动更大(与上段腰椎相比)[48],腰椎前后移动容易造成腰椎滑脱,因而提重物伸展动作造成下腰椎滑脱的可能性更大;另外,该动作使腰椎受到的向前剪切力增加,还可能造成椎弓根裂。
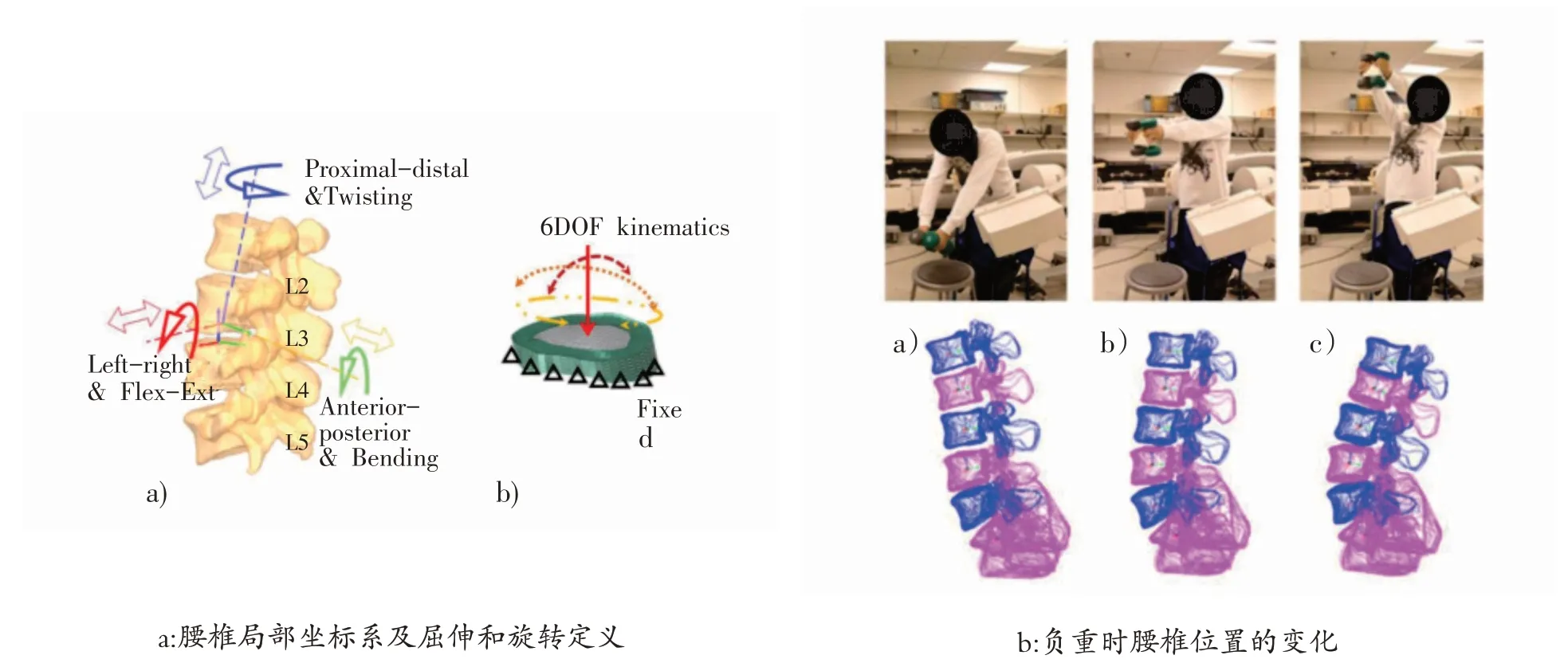
图3 负重屈伸时腰椎运动的研究[5]
3.2.3 DFIS在膝关节运动损伤机制研究中的应用
有研究使用DFIS 就负重屈膝和落地动作造成膝关节前交叉韧带(anterior cruciate ligament,ACL)损伤的机制进行了探讨,结果发现受试者负重屈膝15°时ACL后外侧束(posterolateral bundle,PL)达到相对伸长量峰值为5.9%,负重屈膝30°时ACL 前内侧束(anteromedial bundle,AM)达到相对伸长量峰值为4.4%[49],说明负重屈膝15°时ACL 的PL 容易发生断裂,负重屈膝30°时ACL 的AM 容易发生断裂。研究还发现受试者40 cm 落地时胫骨前移峰值距离为5.6 mm,大于步行(90 步/分)时的3.1 mm 和无负重伸膝时的2.6 mm,40 cm 落地、最大等长伸膝(屈曲70°)和无负重伸膝的胫骨内旋峰值无差异(14.5°~19.4°),大于步行的3.9°[7],说明外加负荷增加,会增加胫股前移的距离,进而增加ACL断裂风险,该情况与运动高度和强度增加,肌肉和软组织负荷增加有关。健康受试者直膝和屈膝落地时,胫股前移距离峰值没有显著差异,但是直膝落地受到的地面反作用力和伸膝力矩比屈膝落地大[26],膝关节向前的被动松弛度与落地时刻的胫骨前移距离峰值有关[50]。健康受试者胫骨前后移动距离与伸膝力矩或前后剪切力不相关[33,51],说明关节松弛可能会增加落地时ACL 损伤的风险。受试者落地时,膝关节外翻角度与胫骨前移距离、侧移距离有直接关系[31],间接说明膝关节外翻增加可能会增加ACL 损伤风险。因此,受试者负重屈膝角度不同,ACL韧带断裂部位不同;胫骨前移距离增加、膝关节外翻角度增加、膝关节外加负荷增加和膝关节松弛都可能是造成ACL损伤的原因。
有研究使用DFIS 就落地动作造成膝关节内侧副韧带(medial collateral ligament,MCL)损伤的机制进行了探讨,结果发现MCL 前束相对伸长量与屈膝角度正相关,在支撑中期达到峰值;后束相对伸长量与屈膝角度负相关,在伸膝末期/摆动前期达到峰值[52],说明支撑中期MCL 前束断裂的发生率增加,伸膝末期或摆动前期后束断裂的发生率增加。
有研究使用DFIS 就负重屈曲、行走和蹬踏台阶动作造成膝关节内侧软骨损伤的机制进行了探讨,结果发现经常进行大幅度屈曲的人,患膝骨关节炎的概率为普通人的2 倍,膝关节后方承受的压力比日常行走时所承受的压力高58.3%[53];膝关节从全伸到屈曲90°,胫骨和股骨接触点在胫骨平台和股骨髁的内侧[3];大幅度屈曲时,胫骨和股骨平台接触点偏内外侧[54];膝关节软骨最小形变发生在屈膝30°时,最大形变发生在屈膝120°时,内侧的接触区域和形变(见图4a)大于外侧(见图4b)[55],说明膝关节在大幅度屈曲过程中,胫骨平台内后方压力较大,如果长期保持屈膝120°以上,内侧软骨损伤发生率增加。研究发现受试者进行慢速行走蹬地时(伸膝),股骨内侧髁在水平方向的运动范围大于股骨外侧髁[56];蹬踏台阶伸膝时,股骨与内侧胫骨平台接触点后移[32];矢状面内胫骨内侧平台的接触半径大于外侧胫骨平台[57],说明蹬伸运动会增加膝关节股骨内侧软骨和胫骨内侧平台的损伤率。因此,膝关节重复大幅度屈曲和蹬伸运动都可能引发膝关节内侧软骨损伤。
有研究使用DFIS 就负重屈曲动作造成膝关节外侧软骨损伤的机制进行了探讨,结果发现受试者单腿负重站立时,负重前20 s内膝关节软骨形变快速增加,50 s 后达到最大值并保持稳定,软骨最大接触形变发生在外侧(内侧软骨接触形变变化率为1.4%,外侧软骨接触形变变化率为3.1%),最大接触区域出现在内侧(内侧接触面积变化率为40.6 mm2/s,外侧接触面积变化率为24.0 mm2/s)[58],说明单腿负重站立时前20 s 为主要调控时间段;单腿站立时身体需要横向倾斜,外侧软骨损伤发生率增加。
尚未发现外加负荷增加(如高冲击运动)造成膝关节半月板损伤的机制研究。
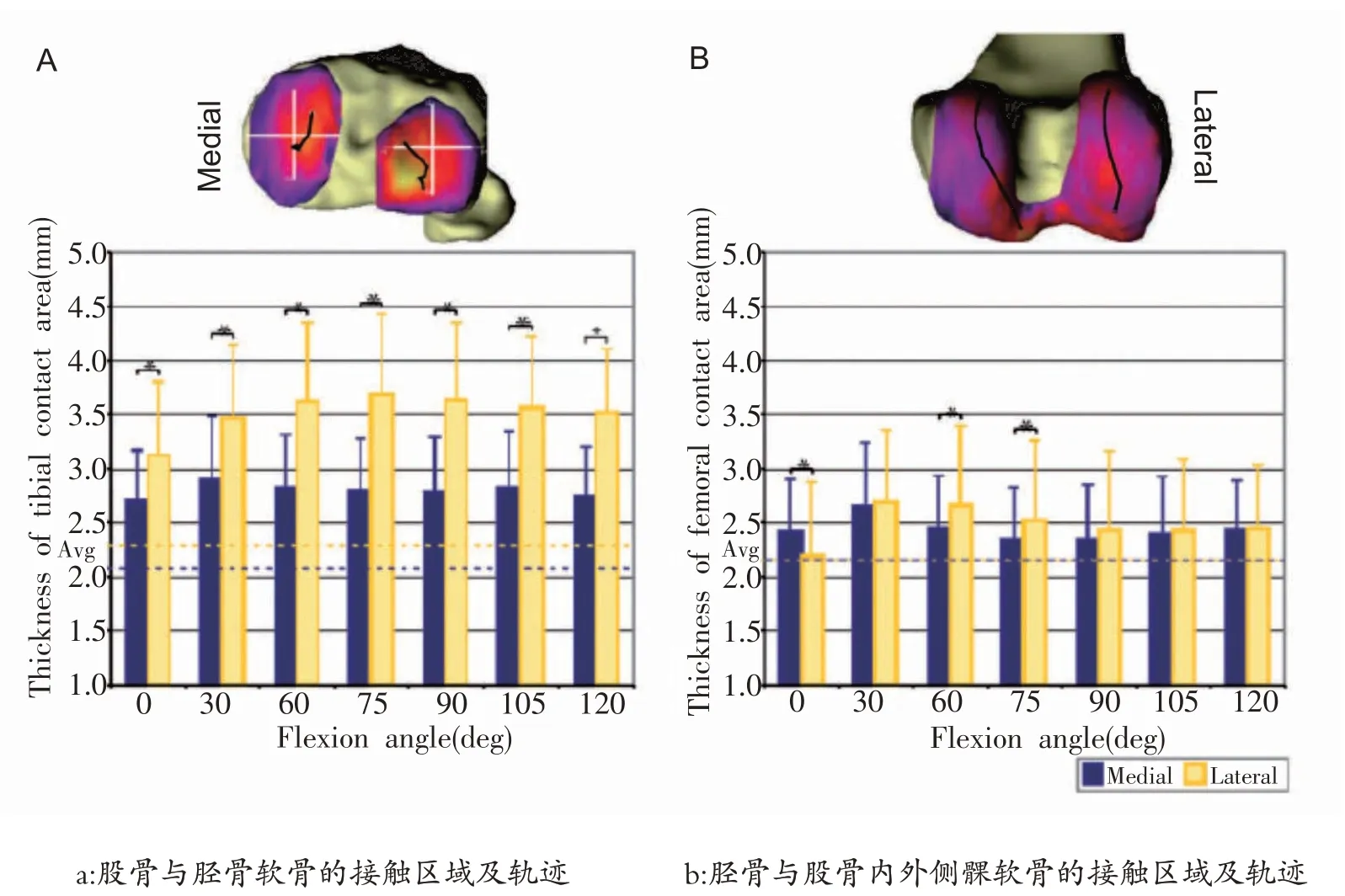
图4 膝关节屈伸时胫骨和股骨软骨接触区域厚度变化及接触轨迹[55]
3.2.4 DFIS在踝关节运动损伤机制研究中的应用
有研究使用DFIS 就踝关节屈曲、单腿站立和行走动作造成踝关节韧带损伤的机制进行了探讨,结果发现受试者踝关节从中立位到最大跖屈,前距腓韧带伸长,跟腓韧带缩短;从中立位到最大背屈位,前距腓韧带缩短,跟腓韧带伸长;从最大旋前位到最大旋内位,前距腓韧带伸长,跟腓韧带缩短[59]。这说明踝关节从中立位到最大跖屈位进行旋内动作时易发生前距腓韧带断裂;踝关节从中立位到最大背屈位易发生跟腓韧带断裂。研究还发现受试者单腿站立时,胫距关节42.4%的接触区域软骨形变量大于原厚度的15%,最大形变出现在外侧,为原厚度的34.5%[9];形变和应力突变发生在接触初期,负重后0~20 s 接触应力增加24%~38%,20 s后接触应力的变化变小,50 s后接触应力的变化几乎为零[60],说明受试者单腿站立时,触地初期踝关节损伤的发生率增加,软骨损伤在接触区域外侧的发生率增加。研究还发现受试者行走支撑中期到后跟离地,距下关节内旋和内翻更多,比胫距关节贡献大[61],说明受试者支撑后期距下关节活动受限时踝关节内外翻损伤发生率增加,多伤及两侧韧带组织。所以在支撑后期距下关节活动受限时,踝关节在进行最大跖屈并内旋,或者进行最大背屈时,踝关节韧带损伤率都可能增加。尚未发现对踝关节不稳机制的研究。
3.3 DFIS在关节损伤后的运动及康复治疗研究中的应用
关节损伤会影响人体的日常活动,进而影响人的生活质量。运动损伤后关节内骨性结构位置运动关系的变化、韧带运动方式和软骨形变的变化,对于制定康复方案有直接指导作用。同时运动干预和佩戴护具是两种常用的关节功能康复手段,但是什么方式的运动、什么类型的护具对于限制/增加某个骨性结构位移、韧带伸长、减小某个位置软骨冲击和改善姿势控制更有效?康复人员更期望观察到康复前后乃至康复过程中关节内部骨性结构以及韧带和软骨在人体自然运动中的活动,而不是通过皮肤标记点或者观察静态图片来推测关节运动功能的康复情况。目前研究人员已成功使用DFIS分析了损伤后上肢关节内骨性结构6DOF的运动,步行时下肢关节内骨性结构的6DOF 运动,护具对关节内骨性结构6DOF运动的影响等,为损伤后精细康复治疗方案的制定和护具的精准设计与使用都提供了非常宝贵的建议。但是有关关节损伤后康复治疗的研究较少,尚未涉及不同运动或治疗方式对关节运动损伤治疗效果的研究。
3.3.1 DFIS在肩关节损伤后运动范围研究中的应用
研究人员使用DFIS 对受试者肩袖撕裂后的运动范围进行了研究,发现患者肩关节外展时,肩胛骨向后倾斜角度变小,肱骨相对于肩胛骨外旋角度变小[62];肩关节外展80°时,肱骨头向上平移0.2 mm(健康受试者肱骨头向下平移1.2 mm);肩关节外展140°时,肱骨头向上平移1.3 mm(健康受试者肱骨头向下平移0.44 mm)[4]。说明肩袖撕裂影响受试者肩关节活动功能,使肩袖固定肱骨上下活动的能力减弱,肱骨头滑动功能减弱,更容易导致肩袖撞击损伤。
3.3.2 DFIS在腰椎康复治疗中的应用
研究人员使用DFIS 对受试者负重屈伸、侧弯和旋转时腰椎的活动进行了分析,发现人体无负重旋转时,贡献最大的是L2-L3,随后依次是L5-S1、L4-L5和L3-L4,L2-L3 和L3-L4 旋转伴随对侧反向弯曲,下腰椎L4-L5、L5-S1 旋转伴随同侧同向弯曲[6];L2-L5 腰椎进行屈伸、左右侧弯和左右旋转功能性动作时,上层椎骨屈曲范围大于下层椎骨,上下层椎骨侧弯和旋转没有差异[63]。说明人体腰椎运动是多轴的复合运动,完成不同功能性动作时上下层椎骨运动范围有差异,在进行腰椎康复治疗时,针对不同位置椎骨治疗时手法应该有所变化,如对伴随有同向或反向侧弯的腰椎要选用侧弯加旋转的手法。
3.3.3 DFIS 在膝关节损伤后步态和康复治疗研究中的应用
研究人员使用DFIS 对膝关节疼痛的肥胖受试者和ACL 损伤的受试者佩戴护具后膝关节6DOF 运动进行了分析,以期对膝关节损伤后的康复治疗提供理论支持。
Li等[64]对10名膝关节疼痛的肥胖受试者走路时膝关节骨性结构的6DOF运动进行了分析,发现与健康受试者相比,肥胖受试者站立时膝关节过伸7.4°,轻微外翻,外旋5.6°;步态支撑期屈膝更多,胫骨前移距离更多,膝关节活动范围减小。说明体重增加改变了肥胖受试者膝关节的形态和运动时的姿势控制。为该类受试者进行康复时,要增加膝关节各个方向的活动范围,增加下肢肌肉力量,放松股四头肌,促进步行中膝关节伸展策略的使用,争取改善姿势控制策略。
Jalali等[8]对10名单侧ACL损伤患者佩戴和不佩戴膝关节护具,弓步运动时膝关节骨性结构的6DOF运动进行了分析,发现受试者膝关节佩戴护具离心屈膝45°时胫骨内旋角度为2.4°,小于不佩戴护具的5.9°,向心屈膝30°时胫骨内旋角度为-1.6°,小于不佩戴护具的-2.3°,胫骨前移距离和胫骨内外翻角度无差异。说明膝关节护具对ACL损伤患者胫骨前移和内外翻的防护效果有限。因此,即使佩戴膝关节护具,康复人员使用弓步训练对膝关节前后不稳的患者进行康复训练时仍应格外小心。
3.3.4 DFIS 在踝关节损伤后步态和损伤预防研究中的应用
研究人员使用DFIS 对踝关节不稳受试者的步态进行了研究,也对运动鞋对踝关节的保护功能进行了探讨,以期为踝关节运动损伤的康复和预防提供理论参考。
Roach等[65]对4名踝关节不稳的患者(3名女性和1名男性)、5 名健康男性和5 名健康女性受试者完成0.5 m/s 和1.0 m/s 步行(跑步机)任务中单腿提踵时胫距关节和距下关节的运动进行了分析。研究发现,与健康受试者相比,踝关节不稳者超慢速步行时(0.5 m/s),胫距关节屈伸角度和距下关节内外旋角度不同(有时相反);慢速步行时(1.0 m/s),距下关节屈伸和内外翻角度不同;两种慢速步行时胫距关节和距下关节平移都较少;单腿提踵时胫距关节内外旋角度和距下关节内外翻角度、内外旋角度都不同。说明与行走动作相比(慢速步行),单腿提踵动作更多地暴露了踝关节不稳患者踝关节运动中的问题,所以包括关节大范围运动的不稳定动作可能更适合于临床评估该损伤的运动康复效果。
踝关节损伤在跑步和篮球等落地频繁的运动中发生率较高。运动鞋是防止该损伤最常用的护具。研究发现,裸足行走时,踝关节背屈峰值为9.1°,大于穿鞋时的5.7°,胫骨内旋角度为5.1°,大于穿鞋时的3.6°,踝关节中立位出现时刻更晚[10];裸足跑步时,支撑期胫距关节屈伸范围为28.2°,大于穿鞋时的15.1°,支撑期胫距关节内外旋范围为7.0°,大于穿鞋时的4.3°;着地时胫距关节跖屈角度为2°,小于穿鞋时的16.5°,着地时胫距关节内旋角度为12.9°,大于穿鞋时的10.6°;支撑早期的某些时刻距下关节的屈伸、内外翻和内外旋角度有微小差异[66];说明穿着运动鞋限制了胫距关节和距下关节的运动,一定程度保护了踝关节,也限制了踝关节功能。同时也有人发现受试者完成快速侧切动作时运动鞋的外翻角度未发生变化,而踝关节的外翻角度已发生明显变化(见图5)[67],说明被测运动鞋不能很好地贴合并限制踝关节快速大范围的运动。所以穿着运动鞋可以限制踝关节慢速运动时的活动范围,但是对快速、大范围的踝关节运动限制有限(仅针对测试鞋)。
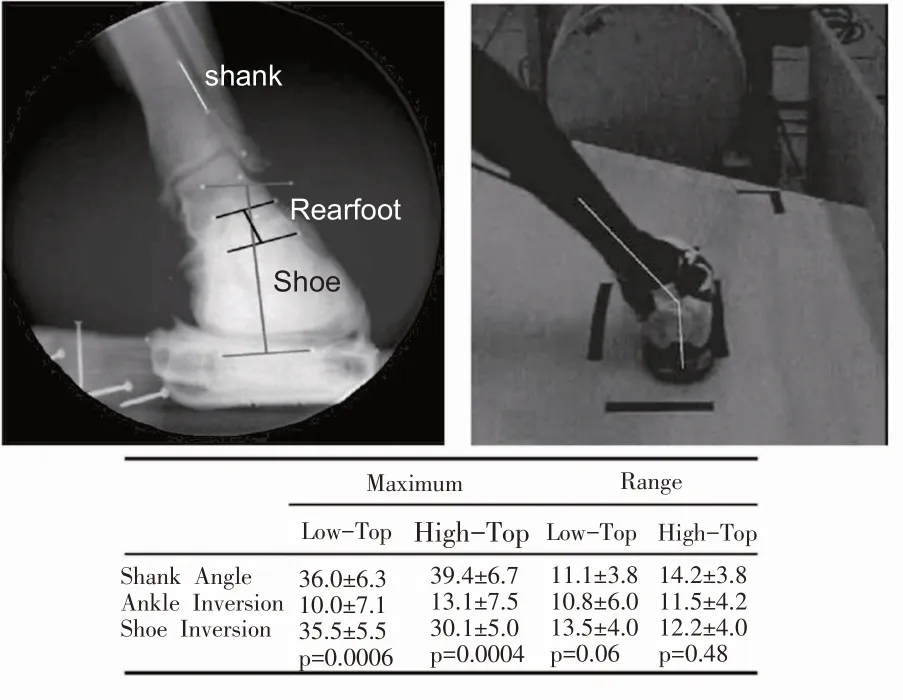
图5 侧切动作中运动鞋内翻与踝关节内翻对比图及小腿、踝关节、运动鞋内翻角度表[67]
4 结论与展望
双平面正交荧光透视成像系统(DFIS)是由一套运动透视影像系统和数据解析系统构成的不受皮肤、软组织误差影响,对运动无干扰、精度高、重复性高的新型非侵入性骨骼运动分析系统,已经初步应用于动态三维追踪在体、负重功能位肩关节、腰椎、膝关节和踝关节骨性结构位置关系及其6DOF 运动,计算软骨形变、接触面积/轨迹和韧带应变,探讨部分关节损伤机制、关节损伤后的运动以及康复治疗和预防。目前尚有较多关节运动损伤机制未探究,特别是高速、高冲击运动下关节内各组织结构的损伤机制;同时涉及关节损伤后康复治疗的研究也较少,尚未发现不同运动或治疗方式对关节运动损伤治疗效果的研究。
该系统优点是动态追踪,非侵入,不受皮肤、软组织影响,测试在体、负重关节内组织结构运动,有助于科研人员分析运动中关节内骨性结构的运动特征和受力机制,更深层次地探讨引起关节损伤的潜在危险因素和可能的致伤机理,可为动作的规范化、运动损伤的精确诊疗、个性化康复计划的制定和运动护具的研制等提供更精准的数据、更先进的技术和更可靠的方法。该系统缺点是拍摄范围受限、建模和配准过程复杂。如果能够扩大运动透视影像系统的拍摄范围,开发骨骼应力算法模块,并结合有限元模型进行分析,将有助于全面地获取在体关节高速与高冲击运动过程中关节内部的精细变化,如骨间应力/负荷、关节挤压等,也将在运动医学研究领域拥有更好的应用前景,特别是运动损伤防治和运动护具研制方面。
