某院糖尿病足合并感染的病原菌分布及药敏调查
2019-09-04苏健芬禤智成陈万青杨辉
苏健芬 禤智成 陈万青 杨辉
【摘要】 目的 了解某院糖尿病足合并感染患者中患足的病原菌分布及药敏试验结果, 分析感染菌株的耐药特点。方法 回顾性分析337例存在糖尿病足合并感染患者, 分析患者足部分泌物培养结果及药敏试验结果。结果 337例患者中有147例进行了分泌物培养, 其中131例阳性结果中有112例进行了药敏试验, 检测到176株病原菌, 革兰阴性菌以肺炎克雷伯菌(10.80%, 19/176)、铜绿假单胞菌(6.25%, 11/176)、阴沟肠杆菌(5.68%, 10/176)、大肠埃希菌(5.11%, 9/176)为主;革兰阳性菌以金黄色葡萄球菌(18.75%, 33/176)、粪肠球菌(9.09%, 16/176)、无乳链球菌(4.55%, 8/176)、凝固酶阴性葡萄球菌(3.98%, 7/176)为主;另真菌检出近平滑念珠菌(2.84%, 5/176)、光滑念珠菌(2.84%, 5/176)、阿萨丝孢酵母菌(1.70%, 3/176)和白色念珠菌(1.70%, 3/176)。另外, 还检出有厌氧菌(0.57%, 1/176)。112例进行了药敏试验的病例中, 浅溃疡组、深溃疡组、坏疽组分别有2例(2株)、57例(81株)、53例(93株)。药敏试验统计结果中显示, 所检测到的葡萄球菌属、肠球菌属、链球菌属三种革兰阳性菌都对替加环素、力奈唑烷、万古霉素、呋喃妥因及莫西沙星、环丙沙星、左氧氟沙星等喹诺酮类抗生素较敏感, 对克林霉素、红霉素耐药率较高。革兰阴性菌药敏结果显示肠杆菌属、假单胞菌属、埃希菌属三种革兰阴性菌都对氨苄青霉素、头孢唑林有较高的耐药率, 对庆大霉素、亚胺培南、厄他培南、阿米卡星、妥布霉素和哌拉西林-他唑巴坦则较敏感。结论 糖尿病足合并感染的病原菌分布广泛, 治疗糖尿病足感染在早期病原体不明确的情况下根据病原菌一般分布情况经验性用药尤为重要。
【关键词】 糖尿病足;感染;病原菌;药敏分析
DOI:10.14163/j.cnki.11-5547/r.2019.21.112
目前, 我国已经成为糖尿病患者人数最多的国家, 约占全球糖尿病患者数量的1/3[1]。糖尿病足是糖尿病患者常见的慢性并发症之一, 约有15%糖尿病足最终会发展成为足部溃疡[2], 具有很高的罹患率和致残率[3]。了解糖尿病足感染的常见病原菌, 在治疗早期选用有效的抗感染治疗药物将对糖尿病足患者的治疗有至关重要的作用。
1 资料与方法
1. 1 资料来源 借阅某院2015年1月1日~2017年12月31日诊断为糖尿病足合并感染的病历, 排除不合格病历, 符合的病历共有337份(其中存在多次住院病例), 均为糖尿病足合并感染者, 均符合2017年由美国糖尿病学会提出的糖尿病医学诊断标准, 其中53例行已行截肢手术。
1. 2 方法 根据糖尿病足Wagner分级标准, 将浅溃疡组定义为皮肤局部的溃疡不超过肌层;深溃疡组定义为Wagner分级的Ⅱ级和Ⅲ级;坏疽组定义为Wagner分级的Ⅳ级和V级。通过检验系统查找各病例足部感染脓液分泌物培养结果及药敏试验结果, 统计并分析病原菌种类数量及耐药情况。
2 结果
2. 1 病原菌分布 337例患者中有147例进行了分泌物培养, 其中131例阳性结果中有112例进行了药敏试验, 检测到176株病原菌, 革兰阴性菌以肺炎克雷伯菌(10.80%, 19/176)、铜绿假单胞菌(6.25%, 11/176)、阴沟肠杆菌(5.68%, 10/176)、大肠埃希菌(5.11%, 9/176)为主;革兰阳性菌以金黄色葡萄球菌(18.75%, 33/176)、粪肠球菌(9.09%, 16/176)、无乳链球菌(4.55%, 8/176)、凝固酶阴性葡萄球菌(3.98%, 7/176)为主;另真菌检出近平滑念珠菌(2.84%, 5/176)、光滑念珠菌(2.84%, 5/176)、阿萨丝孢酵母菌(1.70%, 3/176)和白色念珠菌(1.70%, 3/176)。另外, 还检出厌氧菌(0.57%, 1/176)。
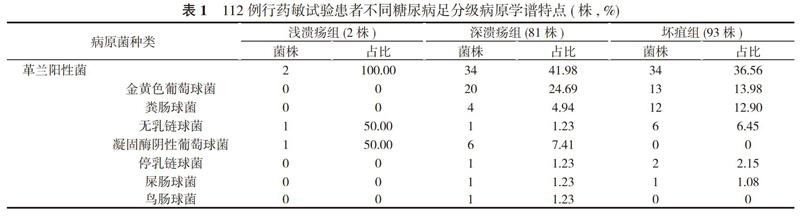
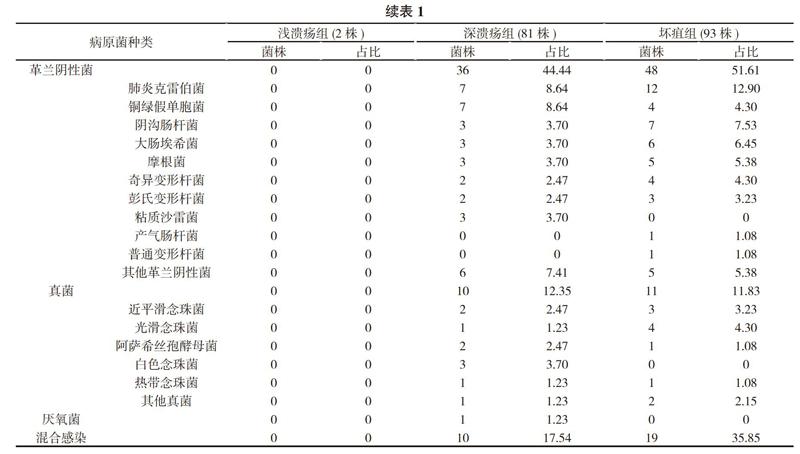
2. 2 不同糖尿病足分级病原学谱特点 112例进行了药敏试验的病例中, 浅溃疡组、深溃疡组、坏疽组分别有2例(2株)、57例(81株)、53例(93株)。不同糖尿病足分级病原学谱见表1。
2. 3 主要病原菌耐药情况统计 药敏试验统计结果显示, 所检测到的葡萄球菌属、肠球菌属、链球菌属三种革兰阳性菌均对替加环素、力奈唑烷、万古霉素、呋喃妥因及莫西沙星、环丙沙星、左氧氟沙星等喹诺酮类抗生素较敏感, 对克林霉素、红霉素耐药率较高。革兰阴性菌药敏结果显示肠杆菌属、假单胞菌属、埃希菌属三种革兰阴性菌都对氨苄青霉素(>75%)、头孢唑林(>50%)有较高的耐药率, 对庆大霉素、亚胺培南、厄他培南、阿米卡星、妥布霉素和哌拉西林-他唑巴坦则较敏感。
3 讨论
本调查显示, 浅溃疡组病例数及送检数明显较深溃疡组、坏疽组少, 原因可能为浅溃疡糖尿病足患者分泌物较少, 症状较轻, 未有足够的分泌物进行培养或分泌物难以采集而导致送检数减少。深溃疡组与坏疽组对比之下送检阳性率及对应菌群的占比差异不大, 微小差异为深溃疡组中革兰阳性菌较坏疽组多, 而革兰阴性菌则坏疽组较深溃疡组多, 混合感染率坏疽组较深溃疡组亦较高, 考虑溃疡面严重加上糖尿病患者自身免疫力相对较低, 容易感染所致[4, 5]。
糖尿病患者患足的感染程度及感染是否得到控制直接影响患者病足的预后, 因此, 糖尿病足患者感染初期进行分泌物培养及对应的药敏敏感试验, 明确感染病原菌及其耐药性特点, 可为选用更合适的抗感染药物治疗提供帮助, 可减少盲目滥用抗感染药物从而诱发感染病原菌产生耐药性的可能性[6-10]。
本研究由于为回顾性分析, 分泌物是否存在污染难以考证, 药敏试验结果中可能存在收集的菌株种类非分泌物中感染病原菌的情況, 不足以作为抗感染治疗重心偏向的参考, 因此在抗感染治疗过程中仍需要通过药敏试验明确致病菌群, 根据药敏情况选用恰当的抗感染治疗方案。
綜上所述, 糖尿病足合并感染的病原菌分布广泛, 治疗糖尿病足感染在早期病原体不明确的情况下根据病原菌一般分布情况经验性用药尤为重要。
参考文献
[1] 纪立农. 糖尿病防治研究与时俱进、砥砺前行. 中国糖尿病杂志, 2017, 25(1):1.
[2] Leone S, Pascale R, Vitale M, et al. Epidemiology of diabetic foot. Infez Med, 2012, 20(Suppl 1):8.
[3] 陈军, 王富华, 王育林, 等. 感染对老年糖尿病足部溃疡患者预后的影响. 中国老年学杂志, 2014, 34(4):899-901.
[4] Marathe PH, Gao HX, Close KL. American Diabetes Association Standards of Medical Care in Diabetes 2017. Journal of Diabetes, 2017, 9(4):320-324.
[5] Schaper NC, Van NJJ, Apelqvist J, et al. Prevention an management of foot problems in diabetes:a summary guidance for daily practice 2015, based on the IWGDF guidance documents. Diabetes Metab Res Rev, 2016, 32(1):7-15.
[6] 徐波, 杨彩哲, 刘朝阳, 等. 糖尿病足感染患者病原菌分布及其药物敏感试验. 中华传染病杂志, 2016, 34(6):344-348.
[7] 姚兰, 安民民. 95例糖尿病足部感染患者病原菌分布及耐药性分析. 皖南医学院学报, 2015(5):1004-1009.
[8] 刁斌斌. 糖尿病足部感染患者病原菌检验与耐药性分析. 糖尿病新世界, 2016(21):31-32.
[9] 关泰宇, 关小宏, 李宝军. 糖尿病足患者感染病原菌分布及抗菌药物的应用. 中华医院感染学杂志, 2014, 24(3):577-579.
[10] 陈芳, 李素梅, 王炜, 等. 糖尿病足患者足部创面感染的病原菌分布及药敏结果分析. 山东医药, 2016, 56(30):49-51.
[11] 何杏仪,黄景胜,张莉.糖尿病足合并感染患者病原菌分布及耐药性变迁.今日药学,2017(11):51-54.
[12] 冯小芬,韦玉和,王晓琴.糖尿病足合并感染75例病原菌的构成与药敏分析.海南医学,2011,22(21):133-134.
[13] 李小磊,芦永华,黄新玲,等.糖尿病足溃疡病原菌分布及多重耐药菌感染的危险因素.中国感染控制杂志,2018(8):708-712.
[14] 徐邦奎,朱国红.糖尿病足感染病原菌的分布及药敏分析.中国保健营养,2016,26(30):256-257.
[收稿日期:2019-02-26]
