重症肌无力患者睡眠呼吸障碍患病率的Meta分析
2019-08-28赵清青艾明达戴淑娟李小梅陈鑫杰郭艳吉艾青龙
赵清青 艾明达 戴淑娟 李小梅 陈鑫杰 郭艳吉 艾青龙
重症肌无力(myasthenia gravis,MG)是一种自身免疫性神经肌肉疾病,主要是由于自身抗体介导的突触后膜上乙酰胆碱受体(acetylcholine receptor,AChR)受损所致,临床主要表现为部分或全身骨骼肌无力和极易疲劳[1],累及口咽部肌肉时可出现睡眠呼吸障碍(sleep-disordered breathing,SDB),严重影响患者生活质量。而且,MG患者SDB一般呈逐渐进展,往往不能引起患者重视。睡眠障碍,特别是SDB已成为神经肌肉疾病患者发病和死亡的主要原因[2],MG患者SDB的患病率逐渐增加,但目前关于SDB患病率的报道绝大多数为小样本的观察性研究,所报道的患病率差异较大,争议亦较大。本文对有关MG患者SDB患病率的研究文献进行Meta分析,旨在探讨MG患者SDB的患病率。
1 对象和方法
1.1 文献检索计算机检索美国国立医学图书馆(PubMed)、荷兰医学文摘(Embase)、Cochrane图书馆、Web of science、中国知网(CNKI)、中国生物医学文献数据库(CBMdisc)、万方医学网,检索SDB在MG中患病率的相关文献,检索时间均从建库至2018-12-24。英文检索词为“myasthenia gravis”“ocular myasthenia gravis”“generalized myasthenia gravis”“sleep disordered breathing”“sleep apnea syndromes”“sleep apnea,obstructive”“OSAHS”“sleep apnea hypopnea syndrome”“upper airway resistance sleep apnea syndrome”“mixed sleep apnea”“hypersomnia with periodic respiration”,中文检索词为“重症肌无力”“MG”“睡眠呼吸障碍”“睡眠障碍”“呼吸暂停”“OSA”“阻塞性睡眠呼吸”。此外,采用滚雪球法对纳入文献的参考文献进行手工检索。
1.2 方法
1.2.1文献纳入与排除标准:纳入标准:(1)关于MG患者SDB患病率的研究;(2)MG诊断明确[3];(3)SDB的诊断基于临床表现和多导睡眠图(polysomnogram,PSG)监测结果的诊断标准;(4)患者年龄≥18岁,性别不限;(5)文献提供了MG患者SDB的患病率或提供能够计算出患病率的数据;(6)如果两个或者以上的研究居于统一研究队列则取其中具有最完整数据的研究。排除标准:(1)动物实验;(2)综述文献;(3)病例报告;(4)重复研究;(5)未找到原文且未能联系到原文作者,或虽联系到作者但仍无法提供详细准确的数据。
1.2.2文献筛选和数据提取:所有研究者接受完整的系统评价培训。由2名研究者独立进行文献检索,按纳入与排除标准筛选文献,并交叉核对。首先阅读文题,如符合纳入标准,则进一步阅读摘要、全文。如遇分歧,则通过讨论解决,若仍存在分歧由第3名研究者协调解决。按照制定的数据提取表提取数据,内容包括第一作者、发表年限、国家、研究类型、MG患者分型、MG患者例数、全身型MG例数、MG年龄、男性人数、MG病程、体重指数(BMI)、PSG诊断的指数标准、SDB患者例数以及SDB分型。
1.2.3文献质量评价:由2名研究者分别采用横断面/患病率研究质量评价表(agency for healthcare research and quality,AHRQ)对纳入的文献进行质量评价后交叉核对,如有分歧,则与第3名研究者共同讨论并达成一致。该量表由11个条目组成,回答“是”记1分,回答“否”或“不清楚”记0分,总分0~11分,0~3分为低质量,4~7分为中质量,8~11分为高质量。
1.3 统计学处理采用Stata 14.0软件进行Meta分析。通过Homogeneity test(Q检验)和Inconsistency test(I2检验)对纳入研究进行异质性分析[4],若P≥0.10或I2<50%,则认为各研究具有同质性,采用固定效应模型进行Meta分析;若P<0.10或I2>50%,则认为各研究结果间存在异质性,则采用随机效应模型进行Meta分析。采用亚组分析寻找异质性来源,敏感性分析评价Meta分析的结果是否稳定、可靠。采用Egger’s检验、Begg’s检验检测发表偏倚。
2 结果
2.1 文献检索共检索到中、英文文献163篇,剔除重复文献51篇,阅读题目和摘要,排除不符合纳入排除标准的文献98篇,共14篇文献符合可能入选标准,进一步阅读全文后排除3篇,最终纳入文献11篇,共318例患者,均为英文文献(图1)。

注:MG:重症肌无力,SDB:睡眠呼吸障碍;表1~2、图1~2同 图1 有关MG患者SDB研究文献筛选流程图
2.2 纳入文献的基本特征及质量评价11篇文献的基本特征见表1和表2。11篇文献评价得分均≥8分,其中2篇文献评价为满分,中位数为9分,四分位数间距1分,纳入文献质量较高。
2.3 Meta分析
2.3.1MG患者SDB患病率:11篇文献对MG患者SDB的患病率进行研究,异质性检验结果为I2=61.2%,P=0.004,存在异质性,采用随机效应模型进行Meta分析,结果显示SDB在MG中的患病率为47%。
11篇文献中,采用PSG呼吸暂停低通气指数(apnea-hypopnea index,AHI)进行SDB诊断的文献共6篇,异质性检验结果显示I2=40.7%,P=0.134,具有同质性,MG患者SDB的患病率为45%;采用呼吸紊乱指数(respiratory distress index,RDI)进行诊断的文献共2篇,SDB的患病率为37%;文中未报道PSG呼吸指数诊断标准的文献共3篇,SDB的患病率为57%(图2)。
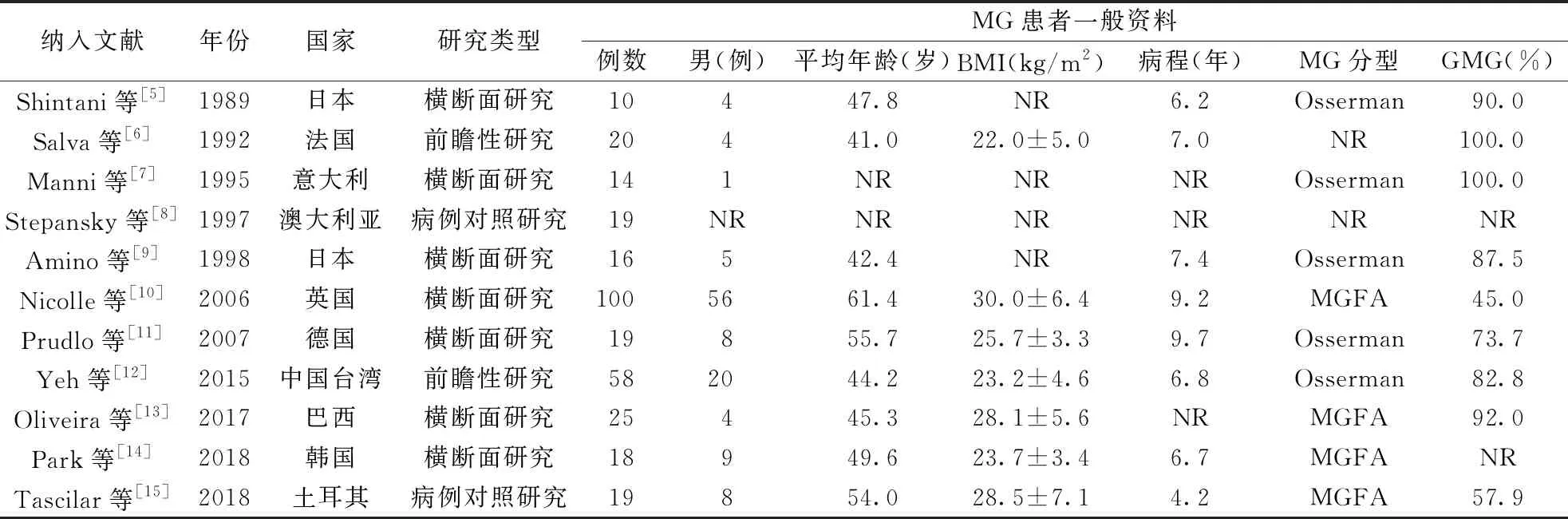
表1 有关MG患者SDB研究纳入文献的基本特征
注:MGFA:美国重症肌无力协会分型;GMG:全身型重症肌无力;BMI:体重指数;NR:未报道,表2、图2同

表2 有关MG患者SDB研究纳入对象睡眠资料情况
注:PSG:多导睡眠图。RDI:呼吸紊乱指数,AHI:呼吸暂停低通气指数;图2同

图2 纳入有关MG患者SDB研究的森林图分析
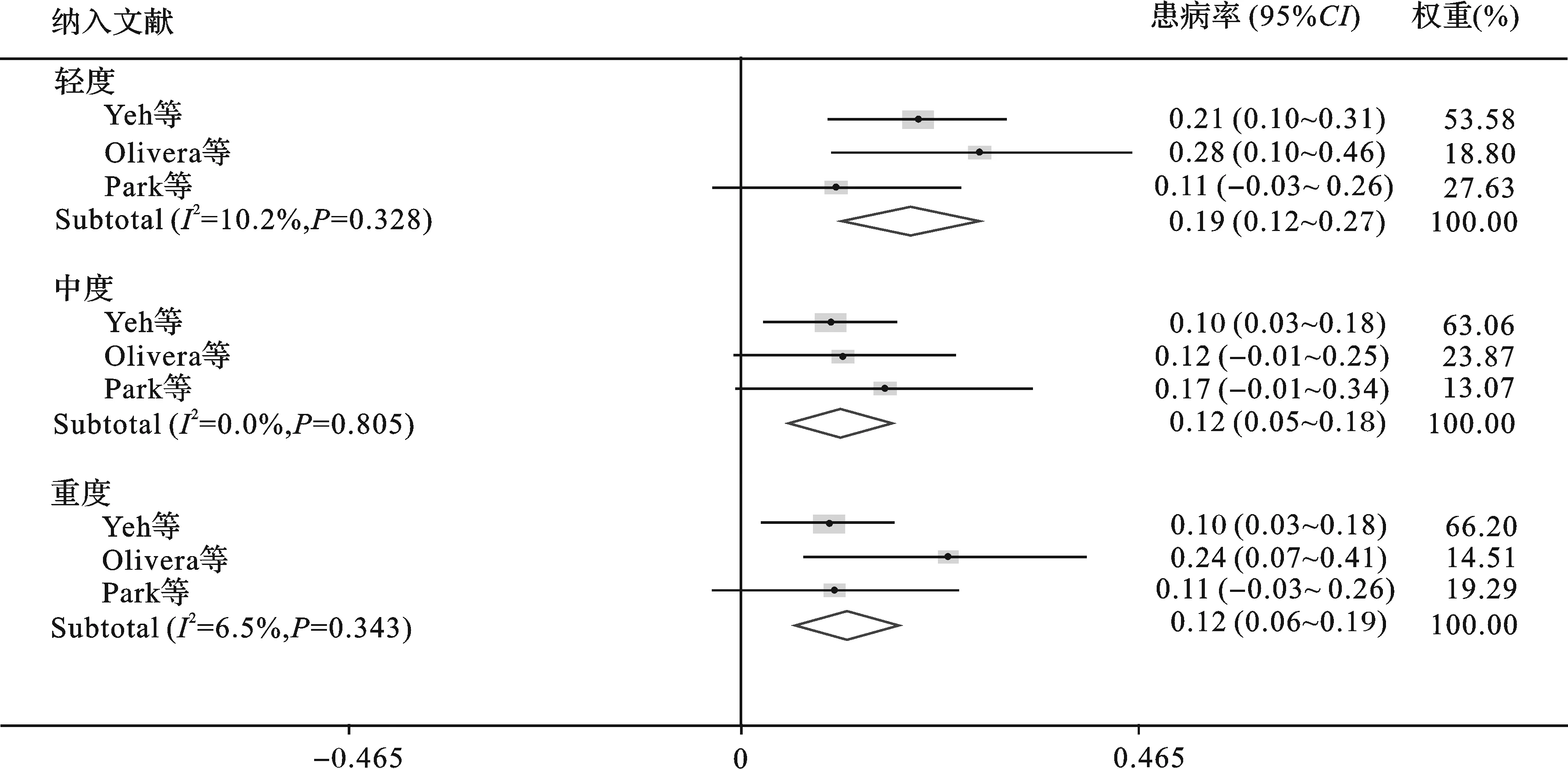
图3 纳入有关MG患者SDB研究的森林图
11篇文献中,有3篇文献采用SDB的诊断标准均为AHI≥5次/h,其SDB分型标准一致,故将此3项研究进行Meta分析,结果提示,轻度SDB组异质性检验显示具有同质性(I2=10.2%,P=0.328),其SDB患病率为19%;中度SDB组质性检验显示具有同质性(I2=0,P=0.805),其SDB患病率为12%;重度SDB组质性检验显示具有同质性(I2=6.5%,P=0.343),其患病率为12%(图3)。
2.3.2发表偏倚分析:对纳入的11项研究进行漏斗图分析,结果显示漏斗图基本对称,故采用Begg’s检验和Egger’s检验精确检测发表偏倚,结果显示,其P值分别为0.876和0.074,两者均P>0.05,提示无明显发表偏倚。
2.3.3敏感性分析:对纳入的11项研究进行敏感性分析,结果显示,合并效应量波动在0.47±0.03,表明单个研究对总的效应量影响不明显,合并效应量的稳定性较好。
3 讨论
MG是一种发生在神经-肌肉接头处,主要由AChR抗体介导,B淋巴细胞、T淋巴细胞及补体参与的自身免疫性疾病[16]。1958年,Osserman根据受累部位和严重程度首次将成人MG分为Ⅰ(眼肌型)、ⅡA(轻度全身型)、Ⅱ(中度全身型)、Ⅲ(急性加重型)、Ⅳ(迟发重症型)及Ⅴ(肌萎缩型)。2000年,美国重症肌无力协会(myasthenia gravis foundation of America,MGFA)提出了新的临床分型。约70%的MG患者为全身型MG[17]。
MG可出现眼外肌、呼吸肌等全身肌肉无力表现,约30%的MG患者可出现呼吸肌无力[18]。MG可发生于任何年龄,尽管白天呼吸功能正常,但夜间其呼吸功能常常受到影响,容易出现SDB。SDB是神经肌肉疾病患者发病和死亡的主要原因,其症状逐渐进展,致使患者难以识别其病情的恶化[13]。患者发生呼吸暂停的次数越多,其血氧饱和度越低,越易出现严重的低氧血症。SDB还可导致抑郁、白天嗜睡、注意力不集中、近期记忆力下降[19]以及疲劳、无力、虚弱等,严重影响患者的生活质量,甚至会危害患者的健康和寿命[15]。有研究发现,MG患者发生SDB常见的危险因素有年龄、BMI、病程、膈肌无力、肺功能异常、肺综合征、白天肺泡通气不足以及白天血气异常等[2,18]。然而,有关MG患者发生SDB却未引起人们足够重视。本研究采用Meta分析系统评价MG患者SDB的患病率,旨在引起临床对SDB的重视。
国际睡眠障碍分类第3版(ICSD-3)将SDB分为5大类:中枢性睡眠呼吸暂停(central sleep apnea,CSA)、阻塞性睡眠呼吸暂停(obstructive sleep apnea,OSA)、睡眠相关通气不足、睡眠相关低氧血症以及孤立症状和正常变异[20]。鉴于疾病本身的复杂性,临床对MG患者SDB的主要类型存在较大争议,目前以CSA[21]和OSA[22]报道居多。有学者推测MG患者发生SDB的可能机制为AChR抗体、非特异性的细胞因子以及缺氧等对REM睡眠和认知功能产生影响[23-25]。随着研究的不断深入,近来有研究认为,肌肉无力的严重程度可能会决定MG患者发生SDB的类型[26]。当膈肌无力较重时,REM期辅助呼吸肌张力降低,导致肋间肌活动受到抑制、潮气量减小、加重膈肌负担,出现胸部运动减弱、气流降低及血氧饱和度下降[27],进而发生CSA。当膈肌功能正常,而咽部扩张肌疲劳和无力等上呼吸道肌肉无力时,上气道阻力增加[28]并进行性加重以至于阻塞气道,通气气流减少或缺失,产生更多的气道负压,患者更易发生OSA、血氧饱和度下降[29],同时,膈肌和肋间肌因无法克服气道阻力的变化,也变得无力[2],加重气道阻塞,造成恶性循环。严重者甚至会出现窒息。直到患者觉醒,咽部肌肉张力增加使得气道重新开放[2]。通常,SDB频繁发生于REM睡眠期,可能是中枢胆碱能系统在睡眠/觉醒节律、REM睡眠、睡眠感知以及梦境的调节中起重要作用[30]。
PSG是诊断SDB的金标准,其呼吸指数有AHI和RDI两种。本研究结果显示,MG患者SDB患病率高达47%;依据不同的呼吸指数得出的SDB患病率有所差异,AHI组MG中SDB患病率为45%,与总患病率接近,而RDI组SDB患病率为37%。目前临床上根据AHI将SDB分为轻度(5~15次/h)、中度(15~30次/h)、重度(>30次/h)。本研究进一步对SDB不同程度进行分组发现,轻度SDB患病率为19%,中重度SDB患病率均为12%,以轻度SDB更常见。本研究中纳入RDI指数诊断SDB的文献中,设定RDI诊断标准并不一致,如Salva等[6]采用的标准为RDI≥5次/h,而Prudlo等[11]为RDI≥10次/h,异质性较大。关于RDI诊断SDB的标准和分类尚无过多研究。
本研究存在以下不足:(1)本研究纳入的文献均为观察性研究,文献证据级别不高,且部分研究报道不充分,有夸大研究结果的可能;(2)本研究按照PSG诊断SDB的不同呼吸指数进行亚组分析时,纳入的研究数量和样本量均较少,且采用RDI判断SDB的文献间异质性较大。
综上所述,本研究结果显示,MG患者SDB的患病率为47%,以轻度SDB多见,依据不同的SDB诊断指数所计算的患病率有所差异。在临床实践中,应该高度重视MG患者出现的SDB,给予恰当的治疗可改善患者的睡眠障碍,提高患者的生活质量。
