经肛移除标本的腹腔镜直肠癌根治术39例回顾性分析
2019-08-26禚洪庆张继准李辰生刘路光方振蔡腾飞董康迪商亮王金申靖昌庆李乐平
禚洪庆,张继准,李辰生,刘路光,方振,蔡腾飞,董康迪,商亮,王金申,靖昌庆,李乐平
(山东省立医院胃肠外科,山东 济南 250021)
结直肠癌是常见的消化道恶性肿瘤之一,在我国发病率位于肿瘤第4位[1-2]。直肠癌是手术治疗的难点,近十余年来腹腔镜技术开始应用于直肠癌手术治疗,逐渐得到认可,取得了较好的疗效[3-4]。但是,目前腹腔镜直肠癌根治术还需要腹部小切口移除标本,仍然存在切口感染、液化、愈合不良和切口疝等并发症,病人手术后仍然存在腹部疼痛等不适[5]。近年来,经自然腔道取标本(natural orifice specimen extraction, NOSE)技术逐渐开始应用于腹腔镜结直肠癌手术,它不改变手术入路和肿瘤切除过程,巧妙地利用NOSE,避免了腹部切口及并发症,得到了医生和病人的认可[6]。其中,经肛移除标本的腹腔镜直肠癌手术创伤较小,临床疗效值得期待。本单位较早开展了经肛移除标本的腹腔镜直肠癌根治术,现将相关资料总结分析如下。
资料与方法
一、临床资料
选择山东省立医院胃肠外科2016年8月至2018年7月接受腹腔镜直肠癌根治术的病人共879例作为研究对象,根据纳入标准和排除标准筛选病人。
纳入标准:①病人年龄18~80岁;②病理证实为直肠腺癌;③行腹腔镜直肠癌根治术(Dixon术式);④肿瘤T分期1~3期;⑤肿瘤最大径≤3 cm。排除标准:①术前合并心肺脑等严重并发症,美国麻醉医师协会(ASA)分级为Ⅲ级及以上的病人[7];②经阴道移除标本的病人;③术前已经发生远处转移病人;④合并梗阻、穿孔、出血病人;⑤体质量指数>30 kg/m2的病人[7];⑥临床病理资料不完整者。
最终共有116例病人入选本研究。根据移除标本的不同,39例纳入经肛免切口组,77例纳入常规腹腔镜组。收集病人的性别、年龄、体质量指数、肿瘤最大径、T分期、肿瘤下缘与齿状线距离等临床病理资料。记录病人的手术时间、术中出血量、淋巴结清除数目、术后第3天C反应蛋白水平、排气时间、住院天数、住院花费,记录病人术后2、12、24、48、72 h的疼痛评分[采用视觉模拟评分法(VAS)],记录病人的术后短期并发症,包括腹腔感染(非吻合口瘘引起)、吻合口瘘、肠梗阻、切口感染液化裂开等切口并发症、肺部感染、泌尿系梗阻感染等并发症、深静脉血栓等。
本研究经过山东省立医院伦理委员会批准,术前病人或其授权委托人知情同意并签署知情同意书。
二、手术及分组
1.腹腔镜游离直肠肿瘤(两组方法相同) 经腹壁置入Trocar,引入超声刀,打开乙状结肠系膜前叶进入Toldt’s间隙,显露并保护输尿管,游离肠系膜下动静脉,清除根部淋巴结后离断;切开乙状结肠外侧腹膜,向头侧分离至降乙状结肠交界处;前方沿Denonvillier’s筋膜脏壁两层间向下锐性游离,侧后方沿直肠系膜脏壁层之间向下游离,游离超过肿瘤下缘5 cm,远端裸化肠管;游离过程中注意保护自主神经丛。
2.标本移除及消化道重建
(1)经肛免切口组:腹腔镜下裸化近端肠管。由Trocar孔引入7#丝线,分别在远近端预切除处偏肿瘤一侧1~2 cm结扎肠管,稀聚维酮碘(碘伏)冲洗直肠后,超声刀在远端切断肠管。充分扩肛至四指,经肛用卵圆钳夹持置入塑料保护套保护直肠。经肛置入管状吻合器钉座,切开近端肠壁,碘伏纱布置入近端肠管消毒,将钉座经近端肠壁切口置入近端乙状结肠,使用腔镜切割闭合器封闭近端肠管,自残端引出钉座,碘伏消毒;使用腔镜切割闭合器封闭远端肠管;经肛置入管状吻合器,旋出钉头与钉座结合,收紧击发,完成直肠残端与近端乙状结肠的端端吻合,注意血供、张力和肠管方向。注气试验检查吻合口有无渗漏,蒸馏水冲洗,由Trocar孔置入引流管达骶前,闭合Trocar孔。
(2)常规腹腔镜组:置入腔镜切割闭合器,离断远端肠管。左下腹取长约5~6 cm小切口,放置切口保护器,拖出并裸化肠管,离断乙状结肠,近端置入管状吻合器钉座,荷包缝合,将乙状结肠放回腹腔,夹闭切口重新建立气腹。经肛置入管状吻合器,旋出钉头与钉座结合,收紧击发,完成直肠残端与近端乙状结肠的端端吻合,注意血供、张力和肠管方向。注气试验检查吻合口有无渗漏,蒸馏水冲洗,由Trocar孔置入引流管达骶前,闭合Trocar孔及腹壁切口。
三、统计学分析

结 果
一、两组病人的临床病理资料比较
共有116例病人符合标准纳入本研究,其中免切口经肛移除标本的腹腔镜直肠癌根治术病人(经肛免切口组)39例,腹部小切口移除标本的常规腹腔镜直肠癌根治术病人(常规腹腔镜组)77例。两组病人的性别、T分期构成比差异无统计学意义;两组病人的年龄差异无统计学意义,但两组病人的体质量指数、肿瘤最大径、肿瘤下缘与齿状线距离差异有统计学意义。见表1。

表1 两组病人临床病理资料比较
注:BMI.体质量指数
二、两组病人围手术期指标比较
两组病人的手术时间、淋巴结清除数目和住院花费差异无统计学意义。经肛免切口组的术中出血量和住院天数少于常规腹腔镜组,术后第3天C反应蛋白水平和不同时间点的术后疼痛评分(VAS法)均低于常规腹腔镜组,排气时间也早于常规腹腔镜组。见表2。

表2 两组病人围手术期指标比较
注:CRP.C反应蛋白
三、术后短期并发症比较
经肛免切口组1例(2.6%)病人发生了Trocar孔的液化,我们将其归于切口并发症;而常规腹腔镜组有7例(9.1%)病人发生了切口液化感染等并发症,但统计学分析两组差异无统计学意义(χ2=0.841,P=0.356)。两组病人均未出现非吻合口瘘引起的腹腔感染。分别比较两组的吻合口瘘、肠梗阻、肺部感染、泌尿系梗阻感染、深静脉血栓形成等并发症率,差异均无统计学意义(P>0.05)。将两组的总并发症合计后进行比较,经χ2检验发现差异无统计学意义。见表3。
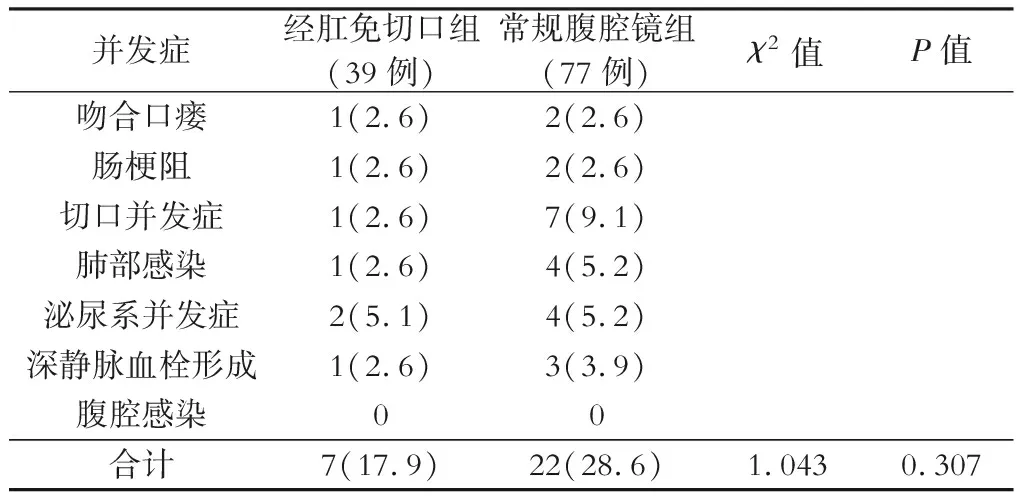
表3 两组病人术后短期并发症比较[例(%)]
讨 论
手术是目前唯一可能治愈直肠癌的方法,目前常用的方法包括传统开腹手术和腹腔镜辅助直肠癌根治术,前者常用于肿瘤分期晚、肿瘤较大,或者合并梗阻穿孔等情况时,后者近年来逐渐得到广泛应用。最新的技术,包括减孔腹腔镜[8]、单孔腹腔镜[9-10]、经肛全直肠系膜切除术[11-12]和NOSE的腹腔镜直肠根治术等[13]逐渐受到关注和应用,与前三者相比,后者游离切除肿瘤时不改变手术入路和操作方式,仅改变标本的移除方式和消化道重建方式,更容易操作,但也有其相对的适应证,该手术的适用性、安全性和疗效尚值得进一步研究。
根据我们的经验及文献报道[14-15],经肛移除标本的直肠肿瘤手术肿瘤最大径不超过3 cm,病人不能过于肥胖。我们回顾了肿瘤最大径不超过3 cm、体质量指数不大于30 kg/m2(非重度肥胖)的直肠癌病人;发现两组病人的性别、年龄和T分期差异均无统计学意义,而经肛免切口组的体质量指数、肿瘤最大径小于常规腹腔镜组,说明经肛移除技术不受性别、年龄和T分期的影响,主要适用于肿瘤较小、非重度肥胖的病人。
我们同时发现,经肛移除标本的病人其肿瘤下缘与齿状线距离较远,肿瘤位置高于常规腹腔镜组。回顾原始数据,我们发现常规腹腔镜适用于肿瘤下缘与齿状线距离4~5 cm及以上的病人,而经肛移除标本病人的最小距离是5.5 cm。统计学分析也印证了这一发现,因为虽然经肛免切口组与常规腹腔镜组的均数差别不大(8.7 cm比8.3 cm),但经肛免切口组的标准差较小(1.8 cm比2.4 cm),提示其病例集中分布于中上段直肠癌。Park等[16]研究发现,距齿状线距离大于5 cm的直肠癌可以通过经自然腔道移除标本,国内学者[17]也发现,距齿状线距离5~30 cm的直肠及乙状结肠可以经肛移除标本;结合我们的数据,由此认为,腹腔镜直肠癌根治术经肛移除标本时,肿瘤下缘距齿状线距离应超过5 cm。
进一步比较两组病人围手术期指标发现,两者手术时间无明显差异,提示免切口经肛移除标本的腹腔镜直肠癌根治术并不增加手术时间。我们分析,与经腹小切口的常规腹腔镜直肠癌根治术相比,经肛免切口病人增加的移除标本和腔镜下消化道重建时间,与经腹组开关切口所需的时间大致相当。我们同时发现,经肛免切口组的术中出血量更少,Ng等[18]也报道经肛移除标本时术中出血量小于常规腹腔镜手术,这可能与避免了腹部切口出血有关。两组病人的淋巴结清除数目差异无统计学意义,我们分析是因为两组病人的肿瘤切除及淋巴结清扫过程并无差别。
经肛免切口组病人术后疼痛评分明显降低,是因为避免了腹部切口,减少了疼痛来源所致。我们同时观察到,经肛免切口组病人术后C反应蛋白水平相对较低,术后排气时间提前,可能是因为病人术后疼痛减轻,应激反应减轻,病人下床活动早,肠蠕动恢复更早;因此病人住院天数也得到了缩短,这与之前研究结果类似[19-20]。但两组病人住院费用并无显著差异,我们分析经肛免切口组病人虽然住院天数得以减少约1.5 d,但是术中一般需要多应用1~2个腔镜切割闭合器,两者费用大致相抵,我们希望今后进一步优化手术流程,降低经肛移除标本腹腔镜直肠癌病人的住院费用。
经肛移除标本的腹腔镜直肠癌根治术在术中需要经肛置入吻合器钉座等器械,需要在腹腔内切开肠壁,存在增加腹盆腔感染的可能。彭健等[21]对此进行了专门研究,他们选择30例NOSE的腹腔镜结直肠癌根治术病人进行观察,发现没有病人出现腹盆腔感染,得出结论:NOSE手术不增加腹盆腔感染的机会。我们在术中十分注意无菌操作和保护,经肛置入器械前先消毒直肠,减少肠壁切开的时间,切开后立即碘伏消毒肠腔,通过优化手术流程,本研究中未发现腹盆腔感染的病例。由此认为,经肛移除标本的腹腔镜直肠癌根治术不增加腹盆腔感染发生率。
对比两组的术后短期并发症发现,经肛免切口组的总并发症发生率较低,其中切口并发症发生率明显降低,肺部感染率也有所降低,原因可能是病人无腹部切口疼痛,更利于术后咳嗽咳痰。但统计学分析发现并无明显差异,这可能与样本数量相对较少有关,这提示我们今后应该进行大样本或者多中心的研究。
综上所述,经肛免切口移除标本的腹腔镜直肠癌根治术适用于肿瘤大小不超过3 cm、体质量指数不超过30 kg/m2(非重度肥胖)的中高位直肠癌病人,与常规腹腔镜直肠癌根治术相比,其不增加手术时间,不减少淋巴结清除数目,不增加住院花费,但可以减少术中出血量,降低术后病人疼痛,减少应激反应,加快肠道功能恢复,减少住院天数;同时不增加腹腔感染率,不增加术后并发症,是一项安全有效、可行的新技术。
