全胃切除术后三种消化道重建术式治疗胃癌的对比研究
2019-08-15吕琴叶宇何琦琦
吕琴 叶宇 何琦琦

[摘要] 目的 对比分析全胃切除术后三种消化道重建术式治疗胃癌的手术效果。 方法 全部入选的90例胃癌患者根据消化道重建方式不同随机分为A、B、C三组,每组30例,比较三组患者的手术时间、术中出血量、住院时间。三组体重下降情况及每日进餐次数、术后并发症发生率。 结果 B组手术时间最长,C组出血量最多,B组住院时间最长。A组、C组手术时间及住院时间分别显著短于B组,差异有显著性(P<0.05)。A组、B组术中出血量分别显著少于B组,差异有显著性(P<0.05)。C组患者体重下降数值最少,C组每日进餐次数最多,与A组、B组分别比较,差异有显著性(P<0.05)。三组患者术后并发症发生率分别为20.0%、23.3%、10.0%,C组的并发症发生率显著低于其他各组,组间比较差异有显著性(P<0.05)。 结论 全胃切除术后行改良功能性空肠间置代胃术虽然手术时间长、术中出血多,但术后患者恢复快、营养状况好,并发症最少,值得推广和应用。
[关键词] 全胃切除术;消化道重建;胃癌;并发症
[中图分类号] R735.2 [文献标识码] B [文章编号] 1673-9701(2019)16-0044-03
[Abstract] Objective To compare the outcome of three methods of digestive tract reconstruction after total gastrectomy due to gastric cancer. Methods A total of 90 patients after total gastrectomy due to gastric cancer were selected and divided into three groups according to the method of digestive tract reconstruction, with 30 patients in each group. The following aspects were compared:The operation time, blood loss, and hospital stay; and the weight loss, number of diets, and incidence of complications. Results The operation time was the longest in group B, the blood loss was the most in group C, and the hospital stay was the longest in group B. The operation time and hospital stay in group A and goup C were significantly shorted than those in group B(P<0.05). The blood loss in group A and group B was significantly lower than that in group C(P<0.05). The body weight decreased least in group C and the number of diets was most in group C, and the differences with those of group A and goup B were significant(P<0.05). The incidence rates of complications were 20.0%, 23.3%, and 10.0% in the three groups, which was significantly lower in group C(P<0.05). Conclusion Despite of longer operation time and more blood loss, patients after modified functional jejunal interposition after total gastrectomy recover rapidly with good nutrition condition and fewest complications, thus it is worthy to be promoted.
[Key words] Total gastrectomy; Digestive tract reconstruction; Gastric cancer; Complications
胃癌是我國常见的消化道恶性肿瘤之一,发病率和死亡率较高。胃癌晚期患者临床上多采取全胃切除术治疗,但术后胃部的储存、搅拌等物理机械功能和分泌代谢等生化功能消失,术后易出现营养不良、倾倒综合征、体质量下降、腹泻、呕吐等并发症[1-2]。近年来,随着外科手术技术的不断发展,对于胃癌患者来说,消化道重建术对于降低胃癌患者全胃切除术后并发症发生率,提高患者生活质量发挥了重要作用[3]。目前临床常用的消化道重建方式主要有Lahey+Braun 式食管空肠端侧吻合术、行P 型空肠袢食管空肠 Roux-en-Y吻合重建术、行改良功能性空肠间置代胃术[4-5]。本研究旨在对比分析上述全胃切除术后三种消化道重建术式治疗胃癌的手术效果,现报道如下。
1 资料与方法
1.1 一般资料
选择2015年1月~2018年1月在我院住院进行手术治疗的晚期胃癌患者90例,均经病理学诊断,均行全胃切除术,排除妊娠期及哺乳期女性、精神疾病者。90例患者年龄42~78岁,平均(60.59±16.23)岁。组织学分型:腺癌73例,其他17例,包括印戒细胞癌10例,间质瘤7例。全部入选的90例胃癌患者根据消化道重建方式不同随机分为A、B、C三组,各30例,三组患者的性别、年龄、病程及组织学分型等一般资料比较,差异无显著性(P>0.05),具有可比性。见表1。
1.2 方法
A组:行 Lahey + Braun 式食管空肠端侧吻合术:将十二指肠残端闭合,距Treitz 韧带40~50 cm 处空肠袢经结肠前与食管断端行端侧吻合,再将空肠输入袢与输出袢于距食管空肠吻口下方约 20 cm处作 Braun 吻合。
B组:行P 型空肠袢食管空肠 Roux-en-Y吻合重建术:将十二指肠残端闭合,距Treitz 韧带约 20 cm 处切断空肠,先将远端空肠作一臂长 15cm 的 P 袢,将P袢与食管端侧吻合,在距食管空肠吻合口 40~50 cm处将空肠近端与上提的空肠行端侧吻合。
C组:行改良功能性空肠间置代胃术:将距Treitz 韧带约 15 cm 和60~70 cm 处的空肠作 Braun 吻合,形成一长 40~50 cm 的空肠袢,将袢中间长约20 cm 的空肠间置于食管和十二指肠间,并分别行食管空肠和空肠十二指肠的端侧吻合。
1.3 观察指标
三组患者的手术时间、术中出血量、住院时间。三组体重下降情况及每日进餐次数、术后并发症发生率。
1.4统计学方法
数据用软件SPSS21.0进行统计学分析,计量资料以(x±s)表示,采用t检验,计数资料以[n(%)]表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 三组手术各项观察指标比较
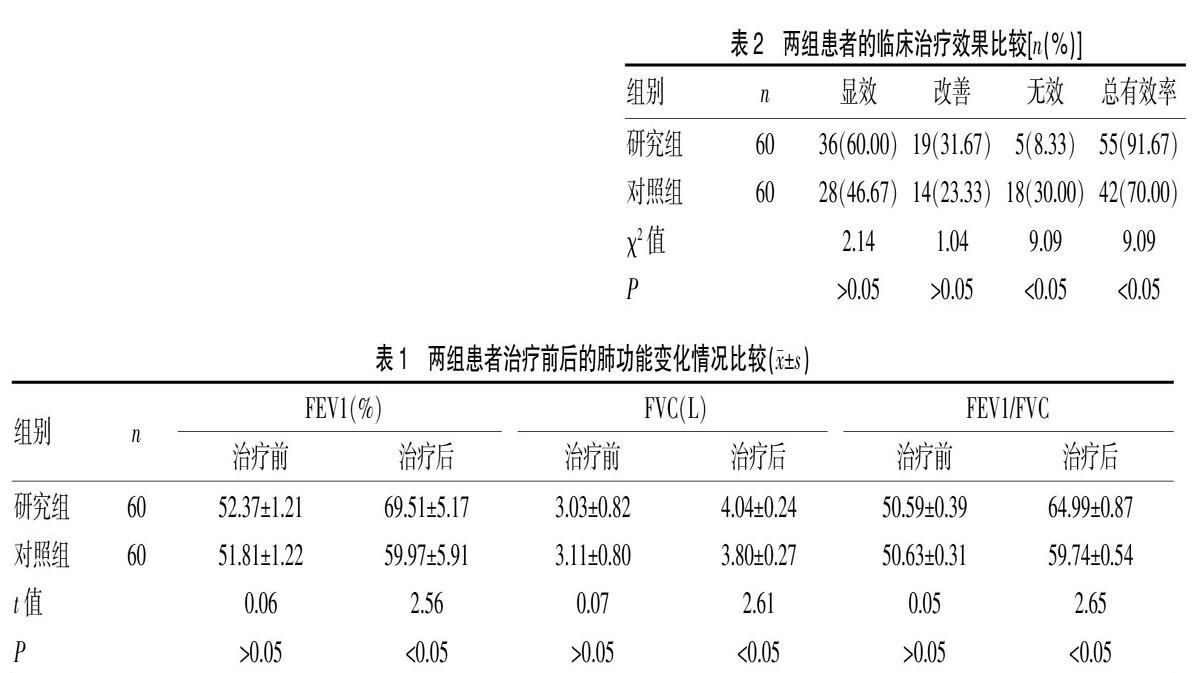
B组手术时间最长,C组出血量最多,B组住院时间最长。A组、C组手术时间及住院时间分别显著短于B组,差异有显著性(P<0.05)。A组、B组术中出血量分别少于C组,差异有显著性(P<0.05)。见表2。
2.2 三组体重下降情况及每日进餐次数、术后并发症发生率比较
C组患者体重下降数值最少,C组每日进餐次数最多,与A组、B组分别比较,差异具有显著性(P<0.05)。三组患者术后并发症发生率分别为20.0%、23.3%、10.0%,C组的并发症发生率低于其他各组,组间比较差异有显著性(P<0.05)。见表3。
3 讨论
胃癌是我国消化道常见的恶性肿瘤之一,发病率及病死率较高。全胃切除术是治疗胃癌常用的治疗方法之一,但术后易出现许多并发症,术后通过行消化道重建有利于恢复患者的整个消化系统的功能,包括肠胃功能和吸收消化功能,从而提高患者的生活质量和营养状况[6-8]。全胃切除术后消化道重建应确保食物通过十二指肠,代胃袋有贮存作用和有较好的消化吸收功能,较少或不发生无胃综合征。保持较好的营养状况和生活质量,且手术安全、简便、手术死亡率低[9-11]。
术后消化道重建术式众多,Lahey+Braun式食管空肠端侧吻合术、行P 型空肠袢食管空肠 Roux-en-Y吻合重建术、行改良功能性空肠间置代胃术均为常用术式。其中,Lahey+Braun式食管空肠端侧吻合术虽不切断空肠,但无贮袋储存食物,致使消化道排空加快,从而影响营养成分在小肠内的消化和吸收;食物未经过十二指肠,未能与胆汁、胰液及各种胰酶充分混合,使食物的消化受到影响[12]。Roux-en-Y吻合术是目前最流行的术式之一,操作简便,有效防止反流性食管炎[13-15]。但是食物贮存功能不足,食物通过快,倾倒综合征发生率高,进食量少。本研究中将食管吻合处下方的一段肠袢做成P型贮袋,属于近端代胃方式,术后能够增加代胃容量,延緩食物排空,增强消化,减少倾倒综合征的发生,上腹饱胀显著降低[16-19]。但该手术明显增加手术时间,本组研究结果显示,B组手术时间最长,达(221.79±23.38)min。空肠-食管端侧吻合、空肠-空肠行侧侧吻合术式较为简单易行,吻合口少,节省手术时间,减少术后吻合口漏的发生[15]。
李强等[20]将98 例胃癌患者按全胃切除术后消化道重建方式的不同,分为 Lahey+Braun式食管空肠端侧吻合术(Ⅰ组,n=34)、P 型空肠袢食管空肠Roux-en-Y吻合术(Ⅱ组,n=28)及改良功能性空肠间置代胃术(Ⅲ组,n=36),结果显示,Ⅱ组和Ⅲ组术后患者的营养状况均明显优于Ⅰ组,Ⅱ组和Ⅲ组术后并发症也明显少于Ⅰ组,证明全胃切除后P 型空肠袢Roux-en-Y吻合术和改良功能性空肠间置代胃重建方式较 Lahey+Braun式食管空肠端侧吻合术为胃癌行全胃切除消化道重建较理想的术式,更有利于患者的营养恢复及减少术后并发症发生率。
本研究将三种消化道重建术式进行比较,通过对手术时间、手术并发症及术后饮食、营养状况的对比研究,本研究结果显示,A组、C组手术时间及住院时间分别显著短于B组(P<0.05)。A组、B组术中出血量分别显著少于B组,差异具有显著性(P<0.05)。C组患者体重下降数值最少,C组每日进餐次数最多,与A组、B组分别比较,差异具有显著性(P<0.05)。三组患者术后并发症发生率分别为20.0%、23.3%、10.0%,C组的并发症发生率显著低于其他各组,组间比较差异有显著性(P<0.05)。与马岩等[13]报道的观点是一致的,说明改良功能性空肠间置代胃术由于其他两种消化道重建术式,术后能有效地防止反流性食管炎,操作更简单, 并可节约手术时间,并发症也较少。
综上所述,全胃切除术后行改良功能性空肠间置代胃术虽然手术时间长、术中出血多,但术后患者恢复快、营养状况好,并发症少,值得推广和应用。
[参考文献]
[1] 钟义均,陈维恒.不同消化道重建术式在胃癌全胃切除术的疗效比较[J].中国现代普通外科进展,2016,19(6):468-469.
[2] 石志伟.胃癌全胃切除术后消化道重建术式的疗效对比评价[J].中国医药科学,2012,2(1):76-78.
[3] 李玉明.全胃切除术后消化道重建方式的选择[J].实用肿瘤杂志,2008,23(2):101-110.
[4] 马文贵,杨振琪.全胃切除术后两种消化道重建术式的远期并发症及对患者生活质量的影响[J].黑龙江医学,2015,39(6):641-642.
[5] 陈映波,李元方. 胃癌患者全胃切除术后两种消化道重建方式的比较[J]. 中华肿瘤杂志,2011,33(2):126-129.
[6] 桂双元. 不同消化道重建术式对胃癌伴2型糖尿病患者术后糖代谢的影响[J].海南医学,2012,23(21):63-65.
[7] 张锋,王道玲,余强,等.胃癌全胃切除术后不同形式消化道重建术的临床效果分析[J]. 中国现代普通外科进展,2013,16(11):899-902.
[8] 李伟学,曾涛. 不同消化道重建方案在胃癌手术患者中的应用效果[J].安徽医药,2015,(8):1569-1570.
[9] 肖毅频. 胃癌全胃切除术后不同消化道重建术式的临床应用比较[J].现代诊断与治疗,2014,(21):4826-4827.
[10] 張李,潘源,刘洪敏,等.全胃切除术后两种消化道重建术式的前瞻性临床研究阶段报告[J].中华胃肠外科杂志,2013,16(12):1159-1163.
[11] 林志强,王在国,胡夏荣,等.胃癌全胃切除术三种消化道重建方式的对比分析[J].中国肿瘤外科杂志2012,4(3):177-178.
[12] 马岩,李乐平,靖昌庆,等.胃癌全胃切除术后3 种消化道重建方式的比较研究[J].中国现代普通外科进展,2012, 15(4):269-272.
[13] Kim HS,Kim BS,Lee S,et al.Reconstruction of esophagojejunostomies using endoscopic linear staplers in totally laparoscopic total gastrectomy:Report of 139 cases in a large-volume center[J].Surg Laparosc Endosc Percutan Tech,2013,23(6):e209-216.
[14] Tsujimoto H,Sakamoto N,Ichikura T,et al. Optimal size of jejunal pouch as a reservoir after total gastrectomy:a single-center prospective randomized study[J]. J Gastrointest Surg,2011,15(10):1777-1782.
[15] 叶文浩.胃癌全胃切除术后两种消化道重建术式的临床疗效分析[J].福建医药杂志,2013,35(5):51-53.
[16] 梁家强,朱一宁,黎木淦.胃癌全胃切除术后两种消化道重建术式疗效的比较[J].中国医药导报,2011,8(23):49-50.
[17] 陈健,陈心足,胡建昆.胃癌全胃切除术后消化道重建方式的研究现状[J].中国普外基础与临床杂志,2013, 20(6):604-605.
[18] Yang YS,Chen LQ,Yan XX,et al. Preservation versus nonpreservation of the duodenal passage following total gastrectomy:asystematic review[J]. J Gastrointest Surg,2013,17(5):877-886.
[19] Tsujimoto H,Sakamoto N,Ichikura T,et al. Optimal size of jejuna pouch as a reservoir after total gastrectomy:a single-centerprospective randomized study[J]. J Gastrointest Surg,2011,15(10):1777-1782.
[20] 李强,贾晓斌.胃癌全胃切除术后三种消化道重建方法对比研究[J].现代肿瘤医学,2014,22(9):2151-2152.
(收稿日期:2018-11-01)
