妊娠期糖尿病孕妇血清RBP和Cys-C检测的临床价值
2019-08-06
妊娠期糖尿病(gestational diabetes mellitus,GDM)是指在妊娠之前未出现糖尿病,而在妊娠后首次出现糖尿病,是孕期最常见的并发症之一。在我国随着生活质量的提升、二胎政策的放开以及育龄妇女生育年龄的延后,GDM发病率逐渐升高[1]。妊娠期糖尿病最主要的表现形式为高血糖,而高血糖致肾损害是GDM患者的重要的微血管并发症之一,其起病隐匿,进展缓慢,早期症状较少容易被疏忽,因此需要对该病进行及早诊断和治疗[2]。临床上肾功能检测的常用指标包括尿素氮(urea nitrogen,BUN)、肌酐(creatinine,Cr)、尿酸(uric acid,UA)等,近年来一些新的评估肾损伤的实验室指标如视黄醇结合蛋白(retinal-binding protein,RBP)和胱抑素(cystatin C,Cys-C)也证实在妊娠期糖尿病发生发展过程中起着重要作用[3-4]。为及时筛查GDM,提高诊断效果,本文对GDM和对照组孕妇建卡时血糖(Glu)和肾功能指标进行比较,且针对有显著性差异的指标相继进行Logistics回归和Pearson线性相关性分析,现将结果汇报如下。
1 资料与方法
1.1 资料来源
选择2018年4月1日—4月30日在南京市妇幼保健院住院分娩的孕产妇作为研究病例。纳入标准:(1)基本资料完整;(2)年龄大于18岁;(3)孕期在我院行正常产检;(4)胎龄符合孕周;(5)妊娠前无糖尿病、肝病、肾病、高血压、冠心病、结缔组织病、多囊卵巢综合征等病史;(6)单胎活产。根据上述纳入标准共筛选出1 750例孕妇,其中GDM组孕妇525例,非GDM组孕妇1 225例。GDM组孕妇年龄21~43岁,平均年龄(30.91±4.13)岁,分娩时孕周33~42周,平均孕周(39.34 ± 1.16)周;非GDM组孕妇年龄19~44岁,平均年龄(29.66±3.87)岁,分娩时孕周32~42周,平均孕周(39.50±1.21)周。经独立样本t检验结果显示GDM 组孕妇与非GDM 组孕妇年龄和分娩时孕周比较,差异不具有统计学意义(P>0.05),具有可比性。
1.2 生化指标的检测
所有研究对象均在孕24~28周建卡时进行生化检测,检测前需空腹8 h,于第2天清晨抽取空腹静脉血5 mL,2小时内3 000 r/min离心5 min收集血清,采用贝克曼AU5800全自动生化分析仪及配套试剂检测Glu、BUN、Cr、UA、RBP和Cys-C。每日进行血清学质量控制的检测,质控合格后方发放当日结果报告,以保证检验结果的准确性。
1.3 诊断标准
参照我国2014年GDM诊断标准[5]:孕24~28周孕妇禁食8小时以上,行75 g口服葡萄糖耐量试验(oral glucose tolerance test,OGTT),空腹、服糖后1小时和2小时的血糖水平应分别为 5.1 mmol/L、10.0 mmol/L和 8.5 mmol/L(92 mg/dL、180 mg/dL和153 mg/dL),其中任何一项血糖值达到或超过上述标准即可诊断为GDM。
表1 两组孕妇建卡时生化指标比较(±s)

表1 两组孕妇建卡时生化指标比较(±s)
注:与非GDM组对比,*P<0.05
images/BZ_91_212_1946_2302_2005.pngGlu(mmol/L) 4.99±0.41 4.55±0.27 22.168 <0.05*BUN(mmol/L) 2.89±0.67 2.96±0.67 1.896 >0.05 Cr(μmol/L) 36.69±6.42 37.00±6.27 0.955 >0.05 UA(μmol/L) 235.98±47.71 228.92±43.89 2.984 <0.05*RBP(mg/L) 32.14±7.21 30.75±6.59 3.780 <0.05*Cys-C(mg/L) 0.41±0.09 0.40±0.09 2.193 <0.05*
1.4 统计学方法
采用统计软件SPSS 20.0进行相关数据的统计分析,计量资料以(均数±标准差)表示,采用独立样本t检验比较;多因素和相关性分析分别采用Logistic回归和Pearson线性相关分析,以双侧显著性检验P<0.05为差异有统计学意义。
2 结果
2.1 两组孕妇建卡时Glu、BUN、Cr、UA、RBP和Cys-C指标比较
两组孕妇孕24~28周建卡时的生化指标结果显示,GDM组孕妇血清Glu、UA、RBP以及Cys-C水平高于非GDM组孕妇,差异均具有统计学意义(均P<0.05);而血清BUN和Cr浓度则在两组间比较,差异无统计学意义(均P>0.05),见表1。
2.2 GDM相关生化指标Logistic分析
针对两组孕妇建卡时有显著性差异的Glu、UA、RBP和Cys-C指标进一步进行Logistic回归分析,结果发现Glu、RBP和Cys-C水平是GDM发生的危险因素,有显著性意义(均P<0.05),而UA则无显著性(P>0.05),见表2。
2.3 GDM组孕妇建卡时Glu、RBP和Cys-C指标相关性分析
为进一步研究上述分析所得GDM的相关危险因素——Glu、RBP和Cys-C的相关性,通过Pearson线性相关分析,结果发现RBP和Cys-C之间呈显著正相关(P=0.003),而Glu分别与RBP和Cys-C均无显著相关性(均P>0.05),见表3和图1。

表2 GDM相关生化指标Logistic分析

表3 GDM组孕妇建卡时Glu、RBP和Cys-C指标相关性分析(n=525)
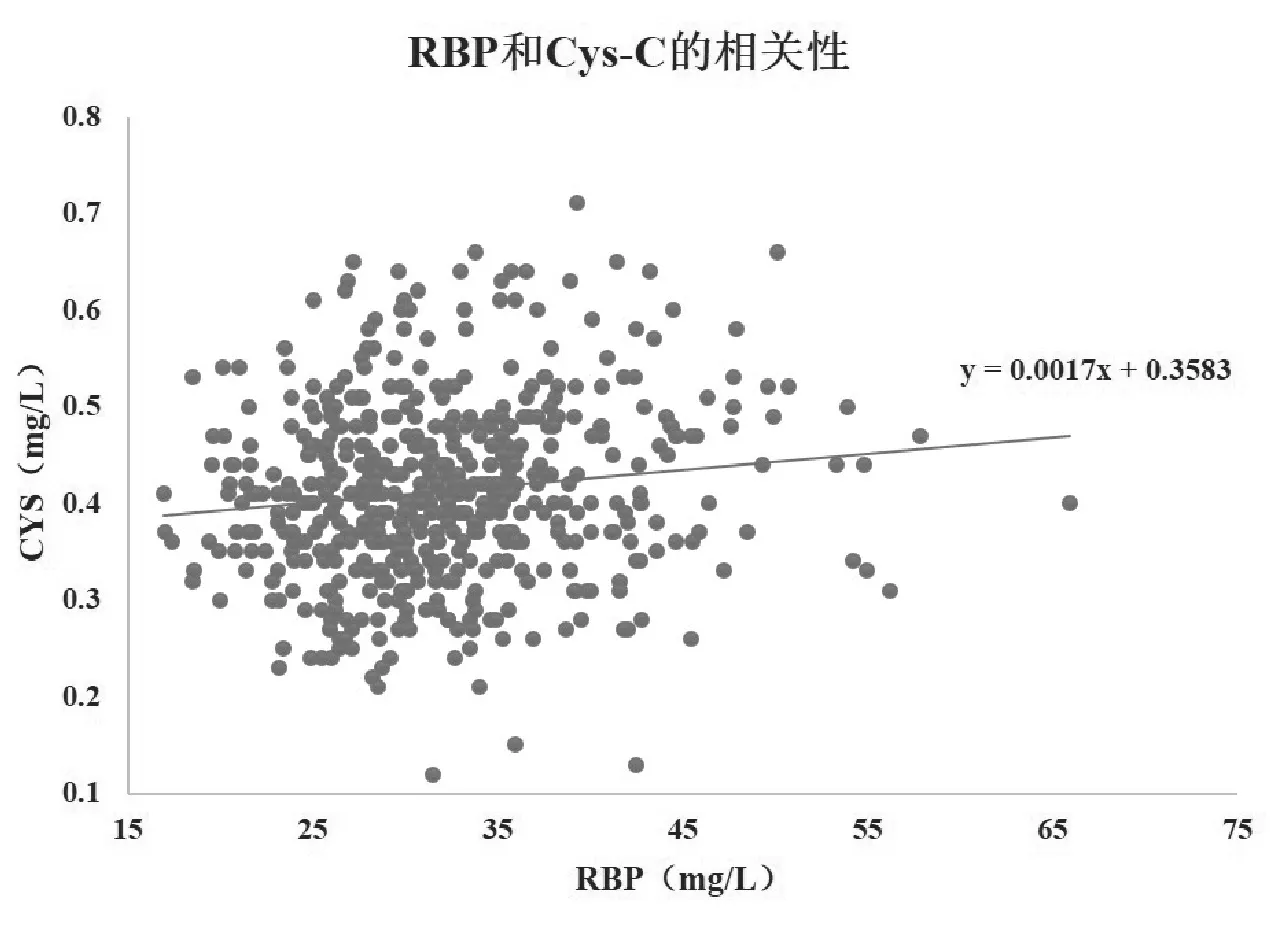
图1 GDM组孕妇建卡时RBP和Cys-C指标相关性分析
本研究结果表明,GDM孕妇建卡时血清Glu、RBP和Cys-C水平高于对照组(均P<0.05),且Logistic回归分析结果表明建卡时Glu、RBP和Cys-C水平均是GDM发生的危险因素(均P<0.05),提示妊娠中期Glu、RBP和Cys-C对GDM的发生影响重大。进一步经Pearson相关性分析结果显示,Glu分别与RBP和Cys-C无相关性,但RBP和Cys-C之间存在显著相关性(P<0.05),表明RBP和Cys-C这两指标是独立于血糖水平存在的,且GDM孕妇建卡时可能同时存在肾小球滤过率降低和肾小管重吸收下降,RBP和Cys-C相互促进、相辅相成共同参与了GDM的发生和发展,这些结果与国内外多数研究结果相一致[11-12]。
综上所述,血清RBP和Cys-C水平与GDM密切相关,将它们应用到GDM筛查中,可更好地对GDM进行监测及控制。
3 讨论
发生妊娠期糖尿病(GDM)时,不仅孕妇发生妊娠期高血压、妊娠期甲状腺功能异常等并发症或合并症显著增加,而且巨大儿以及新生儿的呼吸窘迫综合症、窒息和溶血等疾病发生率上升,同时早产、胎膜早破、剖腹产率等不良生产率也显著提高,孕妇生产后及新生儿出生后都受到深远影响[6-7]。总之,GDM对孕妇和胎儿的伤害均较大,是一种严重的妊娠期并发症,需要加强预防和监控。
目前,临床生化检验以BUN、Cr和UA为监测肾损害的主要血清学评价指标。本文结果显示,GDM孕妇建卡时UA高于对照组,但BUN和Cr无显著性差异;进一步的Logistic回归分析结果显示UA不是GDM发生的危险因素(P>0.05)。这一方面是由于GDM孕妇建卡时间为中孕期,高血糖所致的肾损害尚处在早期阶段;另一方面也说明了上述指标可能受到肾内外因素的影响,对肾损害的早期检测敏感度并不高[8]。因此临床医生和临床检验工作者一直在寻找监测和诊断早期肾损害的敏感指标,RBP和Cys-C正是近年来新出现的此类指标,但它们应用于GDM早期肾损害的评估才刚刚起步。
RBP是体内结合和转运全反式视黄醇及其衍生物的重要转运蛋白,主要由肝脏和脂肪组织合成和分泌,广泛存在于血液、脑脊液、尿液中。游离的RBP从肾小球滤出,其中绝大部分被近端肾小管上皮细胞重吸收,当肾小球滤过率和肾血流量降低,血清RBP则会升高。研究表明RBP在肾脏功能出现轻微受损时会显著升高[9],故RBP是评估肾早期损伤的重要指标。Cys-C是一种由122个氨基酸组成的半胱氨酸蛋白酶抑制剂,由机体所有有核细胞产生,相对分子质量小,性质稳定,广泛存在于各种组织的有核细胞和体液中。Cys-C的清除通过肾小球滤过,因此该指标一直作为判断肾小球病变的内源性理想标志物,对轻微肾损害有较为敏感的检出率[10]。
