阿托西班治疗先兆早产80例疗效观察
2019-08-02张莉刘菊菊
张莉,刘菊菊
早产是围生医学中即复杂又常见的妊娠并发症,早产儿往往发病率、病死率和后遗症发生率均较高,另一方面研究发现胎儿在宫内时间越长出生后存活率越高,因此减少早产发生可有效提升新生儿生存质量[1]。早产表现为不规则宫缩,宫口开大3 cm以内但胎膜仍保持完整,可伴有少量阴道出血或血性分泌物,此为早产的重要征兆。研究发现先兆早产孕妇体内具有较高的催产素敏感性和催产素受体密度,因此阻断催产素与受体结合是治疗先兆早产的途径之一[2]。阿托西班可竞争性结合子宫肌层缩宫素受体,在受体水平上抑制由缩宫素导致的子宫收缩,达到治疗早产的目的,已逐步在临床推广,但目前临床关于阿托西班的用药方案仍无相关标准[3]。为进一步明确阿托西班用药安全性,本研究比较了不同疗程阿托西班对于先兆早产的效果及安全性,现报告如下。
1 资料与方法
1.1 一般资料 本研究采用前瞻性随机对照的方法,选择2017年5月至2018年5月南京医科大学附属妇产医院收治的孕妇80例,所有病人均因出现宫缩、腹部坠胀、阴道血性分泌物等现象就诊,符合《妇产科学》第6版关于先兆早产诊断标准。病人年龄范围为21~38岁,孕周范围为24~33周,按照随机数字表法分为不同治疗方案的长疗程组和短疗程组各40例,两组病人在年龄,孕周,体质量和初/经产妇比例方面差异无统计学意义(P>0.05),见表1。本研究符合《世界医学协会赫尔辛基宣言》相关要求,所有病人均知情并签署同意书。
1.2 纳入标准和排除标准 纳入标准:(1)孕妇年龄18周岁以上,单胎妊娠,孕周范围为24~33周;(2)半小时宫缩至少4次,每次持续时间30秒以上;(3)血全套检查、心电图、胎心监护和产科彩超无发现异常情况;(4)宫颈尚未扩张或扩张3 cm以下,子宫软化度50%以上。其中(4)为参考条件。
排除标准:(1)胎膜早破、宫口开大3 cm以上;(2)妊娠高血压、妊娠糖尿病、先兆子痫、阴道大量出血;(3)胎儿畸形或生长受限、胎心异常、羊水过少、绒毛膜羊膜炎;(4)继续妊娠对孕妇或胎儿有害,需立即分娩。
1.3 方法
1.3.1 治疗方法 两组均采用醋酸阿托西班注射液[辉凌(德国)制药有限公司,生产批号M15133k,M17151h,L17809h;7.5 mg/mL,每支5 mL]进行治疗。长疗程方案(45 h方案)[3]:首剂用醋酸阿托西班注射液6.75 mg以大于1 min速度推注;随后将40 mL阿托西班注射液用360 mL的0.9%氯化钠注射液或5%葡萄糖注射液稀释,以0.03 mg/min的速度连续3 h静脉滴注,最后再以0.01 mg/min低剂量持续滴注直至达到预期宫缩抑制效果,总时长约45 h。短疗程方案(18 h方案)[3]:首剂用醋酸阿托西班注射液6.75 mg以大于1 min速度推注;随后将阿托西班注射液20 mL用180 mL 0.9%氯化钠注射液或5%葡萄糖注射液稀释,0.03 mg/min速度静脉滴注3 h;然后以0.01 mg/min静脉滴注直至达到宫缩抑制效果,总长约18 h,如果宫缩成功抑制后重新出现早产症状可给予重复的治疗。两种治疗方案阿托西班总剂量均不超过330 mg,所有病人入院给予1个疗程糖皮质激素治疗。

表1 先兆早产80例一般资料比较
注:CL为宫颈长度
1.3.2 经阴道超声测量宫颈长度(CL)方法 排空膀胱,有阴道出血者常规消毒外阴及阴道;病人取截石位,探头放于阴道前穹隆,避免过度用力;退出探头直到图像模糊,再次插入,调整适当压力,将图像放大到全屏的2/3以上,可清楚显示内口及外口,沿宫颈管内膜测量宫颈内口至外口的直线距离,3 min内连续测量3次后取其最短值。
1.4 观察指标 (1)比较两组孕妇治疗后延长孕期48 h和7 d的效果及治疗过程中不良反应;(2)将每组病人按照宫颈长度是否分为CL≥20 mm组和CL<20 mm两个亚组,比较两个亚组宫缩抑制效果;(3)比较两组保胎成功率、新生儿体质量、出生1 min后Apgar评分以及新生儿并发症情况。
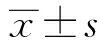
2 结果
2.1 两组治疗效果比较 长疗程组48 h和7 d抑制宫缩有效率显著优于短疗程组,差异有统计学意义(P<0.05),两组分娩时孕周差异无统计学意义(P>0.05),见表2。
表2 不同疗程阿托西班治疗先兆早产宫缩抑制有效率比较
2.2 不同宫颈长度病人使用阿托西班效果 经Fisher确切概率法,长疗程组不同宫颈长度孕妇使用阿托西班48 h和7 d宫缩有效率差异无统计学意义(P>0.05);短疗程组CL≥20 mm孕妇使用阿托西班48 h和7 d宫缩有效率显著优于CL<20 mm孕妇,差异有统计学意义(P<0.05)。见表3。

表3 不同宫颈长度使用阿托西班治疗先兆早产效果/例(%)
注:经Fisher确切概率法检验,同组时间比较,aP=0.085,bP=0.021,cP=0.293,dP=0.001
2.3 两组不良反应比较 长疗程组出现心慌2例,头痛3例,心跳加快3例,不良反应总发生率20.0%;短疗程组出现心跳加快2例,恶心呕吐1例,皮肤瘙痒2例,不良反应总发生率12.5%,两组不良反应总发生率差异无统计学意义(χ2=0.827,P=0.363)。
2.4 两组新生儿情况比较 两组保胎成功率,新生儿体质量,1 min Apgar评分差异无统计学意义(P>0.05),见表4。
3 讨论
早产易导致新生儿组织器官不成熟,有可能导致各种新生儿疾病,且分娩时孕周越小围产儿预后越差,时至今日早产仍是导致围产儿发病或死亡的主要原因,并且有接近1/4新生儿日后留下神经、智力发育缺陷,因此对先兆早产孕妇及时进行干预仍是围生医学关注的焦点[4-6]。
早期研究发现宫缩抑制剂可有效防止先兆早产,目前临床应用的主要有利托君、硝苯地平和硫酸镁等,但这些药物均有明显副作用,限制了临床的应用[7-8]。阿托西班的出现改变了这一局面,作为催产素衍生物,其可竞争性结合子宫肌层、蜕膜和羊膜上的催产素受体,减少肌细胞中钙离子水平从而抑制宫缩[9]。自从2000年欧洲上市以来阿托西班便成为研究的热点,尽管在与β受体抑制剂类宫缩抑制剂疗效比较中阿托西班在疗效方面并未展现优势,但研究发现当其他保胎药物无效或出现严重不良反应时应用阿托西班仍可发挥治疗效果[10],不仅如此,阿托西班对于双胎妊娠先兆流产或早产均有显著效果[11],而Meta研究显示阿托西班在安全性方面较其他类型宫缩抑制剂更具优势[12]。
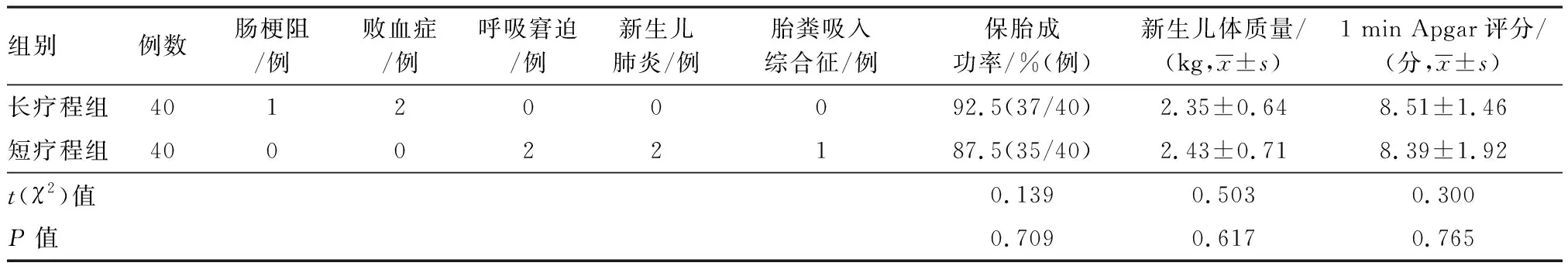
表4 两组阿托西班治疗先兆早产新生儿情况比较
阿托西班也是美国妇产科医师学会推荐的唯一可用于维持用药的宫缩抑制剂,早期给药方法为在进行18 h给药后,根据后续宫缩抑制效果决定重复给药或使用其他药物,由于该药安全性较好,在后续研究中逐步延长给药时间,最后形成45 h的长疗程方案,也就是在相关指南中推荐的方案[3,13]。尽管如此,从药物经济学角度考量,阿托西班价格较为昂贵,而且两种给药方案效果差异不大,短疗程更符合药物经济学,持反对观点学者则认为长疗程方案虽然初期费用高但大大降低了后期新生儿死亡及发病率更具优势[14-15]。本研究结果显示长疗程及短疗程产妇在最终分娩周数差异无统计学意义,阿托西班起到有效延长怀孕时间的作用;部分研究显示长疗程可更好防止即刻早产,而本研究2组在围生结局方面差异无统计学意义,可能与研究对象较少有关。阿托西班的主要特点是抑制宫缩,本研究长疗程组孕妇在48 h和7 d宫缩抑制有效率方面显著优于对照组。宫颈长度的不同同样可以预测早产的发生[16],本研究在对不同CL病人的对比中,发现CL<20 mm病人尤其不适用于短疗程,而且延长治疗时间并未增加不良反应发生率,从整体上看阿托西班长疗程治疗更具有效性及安全性。不仅如此,由于部分先兆早产病人需要应用糖皮质激素促进胎肺成熟,对宫缩的长时间有效抑制更有利于病人顺利完成激素治疗,同时也为产科医生对孕妇进行上级医院转运获得了时间。
综上所述,不同疗程阿托西班均可延长先兆早产分娩时间,对围生结局差异无统计学意义,但是45 h疗程阿托西班在宫缩抑制方面效果更佳,且未增加不良反应发生率,对于CL<20 mm病人应采用45 h长疗程阿托西班进行治疗。
