胃癌围手术期患者肺部并发症相关影响因素分析及控制策略
2019-07-25翟晓清杨婕蒋理立
翟晓清,杨婕,蒋理立
(四川大学华西医院胃肠外科,四川 成都 610041)
胃癌是一种胃黏膜腺上皮来源的恶性肿瘤,目前胃癌的发病率和癌症相关致死率均排在恶性肿瘤的前三位。其中,手术切除加D2淋巴结的清扫是可切除胃癌外科治疗的常规治疗手段,手术均为全麻,且术中需呼吸机辅助,因此对于患者心肺功能存在一定的影响,术后肺部并发症成为临床中最常见的并发症之一。由于患者受机体本身,术中麻醉时间、手术时间及术后伤口疼痛及麻醉过程中各种有创器械的应用等影响,患者术后肺部并发症的风险大大增加,如肺部感染、胸腔积液、肺不张、甚至呼吸功能衰竭等,严重影响患者预后及康复[1-3]。为进一步了解胃癌患者围手术期肺部并发病的相关危险因素,以便采取积极、有效的措施预防,降低其发生率。本研究拟采用回顾性分析方法,探讨胃癌围手术期患者肺部并发症相关影响因素,分析其护理控制策略,为临床护理提供依据。
1 资料与方法
1.1 一般资料
回顾分析四川大学华西医院2017年1月至2018年6月收治的390例胃癌患者的临床资料。病例纳入标准:经胃镜活检诊断为胃癌,并行胃癌切除术,患者可耐受手术,术前无肺部并发症。其中,男性207例,女性183例,年龄35~79岁,肿瘤直径1.2~7.5 cm;肿瘤部位贲门、胃窦、胃底部、胃体分别为129例、113例、78例、70例;开放手术、腹腔镜微创手术分别204例、186例。其中发生肺部并发症58例,作为观察组,包括肺部感染46例、胸腔积液12例;其余332例患者作为对照组。
1.2 方法和指标
对满足纳入标准的胃癌患者围手术期情况进行数据收集。术前相关因素:性别、年龄、合并症(肺部基础疾病史、心脏疾病史,糖尿病史,脑出血史)、NRS营养评分、放化疗史、TNM分期;术中相关影响因素:手术方式、切除方式、联合器官切除、使用喉镜插管、采用保护性通气策略、术中安置胃管、切口浸润麻醉、限制性输液、术毕进行气管导管吸痰;术后相关影响因素:家属或护士协助排痰、鼓励患者术后6~24 h在床上活动或早期下床、进行咳嗽训练、术后口腔护理、术后雾化治疗、术后使用镇痛泵。
肺部感染依据《医院感染诊断标准》[4]:体温>37.5℃ ,持续超过24 h,血常规白细胞计数>10×109/L 或痰细菌培养出致病菌,有咳痰、胸闷及咳嗽等呼吸系统症状。呼吸音变弱,双肺听诊能够闻及不同程度湿、干性啰音;胸部X线提示新发肺实变、浸润、肺不张等。
1.3 统计学分析
2 结果
2.1 两组患者基本情况比较
比较两组患者年龄、合并其他疾病、NRS营养评分、放化疗史等指标,差异均有统计学意义(P<0.05)。两组患者性别比较,差异无统计学意义(P>0.05)。见表1。
表1 两组患者基本情况比较
*P<0.05,与对照组比较。
2.2 两组患者术中影响因素结果比较
观察组患者开放手术、全胃切除、联合器官切除、使用喉镜插管、术中安置胃管的比例均高于对照组,差异有统计学意义(P<0.05);观察组患者采用保护性通气策略、切口浸润麻醉、术毕进行气管导管吸痰的比例均低于对照组,差异有统计学意义(P<0.05)。见表2。
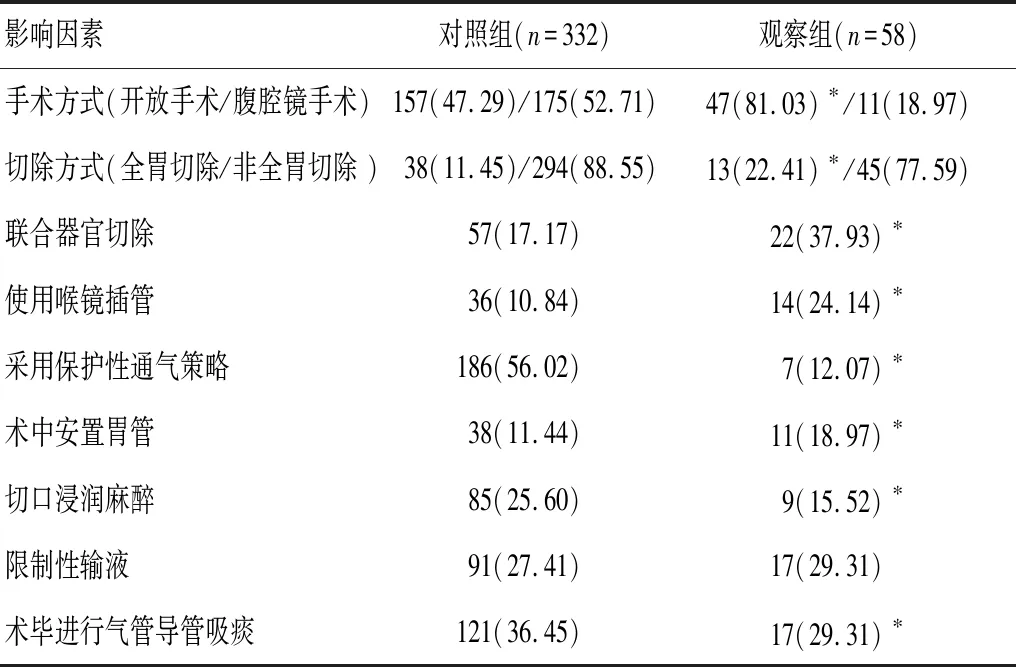
表2 两组患者术中影响因素结果比较[n(%)]
*P<0.05,与对照组比较。
2.3 两组患者术后影响因素结果比较
观察组家属或护士协助排痰、鼓励患者术后6~24 h在床上活动或早期下床、进行咳嗽训练、术后口腔护理、术后雾化治疗、术后使用镇痛泵的比例均低于对照组,差异有统计学意义(P<0.05)。见表3。

表3 两组患者术后影响因素结果比较[n(%)]
*P<0.05,与对照组比较。
2.4 肺部并发症患者相关影响因素的Logistic分析结果
经单因素分析后,进行多因素Logistic回归分析,结果显示,肺部并发症与年龄、合并其他疾病、NRS营养评分、放化疗史、手术方式、切除方式、联合器官切除、使用喉镜插管、采用保护性通气策略、术中安置胃管、切口浸润麻醉、术毕进行气管导管吸痰、家属或护士协助排痰、鼓励患者早期活动、进行咳嗽训练、术后口腔护理、术后雾化治疗、术后使用镇痛泵等相关因素有关,差异均具有统计学意义(P<0.05)。见表4。

表4 肺部并发症患者相关影响因素Logistic分析结果
3 讨论
胃癌手术为四级手术,手术时间长且需全麻,手术多影响患者的治疗效果和预后,尤其是肺部并发症的发生,加重了患者病情,在临床上须引起重视。本研究探讨胃癌围手术期患者术前、术中及术后影响肺部并发症发生相关影响因素,为临床护理预防肺部并发症具有提供理论依据重要意义。
张义兵等[5]对食管癌根治术的患者进行研究,认为术后发生肺部并发症的独立危险因素有年龄、糖尿病史、肺结核病史,与本次研究结果相一致。老年患者生理功能和抵抗力越弱,器官常发生退行性改变,机体防御功能下降,常合并呼吸道、心脑血管系统疾病,增加胃癌患者术后肺部感染的风险[6]。季烨等[7]将有营养风险的患者分为观察组与对照组,对照组给予常规术前营养指导及护理,观察组给予营养干预,结果显示,观察组术后肺部感染、切口感染、尿路感染总并发症发生率显著降低(P<0.05)。胃癌患者在治疗过程中常对放化疗不耐受,且常发生营养状态不良等,增加了肺部并发症的发生。
喉镜插管、胃管安置等操作易破坏呼吸道的防御机制也会使呼吸道分泌物增加,影响肺部功能,增加肺部感染机会[8]。术中采用保护性通气策略、术毕进行气管导管吸痰、术后口腔护理能够维持患者口腔清洁,减少微生物的入侵,保护性通气提高患者的通气水平,减轻呼吸功能损伤。胃癌术后患者气管分泌物异常增多,术毕进行气管导管吸痰、术后家属或护士协助排痰,可有效降低患者肺部感染的发生[9-11]。黄兵[12]将老年腹部全麻手术患者随机分为气管插管联合肺通气保护组(IP组)和喉罩联合肺部保护性通气组(LP组),结果显示,LP组术后肺部并发症显著低于IP组(P<0.05),认为气管插管是影响患者肺部感染的重要因素,加强肺保护性通气可减少急性肺损伤的发生,与本次研究结果相吻合。
术后患者常因伤口疼痛、手术常保持一定体位及各种引流管等影响患者体位活动,呼吸运动减弱,术后胸腹部包扎过紧,限制胸廓活动,也一定程度诱发肺部感染、肺不张。术后鼓励患者6~24 h在床上活动、早期下床活动、进行咳嗽训练,可促进术后肠蠕动,改善肺功能,均能够促进呼吸道分泌物的排出;给予患者切口浸润麻醉、术后使用镇痛泵能够减轻患者疼痛,使患者配合护理和治疗,有利于肺部功能的改善,减少肺部感染发生[13]。 周青等[14]选择胃癌手术患者随机分为对照组和观察组,对照组应用胃癌护理常规,观察组在对照组基础上应用信息支持(I)、教育支持(E)、情感支持(E)和社会支持(S)的IEES支持法给予患者插管护理、体位护理、鼓励患者下床活动及自控止痛等护理,结果证实,观察组患者术后肺部感染、下肢深静脉血栓等并发症发生率显著降低,术后恢复缩短。
张钦等[15]将高龄老年胃癌患者随机分为常规护理组和循证护理组,对患者进行循证问题、循证支持和实施等循证护理,结果显示,患者术后恢复显著,术后肺部感染等主要并发症显著低于常规护理的患者(P<0.05),加强护理能够降低高龄老年胃癌患者腹腔镜胃癌根治术后并发症发生。因此,对于胃癌患者应加强围手术期护理,术前应积极控制原发疾病;加强围手术期健康教育及口腔护理;加强营养,提高患者机体免疫力;对于放化疗患者,尽可能使患者逐渐恢复后进行手术;尽可能选择手术创伤较小的术式,术中各种置管的操作要熟练,掌握置管留置时间,尽可能减轻患者损伤;术毕、术后采取有效排痰处理措施,促进气道内的分泌物的排出,减少痰液沉积,提高患者肺泡通气功能。术后帮助患者变换体位,鼓励进行有效的咳嗽和咳痰训练,并鼓励患者早期下床活动。加强术后营养支持,提高机体抵抗力[16]。
综上所述,胃癌围手术期肺部并发症受患者自身状况、放化疗史、手术状况、术后体位、咳嗽训练、口腔护理、雾化治疗及有效伤口镇痛等影响,对于围手术期患者应加强护理,降低其发生率。
