超声引导下神经刺激仪定位腰丛-坐骨神经阻滞对下肢手术老年患者术后认知功能障碍发生的影响观察
2019-07-25谢文强张强陈文李长科
谢文强 张强 陈文 李长科
(广东省韶关市粤北人民医院麻醉科 韶关512025)
老年患者麻醉风险较大。行下肢手术的老年患者采用腰丛-坐骨神经阻滞麻醉效果确切,且对患者呼吸系统、循环系统以及胃肠道功能的影响较小[1~2]。目前临床主要借助针刺、神经刺激仪以及超声完成神经阻滞,传统针刺法阻滞神经的效果较差,神经刺激仪辅助阻滞具有定位精准、麻醉效果较佳的优势,但仍属于盲探性操作,超声技术辅助阻滞时则能使周围神经可视化。认知功能障碍为手术后患者较为常见的一种急性中枢神经系统并发症,严重影响患者术后康复以及生活质量。本研究探讨超声引导下神经刺激仪定位腰丛-坐骨神经阻滞对老年患者术后认知功能障碍发生的影响。现报道如下:
1 资料与方法
1.1 一般资料 选取2018年2~12月于我院行下肢手术的老年患者90例为研究对象,随机分为对照组和研究组,各45例。研究对象ASA分级Ⅰ~Ⅱ级,术前无神经或精神系统、循环系统疾病史及相应药物服用史,患者及家属对此次研究知情同意,排除严重认知障碍以及不能配合完成认知功能测试的患者。对照组男25例,女20例;年龄55~86岁,平均(69.87±6.21)岁;合并症:高血压病10例,高脂血症5例,糖尿病7例。研究组男27例,女18例;年龄56~88 岁,平均(69.22±6.32)岁;合并症:高血压病11例,高脂血症6例,糖尿病8例。两组一般资料(性别、年龄、合并症)对比,差异无统计学意义(P>0.05)。本研究经医院医学伦理委员会批准。
1.2 麻醉方法 两组患者均于术前禁食、禁饮,入室后常规建立静脉通路,监测血压、血氧饱和度、心电图等生命体征。神经阻滞前,常规静脉予以镇静、镇痛药物。
1.2.1 对照组 于神经刺激仪定位下行腰丛-坐骨神经阻滞。患者侧卧屈膝,手术部位侧位于上方,利用记号笔标记穿刺点,神经刺激仪原始电流设定为1 mA,垂直于皮肤刺入,并缓慢前进至肌肉震颤出现,为找到肌肉最佳收缩部位而缓慢调整穿刺方向,当电流强度调低至0.3 mA时,若仍可见相应的肌群活动,且回抽无血时,注射0.5%罗哌卡因(国药准字H20133178)2 ml,3 min后若未见不良反应,再注射罗哌卡因剩余药量(腰丛阻滞总注射药量为20ml,坐骨神经阻滞为 30 ml)。
1.2.2 研究组 于超声引导下神经刺激仪定位行腰丛-坐骨神经阻滞。超声扫描穿刺点附近进行定位,于超声引导下进行神经刺激仪穿刺,同样利用神经刺激仪引发肌肉震颤,根据超声图像将针尖方向调整至神经走行的肌肉间隙后,对穿刺针相连接的注射器进行回抽,确定无血后,缓慢注入0.5%罗哌卡因2 ml,3 min后若未见不良反应,再注射罗哌卡因剩余药量(同对照组)。给药期间利用超声密切观察药物扩散情况,并根据情况调整针尖所处位置,以确保药液有效包绕神经(超声图像上可显示包绕神经的液性暗区)。
1.3 观察指标 (1)记录研究组与对照组阻滞完成时间、阻滞起效时间(包括感觉阻滞起效时间与运动阻滞起效时间)以及阻滞持续时间(包括感觉阻滞持续时间与运动阻滞持续时间)。(2)分别于术前及术后24 h采用MMSE简易量表对两组认知功能进行评价,包括瞬时记忆力(3分)、回忆能力(3分)、定向力(10分)、注意力和计算力(5分)、语言能力(9分),满分30分,分数比术前下降>10%为发生认知功能障碍。
1.4 统计学分析 数据采用SPSS20.0统计学软件处理。计量资料以(±s)表示,采用t检验;计数资料用%表示,采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组阻滞效果对比 与对照组比较,研究组阻滞完成时间及阻滞起效时间(感觉、运动)更短,阻滞持续时间(感觉、运动)更长(P<0.05)。见表1。
表1 两组阻滞效果对比(min,±s)

表1 两组阻滞效果对比(min,±s)
阻滞持续时间感觉 运动对照组研究组组别 n 阻滞完成时间 阻滞起效时间感觉 运动4 5 4 5 t P 1 2.1 9±1.2 7 9.4 5±1.3 6 9.8 7 8 0.0 0 2 1 3.6 9±1.4 2 1 1.1 6±1.2 1 9.0 9 7 0.0 0 2 2 0.5 9±2.5 8 1 5.4 8±1.4 8 1 1.5 2 5 0.0 0 1 4 2 1.7 6±1 9.4 7 4 7 9.3 5±2 0.4 2 1 3.6 9 2 0.0 0 0 2 6 9.4 7±1 6.4 8 3 0 8.5 9±2 7.4 3 8.2 0 1 0.0 0 2
2.2 两组认知功能评分及认知功能障碍发生率对比 术前两组认知功能评分比较,差异无统计学意义(P>0.05);研究组术后24 h认知功能评分高于对照组,差异有统计学意义(P<0.05),术后认知功能障碍发生率显著低于对照组,差异有统计学意义(P<0.05)。见表 2。
表2 两组认知功评分及认知功能障碍发生率对比(±s)
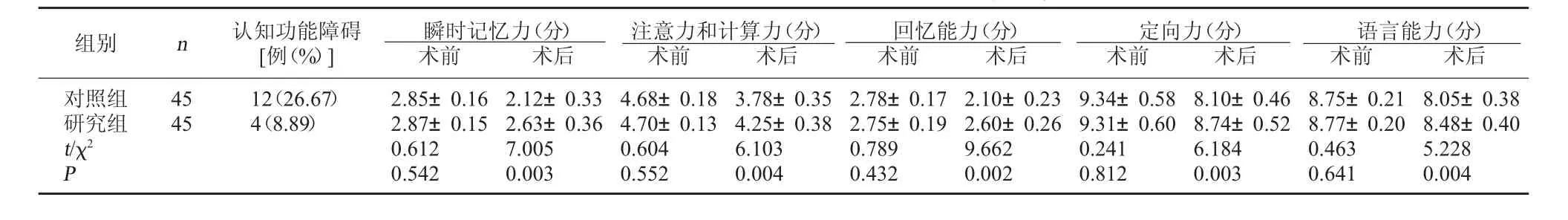
表2 两组认知功评分及认知功能障碍发生率对比(±s)
组别 n 认知功能障碍[例(%)] 瞬时记忆力(分)术前 术后注意力和计算力(分)术前 术后回忆能力(分)术前 术后定向力(分)术前 术后语言能力(分)术前 术后对照组研究组t/χ 2 P 4 5 4 5 1 2(2 6.6 7)4(8.8 9)2.8 5±0.1 6 2.8 7±0.1 5 0.6 1 2 0.5 4 2 2.1 2±0.3 3 2.6 3±0.3 6 7.0 0 5 0.0 0 3 4.6 8±0.1 8 4.7 0±0.1 3 0.6 0 4 0.5 5 2 3.7 8±0.3 5 4.2 5±0.3 8 6.1 0 3 0.0 0 4 2.7 8±0.1 7 2.7 5±0.1 9 0.7 8 9 0.4 3 2 2.1 0±0.2 3 2.6 0±0.2 6 9.6 6 2 0.0 0 2 9.3 4±0.5 8 9.3 1±0.6 0 0.2 4 1 0.8 1 2 8.1 0±0.4 6 8.7 4±0.5 2 6.1 8 4 0.0 0 3 8.7 5±0.2 1 8.7 7±0.2 0 0.4 6 3 0.6 4 1 8.0 5±0.3 8 8.4 8±0.4 0 5.2 2 8 0.0 0 4
3 讨论
老年患者器官功能明显减退,且基础疾病较多,麻醉风险也随之显著增加[3]。近年来,腰丛-坐骨神经阻滞麻醉因良好的麻醉、镇痛效果及较高的安全性受到广大临床工作者及患者青睐,在下肢手术中广泛应用。由于腰丛、坐骨神经解剖位置较深,传统的盲探式寻找异感定位操作极易因为肥胖及解剖位置变异等因素影响定位准确性,以致难以保障阻滞效果及成功率。神经刺激仪的应用使神经阻滞操作实现了精准定位,在很大程度上提高了神经阻滞效果。但神经刺激仪引导下的神经阻滞仍然不能实现神经及周围组织结构可视化,也不能实时关注麻醉药物动态扩散情况。因此单纯应用神经刺激仪并不能使阻滞麻醉神经损伤发生率降低[4]。
近年来,超声已在麻醉临床工作中得到广泛应用。超声能够清晰显示患者麻醉部位的血管、神经等,已成为麻醉医师行神经阻滞的“透视镜”,有效解决了神经血管解剖部位存在变异患者进行神经阻滞的难题。朱贵芹等[5]研究发现,在超声引导下神经刺激仪定位行腰丛-坐骨神经阻滞相较于既往神经刺激仪定位下行腰丛-坐骨神经阻滞,超声引导下神经刺激仪定位腰丛-坐骨神经阻滞对患者心率、血压的影响更低,且麻醉效果更为显著。因此超声技术在神经阻滞中应用具有较高有效性,但其安全性仍需大量的临床研究证实。为进一步探究超声引导下神经刺激仪定位腰丛-坐骨神经阻滞在老年患者下肢手术中的应用有效性及安全性,本研究对老年下肢手术患者采用神经刺激仪定位下腰丛-坐骨神经阻滞与超声引导下神经刺激仪定位腰丛-坐骨神经阻滞的效果及术后患者认知功能的差异进行了对比,结果显示与对照组比较,研究组阻滞完成时间及阻滞起效时间(感觉、运动)更短,阻滞持续时间(感觉、运动)更长(P<0.05),术后24 h认知功能评分高于对照组,认知功能障碍发生率低于对照组(P<0.05),表明超声引导下神经刺激仪定位腰丛-坐骨神经阻滞应用于下肢手术老年患者中,有利于提高阻滞效果,降低术后患者认知功能障碍发生率。这可能是由于在神经刺激仪技术基础上联合超声技术,能够实现可视化引导、定位,动态观察麻醉药物扩散情况,通过调整针尖位置使麻醉药物偏离神经束时再及时注入,促使药物最大程度集中于神经束周围,最终实现局麻药物的精准注入。综上所述,超声引导下神经刺激仪定位腰丛-坐骨神经阻滞应用于下肢手术老年患者中,效果显著,且患者术后认知功能障碍发生率较低。
