自体骨椎间融合器结合椎弓根钉内固定治疗退行性腰椎不稳症研究*
2019-07-23钟伟斌李健张平朱豪东柳昱刘小明黄俊明陈勇刘发泰
钟伟斌李健**张平朱豪东柳昱刘小明黄俊明陈勇刘发泰
(1.广州医科大学附属第五医院脊柱外科,广州510700;2.广州医科大学附属第三医院脊柱外科,广州510150)
退行性腰椎不稳症常导致腰腿疼痛、行走困难,严重影响患者的生活质量,常需要手术治疗。临床上采用腰椎后路椎间融合结合椎弓根内固定术治疗融合可靠、疗效满意。目前临床使用的椎间融合器材质各异,均能有效地恢复椎间隙高度、促进椎间融合,效果可靠,但存在费用高、感染、融合率不佳、假关节形成及椎间融合器下沉等不足[1-9]。为避免传统椎间融合器的缺点,我院采用机械压制自体骨椎间融合器进行替代应用临床。为探讨其临床效果,现对2013年1月至2016年1月我院收治因退行性腰椎不稳症行手术治疗的81例患者进行回顾性分析,按所采用椎间融合器种类进行分组,其中采用聚醚醚酮(polyetheretherketone,PEEK)椎间融合器结合椎弓根钉内固定患者39例,自体骨椎间融合器结合椎弓根钉内固定患者42例。
l资料与方法
1.1 一般资料
本研究纳入患者81例,其中男50例,女31例;年龄41~82岁,平均(60.2±10.4)岁;病程6个月~10年,平均(5.0±1.3)年;Peek融合器组共39例,其中男24例,女15例;年龄41~79岁,平均(59.6±9.6)岁;病程6个月~10年,平均(4.9±1.7)年;自体骨融合器组42例,其中男26例,女16例;年龄42~82岁,平均(60.5±10.1)岁;病程6个月~10年,平均(5.1±0.9)年。所有患者均有严重腰痛病史。79例患者伴有单侧或双侧下肢神经症状。其中椎管狭窄症并腰椎不稳70例,椎间盘突出症并腰椎不稳11例。手术融合节段:单节段融合54例,双节段27例,共融合108个节段。
1.2 入选及排除标准
入选标准:①腰痛、下肢神经症状经3个月以上规范保守治疗无效患者;②影像学诊断腰椎不稳明确,即腰椎侧位、动力性侧位片提示椎体水平移位>3.5 mm,或椎间成角>15°。排除标准:①单纯的腰椎间盘突出症、腰椎管狭窄、腰椎肿瘤等情况;②全身情况不能耐受手术者;③既往广泛性椎板切除、自体骨来源困难者。
1.3 手术方法
插管全身麻醉成功后,患者俯卧位,垫空腹部。取后正中入路显露两侧椎板及关节突,采用人字嵴法进行椎弓根定位,置入椎弓根螺钉。切除一侧下关节突及部分上关节突,如存在中央椎管狭窄行扩大减压,切除部分椎板及棘突。收集切除的棘突、椎板骨并剔除附着的软组织备用;保护并牵开硬脊膜和神经根,清除椎间隙的间盘组织及软骨终板,制作植骨床。将备用的大小约0.5 cm颗粒骨块分两部分,一部分放入自体骨椎间融合器成型器(专利号:No.ZL 2011 20261348.8)内压实(图1A),轴向机械挤压使其成型(图1B);在保证制作自体骨融合器所需的情况下加用人工骨混合自体骨进行椎间隙前侧打压植骨,然后将自体骨融合器植入椎间隙,明胶海绵覆盖。PEEK融合器组将自体骨颗粒填塞入融合器后植入椎间;适度纵向加压以恢复生理性前凸后锁紧钉尾螺帽。
1.4 术后处理
术前预防性使用1次抗生素,术后予脱水、激素、镇痛等对症处理,24~48 h内根据伤口引流量拔管,加强下肢功能锻炼,术后3 d复查腰椎正侧位片。
术后康复程序:术后1~5 d,轴线翻身,避免腰部旋转;起床时腰部整体用力,保持脊柱中立;指导患者进行屈膝、屈髋锻炼。术后6 d~4周,佩戴腰围从卧到坐到搀扶直立直至行走,保持脊柱处在正常生理曲度的姿势。术后4~12周,佩戴腰围锻炼行走,逐渐恢复至生活自理。12周后,去除腰围开始进行腰部肌肉力量训练,逐渐增加腰椎活动度。
1.5 疗效评估指标
临床疗效:术前、术后3个月、术后6个月及1年时对患者进行VAS评分及ODI评估[10]。
影像学:术前和术后3个月、术后6个月及1年常规X线复查了解有无内固定松动、断裂、椎间融合器移位及假关节形成等情况并进行椎间隙高度测量(测量方式:椎间隙前缘加椎间隙后缘高度的和除以2);术后6个月及1年时行CT横断位及矢状位评估椎间骨性融合情况,并计算椎间植骨融合率[11-14]。
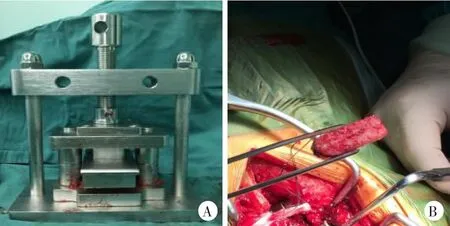
图1自体骨椎间融合器制作及植入
1.6 统计学方法
采用SPSS 16.0软件进行统计分析。计量资料以均数±标准差表示,组间比较采用配对t检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组VAS与ODI评分比较
两组术后3个月VAS与ODI评分较术前均有改善(P<0.05);术后3个月、6个月、1年时,两组VAS和ODI评分比较,差异均无统计学意义(表1、2)。

表1 两组VAS评分比较(x±s,分)

表2 两组ODI评分比较(x±s,分)
2.2 椎间隙高度及融合率
两组术后椎间隙高度较术前均有增加,但术后3个月、6个月、1年时均有少量椎间隙高度丢失但无统计学意义(表3)。PEEK融合器组术后6个月及1年时的植骨融合率分别为43.6%和87.2%。自体骨融合器组术后6个月及1年时的植骨融合率分别为52.4%和85.7%。与术前比较,△P<0.05

表3 两组椎间隙高度比较(x±s,mm)
2.3 并发症情况
PEEK融合器组无融合器移位、脱出;断钉1例,硬脊膜损伤4例,予对症处理后缓解;自体骨融合器组无椎间隙感染、植骨松动及断钉断棒情况,硬脊膜损伤3例,予对症处理后缓解。
2.4 典型病例
典型病例见图2。
3 讨论
3.1 自体骨椎间融合器联合椎弓根系统的生物力学稳定性
有学者将自体骨椎间融合器与髂骨及PEEK融合器联合椎弓根系统在新鲜尸体标本腰椎间隙中在屈伸、侧弯和旋转3种状态下进行活动度(range of motion,ROM)值(°)及刚度值(N.m/degree)的测试分析,自体骨椎间融合器联合椎弓根系统测试所得ROM值分别为2.8°±0.1°、2.0°±0.7°、0.9°±0.1°,相较于髂骨块植骨联合椎弓根系统测试所得ROM值分别为2.9°±0.0°、2.1°±0.7°、1.2°±0.1°;PEEK cage联合椎弓根系统测试所得ROM值分别为2.7°±0.1°、2.0°±0.8°、1.0°±0.1°;自体骨椎间融合器联合椎弓根系统测试所得刚度值分别为5.67±0.51、6.54±0.65、8.62±0.94;髂骨块植骨联合椎弓根系统测试所得刚度值分别为5.49±0.52、6.50±0.69、8.51±1.18;PEEK融合器联合椎弓根系统测试所得刚度值分别为5.71±0.52、6.86±0.56、8.67±1.07;结果提示3组ROM值及刚度值差异无统计学意义(P>0.05),即自体骨椎间融合器、髂骨及PEEK融合器联合椎弓根系统在维持椎间稳定性方面无差别[15]。此生物力学稳定性测定显示自体骨椎间融合器与自体髂骨及PEEK融合器相比生物力学无明显差异,三者在应用椎弓根系统固定后都能很好的维持椎体间的稳定。同时本研究病例的回顾性分析显示,在随访期间无松动及断钉、断棒发生,也证实了自体骨椎间融合器在临床应用中的安全性和可靠性。
3.2 自体骨椎间融合器的组织学特性
自体骨椎间融合器为腰椎局部减压颗粒骨压制而成,其为松质骨和皮质骨混合骨组织,通过机械压制使骨质更加密实,抗压能力明显增强,虽然在植骨早期,植骨会出现短期吸收现象,椎间隙高度会有丢失的倾向,但机械压制后的骨质较普通松散的骨质机械强度高。同时压制后的自体骨椎间融合器在释放压力植入椎间隙后体积具有一定的膨胀性,使得自体骨椎间融合器与椎体终板贴服紧密,有利于增大融合面积,同时利用一部分自体骨进行打压植骨,确保植骨面积不少于椎体面积的30%。同时自体骨椎间融合器为自体骨组织压制而成,弹性模量与椎体基本一致,不存在融合器下沉并发症,而且组织抵抗力高,无排斥反应,融合概率大。本研究病例中无一例感染及融合器下沉发生,亦证实了自体骨融合器的组织学优势。

图2患者,女,64岁,因“腰痛6年伴行走困难1年”入院,诊断为“腰椎管狭窄症并腰4椎体不稳”
3.3 自体骨椎间融合器的疗效分析
本研究中,自体骨融合器组与PEEK融合器组术后3个月VAS与ODI评分较术前均有明显改善(P<0.05);术后腰椎功能及生活质量得到显著提高。自体骨椎间融合器结合内固定可以很好的维持椎体间稳定性,恢复椎间隙高度,促进椎体间骨性融合[16,17]。同传统的髂骨取骨植骨相比,患者无取骨所致的血肿形成、慢性疼痛等并发症;同时减压所获自体骨压制成型替代传统融合器在获得自体骨充分利用的同时可以降低患者费用,减轻患者的经济负担,获得良好的社会经济效益;本研究表明,自体骨椎间融合器结合椎弓根钉内固定治疗退行性腰椎不稳症疗效满意,融合率高、方便可行。
3.4 自体骨椎间融合器应用中的注意事项及局限性
术中充分减压是手术后近期疗效的保证,而远期疗效取决于良好的腰椎椎间融合[18]。植骨床充分有效的准备及植骨面积是椎间融合的关键。自体骨椎间融合器的制作关键是选取0.5 cm左右减压颗粒骨制作,必须保证去除颗粒骨上的软组织附着否则容易出现植骨不融合及自体骨融合器松散;制作过程中机械加压时间以20 min为宜,时间过短易出现自体骨松散;自体骨椎间融合器植入椎间隙后应适度加压,可以获得植入的自体骨椎间融合器与上下终板软骨下骨的良好接触,增加有效植骨面积;目前自体骨融合器制作模型有8 mm及10 mm两种高度可选,将来可进一步设计不同高度规格的制作模型以便选择;自体骨椎间融合器植入位置与PEEK融合器植入相同,需距椎体后缘0.5 cm以上,植入融合器后需明胶海绵填塞于自体骨椎间融合器后缘;术中出现终板骨折患者可以按原计划植入自体骨椎间融合器,不影响骨性融合效果;在老年性骨质疏松严重患者应用自体骨椎间融合器的融合过程中可能出现早期的骨吸收,同时老年患者的成骨能力有限,建议自体骨混合带有促进成骨的人工骨粒以增强成骨能力[19,20],同时术后应用抗骨质疏松药物治疗。
