高频超声对2型糖尿病伴下肢周围神经病变症状患者腓总神经的诊断价值*
2019-07-16董来君吕永锋冷晓妍王永海王宏桥
徐 涛 董来君 李 瑶 吕永锋 王 珏 冷晓妍 王永海 王宏桥
下肢周围神经病变是2型糖尿病(type 2 diabetes mellitus,T2DM)常见并发症,可见单侧或双侧下肢[1]。患者症状以下肢麻木、蚁走、发热等感觉异常为主,严重者将合并下肢关节病变及溃疡,患者下肢会出现灼痛、钻凿痛等疼痛感[2]。由于下肢周围神经病变是一个隐秘的渐进过程,早期检测并预防对糖尿病下肢周围神经病变、改善患者生存状况,降低截肢率具有重要意义[3]。神经传导检测是糖尿病下肢周围神经病变的常用诊断技术,但该检测方案对细小、无髓鞘的外周神经纤维灵敏度较低,容易误漏诊。为此,本研究拟选用高频超声对T2DM伴下肢周围神经病变进行诊断,旨在分析这一检测方案在T2DM伴下肢周围神经病变中的诊断价值。
1 资料与方法
1.1 一般资料
选取2016年10月至2018年10月在青岛市城阳区人民医院治疗的130例T2DM患者,根据患者病情将糖尿病合并下肢周围神经病变患者纳入病变组(50例),将无下肢周围神经病变患者纳入无病变组(80例);同时选取100名健康志愿者纳入健康对照组。病变组中男性30例,女性20例;年龄47~73岁,平均年龄(60.03±8.46)岁;无病变组中男性42例,女性38例;年龄44~71岁,平均年龄(59.45±9.03)岁。健康对照组中男性60名,女性40名;年龄41~74岁,平均年龄(59.68±8.70)岁。3组一般资料比较差异无统计学意义,具有可比性。
1.2 纳入与排除标准
(1)纳入标准:①糖尿病诊断符合1999年世界卫生组织(WHO)制定的标准;②下肢周围神经病变诊断符合《糖尿病周围神经病变临床诊疗规范》中的标准;③患者及家属知情同意。
(2)排除标准:①有腰椎疾病史及外伤史;②合并有脑血栓、脑出血等脑血管疾病;③神经毒性药物、尿毒症等导致的周围神经病变。
1.3 仪器设备
采用Logic E9型彩色超声诊断仪(美国GE公司)。
1.4 检查方法
选用Logic E9彩色超声诊断仪,探头频率为9~15 MHz,嘱患者俯卧,将探头沿大腿后侧显示坐股神经,向下扫查获得腓总神经横切面图像,明确神经外膜、神经束回声以及神经内部结构。同时于腘窝处至腓骨小头下方再次扫查,获得腓总神经时停帧,于腓骨小头下方2 cm处放大局部后检测其前后径、横径和横截面积,分别测量3次,以平均值作为最后结果。
1.5 观察与评价指标
采用密歇根筛查量表(Michigan neuropathy screening instrument,MNSI)对病变组患者周围神经病变症状进行评分,该量表对足部外观、踝反射及振动觉进行评价,分数越高,患者周围神经病变症状越严重。采用Pearson相关系数进行MNSI评分与腓总神经前后径、横径和横截面积的相关性分析。
1.6 统计学方法
采用SPSS 19.0软件对数据进行统计分析,计量资料采用均值±标准差(x-±s)表示,多组间比较使用方差分析,两两比较采用LSD-t检验,两组间比较使用t检验;计数资料比较使用x2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 各组腓总神经超声测量参数比较
病变组腓总神经前后径、横径和截面积分别为(4.07±0.18)mm、(6.20±0.27)mm和(19.70±1.40)mm2,明显高于无病变组的(3.89±0.20)mm、(5.90±0.30)mm和(18.15±1.51)mm2,且高于健康对照组的(3.50±0.19)mm、(5.01±0.28)mm和(14.21±1.36)mm2,病变组与无病变组比较差异有统计学意义(F=4.292,F=5.011,F=7.201;P<0.05),病变组与健康对照组比较差异有统计学意义(F=5.662,F=7.921,F=8.011;P<0.05);无病变组腓总神经前后径、横径和横截面积明显高于健康对照组,差异有统计学意义(F=3.112,F=3.212,F=3.892;P<0.05);3组腓总神经前后径、横径和横截面积比较,差异有统计学意义(F=9.644,F=22.103,F=40.103;P<0.05),见表1。
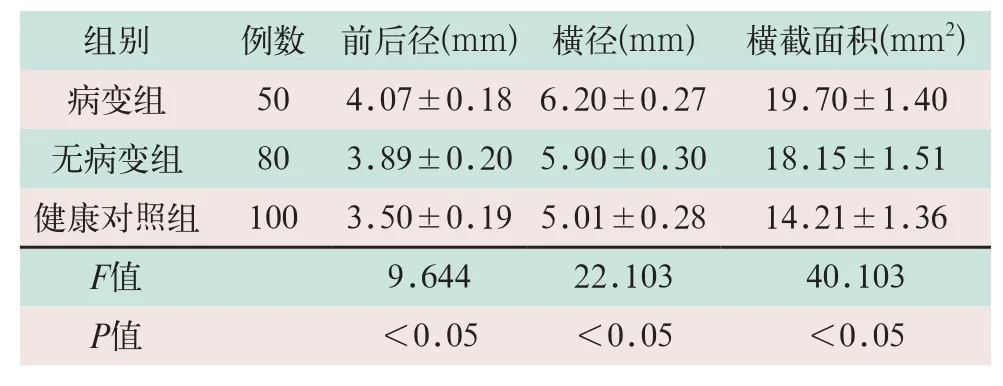
表1 各组腓总神经超声测量参数比较(x-±s)
2.2 病变组与无病变组腓总神经超声声像图异常比较
病变组腓总神经出现神经束回声减低、“筛网状”结构模糊、外膜不均匀增厚以及与毗邻组织分界不清的比例分别为82.00%、90.00%、92.00%和44.00%,且明显高于无病变组,其差异有统计学意义(x2=38.335,x2=31.855,x2=66.289,x2=18.173;P<0.05),见表2和图1。
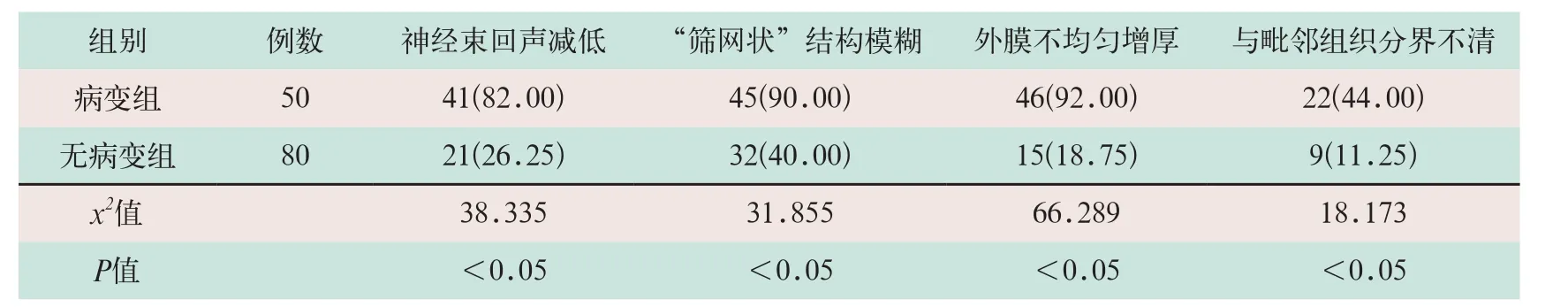
表2 病变组与无病变组腓总神经超声声像图异常比较[例(%)]
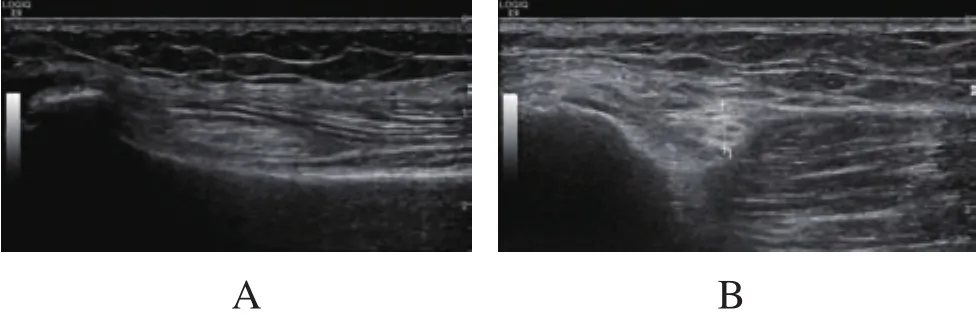
图1 病变组患者超声声像图
2.3 相关性分析
病变组MNSI评分为(4.20±0.89)分,MNSI评分与腓总神经前后径、横径和横截面积呈正相关(r=0.564,r=0.622,r=0.603;P<0.05)。
3 讨论
高血糖是T2DM伴下肢周围神经病变的主要诱因,其具体的作用机制临床尚无确切结论,但可能与代谢紊乱、细胞因子异常、氧化反应、神经营养因子缺乏以及血管损伤等有关[4-5]。神经传导检测是T2DM伴下肢周围神经病变诊断“金标准”,其检测敏感性、可靠性均较高[6]。但该检测方案需要专业医生操作,且检测耗时长、成本高,加之其对细小、无髓鞘的外周神经纤维诊断敏感性不足,因此,该检测方案无法用于早期T2DM伴下肢周围神经病变筛查工作中[7]。
高频超声可清晰显示周围神经情况,为临床诊治工作提供准确和清晰的周围神经走行、分布、回声以及与周围组织解剖关系等影像学资料[8-9]。目前,高频超声已被广泛用于周围神经损伤、炎症以及肿瘤等疾病诊断工作中[10]。但对于高频超声在T2DM伴下肢周围神经病变中的诊断价值,临床研究较少。
糖尿病诱导的神经纤维、神经膜鞘以及血管结构变化,将引发神经轴突营养不良,并导致其变性,神经纤维大量丢失,而局部毛细血管病变将促进间质细胞增生,神经鞘膜囊增厚,最后发展为神经直径增大[11]。本研究中,病变组腓总神经前后径、横径和截面积明显高于无病变组和健康对照组,这与糖尿病诱导的神经纤维、神经膜鞘以及血管结构变化有关。患者下肢神经可见轴索变性,也可见节段性脱髓鞘混合性变性,其神经纤维也存在受累情况。同时患者神经膜细胞内类脂小体含量上升,存在神经束膜及基底膜增厚情况[12-13]。患者自主神经可被累及,并导致其交感神经节细胞变性,髓纤维量降低。本研究还发现,病变组腓总神经出现神经束回声减低、“筛网状”结构模糊及外膜不均匀增厚,与毗邻组织分界不清的比例明显高于无病变组,表明T2DM伴下肢周围神经病变患者高频超声成像特征明显,可为临床诊断提供有效参数。
路杰等[14]研究显示,糖尿病家兔坐骨神经高频超声可见明显神经纤维粗大,结构排列疏松,轴索水肿情况,并且因此呈现神经增粗,回声降低且分布不均等影像学特征。本研究在相关性分析发现,MNSI评分与腓总神经前后径、横径和截面积呈正相关,表明高频超声成像结果与MNSI评分正相关,提示高频超声是一种有效的T2DM伴下肢周围神经病变诊断技术。对比其他检测技术,高频超声T2DM伴下肢周围神经病变检测具有无创、直观、准确等优势,检测可重复性强,相关的费用支出较低,有利于大范围早期筛查工作的顺利进行[15]。为此,临床需鼓励高血糖人群定期进行高频超声筛查,对下肢周围神经病变早发现、早治疗具有重要意义。
本研究通过分组试验,选用高频超声在T2DM伴下肢周围神经病变中检测效能进行了分析,发现高频超声可为T2DM伴下肢周围神经病变诊断提供影像依据。但由于本研究选入的样本数量较小,且来源地域单一,研究还存在一定不足,这有待随后的大数据、跨地域研究。
高频超声可为T2DM伴下肢周围神经病变诊断提供影像依据,其检测具有无创、直观、准确以及可重复性强等优势,值得临床使用。
