不同年龄段男性急性ST段抬高型心肌梗死患者临床特征的对比分析
2019-07-15高行娟张赛陈雪瑾刘媛媛李莉刁军武维恒
高行娟,张赛,陈雪瑾,刘媛媛,李莉,刁军,武维恒
近年来,全球范围内缺血性心脏病发病率不断升高,并已成为目前全球范围内最常见的单一致死原因,而随着城市化进程加快及人口老龄化进程加剧,近年来我国居民心血管疾病患病率及病死率亦呈现持续升高趋势,给心血管疾病防治工作带来严峻挑战[1]。2017年,欧洲心脏病学会(ESC)指出,急性ST段抬高型心肌梗死(acute ST-segment elevation myocardial infarction,ASTEMI)年轻人较老年人常见,男性较女性常见。研究表明,男性ASTEMI首次发病年龄较女性早,且男性患者存在的危险因素较多,而即使能及时有效开通梗死相关血管,但仍有部分患者预后较差[2]。经皮冠状动脉介入治疗(percutaneous coronary intervention,PCI)是目前临床治疗ASTEMI的最有效的方法,其可持续、有效开通狭窄的冠状动脉、恢复心肌血流灌注、挽救濒死心肌、改善患者预后。本研究为回顾性研究,通过医院电子病历信息系统收集了543例行PCI的男性ASTEMI患者的临床资料,旨在比较不同年龄段男性ASTEMI患者的临床特征,以期为临床制定有针对性的干预策略提供参考。
1 对象与方法
1.1 研究对象 连续选取2016年1月—2018年6月于徐州医科大学附属医院行PCI的男性ASTEMI患者543例,均符合《2015年ST段抬高型心肌梗死诊断和治疗指南》中的ASTEMI诊断标准并具备PCI指征,即心肌损伤标志物如肌钙蛋白至少有1次超过参考值上限 99 百分位并有下列心肌缺血证据中的至少1项:(1)有心肌缺血临床表现;(2)心电图检查显示新发心肌缺血改变,即ST段抬高或新发左束支传导阻滞;(3)发病时间≤12 h或伴有新发左束支传导阻滞,发病时间>12 h并伴有心源性休克或心力衰竭,发病时间为12~24 h并具有临床和/或心电图进行性缺血证据[3]。排除标准:(1)仅行冠状动脉造影检查而未行PCI者;(2)冠状动脉造影检查后行冠状动脉旁路移植术者;(3)冠状动脉造影等检查结果不完整者;(4)伴有心脏瓣膜疾病、心肌炎及心肌病者;(5)伴有严重心律失常如频发心室颤动、心房颤动者;(6)伴有严重肝肾功能不全者。根据发病年龄将所有患者分为<55岁组163例、55~64岁组152例、65~74岁组138例、≥75岁组90例。
1.2 观察指标
1.2.1 一般资料 包括体质指数(BMI)、血压(包括收缩压和舒张压)、住院时间、冠心病重症监护室(CCU)入住时间、吸烟情况、饮酒情况、典型胸痛情况、急诊PCI情况、左心室射血分数(LVEF)、既往史,其中吸烟指吸烟支数≥1支/d且持续时间≥6个月或长期吸烟但戒烟时间<0.5年者;饮酒指饮酒量≥50 ml/d且持续时间≥1年或过量饮酒〔包括危险饮酒(男性饮酒量41~60 g/d)和有害饮酒(男性饮酒量>60 g/d)〕;既往史包括高血压、糖尿病、高脂血症、脑梗死、陈旧性心肌梗死等。
1.2.2 实验室检查指标 所有患者于入院即刻或次日清晨在空腹状态采取上肢肘静脉血标本并送至徐州医科大学附属医院实验室,采用LH755型自动血液分析仪(贝克曼库尔特公司生产)检测中性粒细胞计数、淋巴细胞计数、血小板计数及血红蛋白,并计算中性粒细胞与淋巴细胞比值(NLR);采用AU680型全自动生化分析仪(贝克曼库尔特公司生产)检测三酰甘油(TG)、总胆固醇(TC)、低密度脂蛋白(LDL)、高密度脂蛋白(HDL)、总胆红素、直接胆红素、肌酐、尿酸、空腹血糖、超敏C反应蛋白(hs-CRP)、D-二聚体、纤维蛋白原、肌钙蛋白I(TnI)峰值、N末端B型利钠肽前体(NT-proBNP)。
1.2.3 住院期间药物使用情况 包括氯吡格雷、替格瑞洛、利尿剂、β-受体阻滞剂、血管紧张素转换酶抑制剂(ACEI)/血管紧张素Ⅱ受体阻滞剂(ARB)、他汀类药物等使用情况。
1.2.4 发病诱因 包括过量饮酒、体力应激(包括劳累、剧烈运动或运动量骤增等)、精神应激(包括精神紧张、极度悲伤、极度高兴、生气、噩梦惊吓等)、感染等。
1.2.5 住院期间主要不良心血管事件(MACE)发生情况 包括非致死性心肌梗死、再次血运重建、心源性休克、心力衰竭、恶性心律失常、全因死亡。
1.2.6 PCI相关情况 包括心肌梗死部位、冠状动脉病变支数(单支病变、双支病变、多支病变)、罪犯血管、分叉病变情况、支架置入数、慢血流发生情况、冠状动脉血栓负荷、Gensini积分,其中心肌梗死部位分为前壁、下壁、其他;罪犯血管分为左主干(LM)、左前降支(LAD)、左回旋支(LCX)、右冠状动脉(RCA);分叉病变分为LM-LAD-LCX、LAD-左回旋支对角支(DLCX)、LCX-钝缘支(OM)、RCA-左心室后支(PL)-后降支(PDA);慢血流指置入支架后在无撕裂及夹层等情况下远端前向血流仍不能达心肌梗死溶栓治疗(TIMI)血流分级3级;冠状动脉血栓负荷指冠状动脉造影检查发现冠状动脉内大量血栓影或冠状动脉内血栓形成。
1.3 统计学方法 采用SPSS 23.0软件进行统计学分析,符合正态分布的计量资料以(±s)表示,多组间比较采用单因素方差分析及LSD-t检验,不符合正态分布的计量资料以M(QR)表示,采用非参数检验。计数资料以百分比表示,采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 一般资料 4组患者BMI、住院时间、CCU入住时间、吸烟率、典型胸痛发生率、行急诊PCI者所占比例、LVEF比较,差异有统计学意义(P<0.05);<55岁组患者BMI、吸烟率、典型胸痛发生率、行急诊PCI者所占比例高于55~64岁组、65~74岁组、≥75岁组,住院时间、CCU入住时间短于≥75岁组,LVEF高于65~74岁组、≥75岁组,差异有统计学意义(P<0.05);55~64岁组患者住院时间、CCU入住时间短于≥75岁组,吸烟率高于≥75岁组,LVEF高于65~74岁组、≥75岁组,差异有统计学意义(P<0.05);65~74岁组患者CCU入住时间短于≥75岁组,吸烟率、LVEF高于≥75岁组,差异有统计学意义(P<0.05)。4组患者收缩压、舒张压、饮酒率及高血压、糖尿病、高脂血症、脑梗死、陈旧性心肌梗死病史比较,差异无统计学意义(P>0.05,见表1)。
2.2 实验室检查指标 4组患者NLR、血小板计数、TG、hs-CRP、NT-proBNP比较,差异有统计学意义(P<0.05);<55岁组患者血小板计数高于55~64岁组、65~74岁、≥75岁组,NLR、hs-CRP、NT-proBNP低于65~74岁组、≥75岁组而TG高于65~74岁组,差异有统计学意义(P<0.05);55~64岁组患者NLR、NT-proBNP低于≥75岁组而血小板计数高于≥75岁组,NT-proBNP低于65~74岁组,差异有统计学意义(P<0.05);65~74岁组患者NLR低于≥75岁组而血小板计数高于≥75岁组,差异有统计学意义(P<0.05)。4组患者血红蛋白、TC、LDL、HDL、总胆红素、直接胆红素、肌酐、尿酸、空腹血糖、D-二聚体、纤维蛋白原、TnI峰值比较,差异无统计学意义(P>0.05,见表2)。
2.3 住院期间药物使用情况 4组患者住院期间氯吡格雷、替格瑞洛使用率比较,差异有统计学意义(P<0.05);<55岁组、55~64岁组、65~74岁组患者住院期间氯吡格雷使用率低于≥75岁组,替格瑞洛使用率高于≥75岁组,差异有统计学意义(P<0.05)。4组患者住院期间利尿剂、β-受体阻滞剂、ACEI/ARB、他汀类药物使用率比较,差异无统计学意义(P>0.05,见表3)。
2.4 发病诱因 4组患者中因过量饮酒、感染而发病者所占比例比较,差异有统计学意义(P<0.05);<55岁组患者中因过量饮酒而发病者所占比例高于65~74岁组,<55岁组、55~64岁组、65~74岁组患者中因感染而发病者所占比例低于≥75岁组,差异有统计学意义(P<0.05)。4组患者中因体力应激、精神应激而发病者所占比例及无明显发病诱因者所占比例比较,差异无统计学意义(P>0.05,见表4)。
2.5 住院期间MACE发生情况 4组患者住院期间非致死性心肌梗死、再次血运重建、心源性休克、心力衰竭比较,差异无统计学意义(P>0.05)。4组患者住院期间恶性心律失常发生率、全因死亡率比较,差异有统计学意义(P<0.05);<55岁组、55~64岁组、65~74岁组患者住院期间恶性心律失常发生率低于≥75岁组,<55岁组、65~74岁组患者住院期间全因死亡率低于≥75岁组,差异有统计学意义(P<0.05,见表5)。
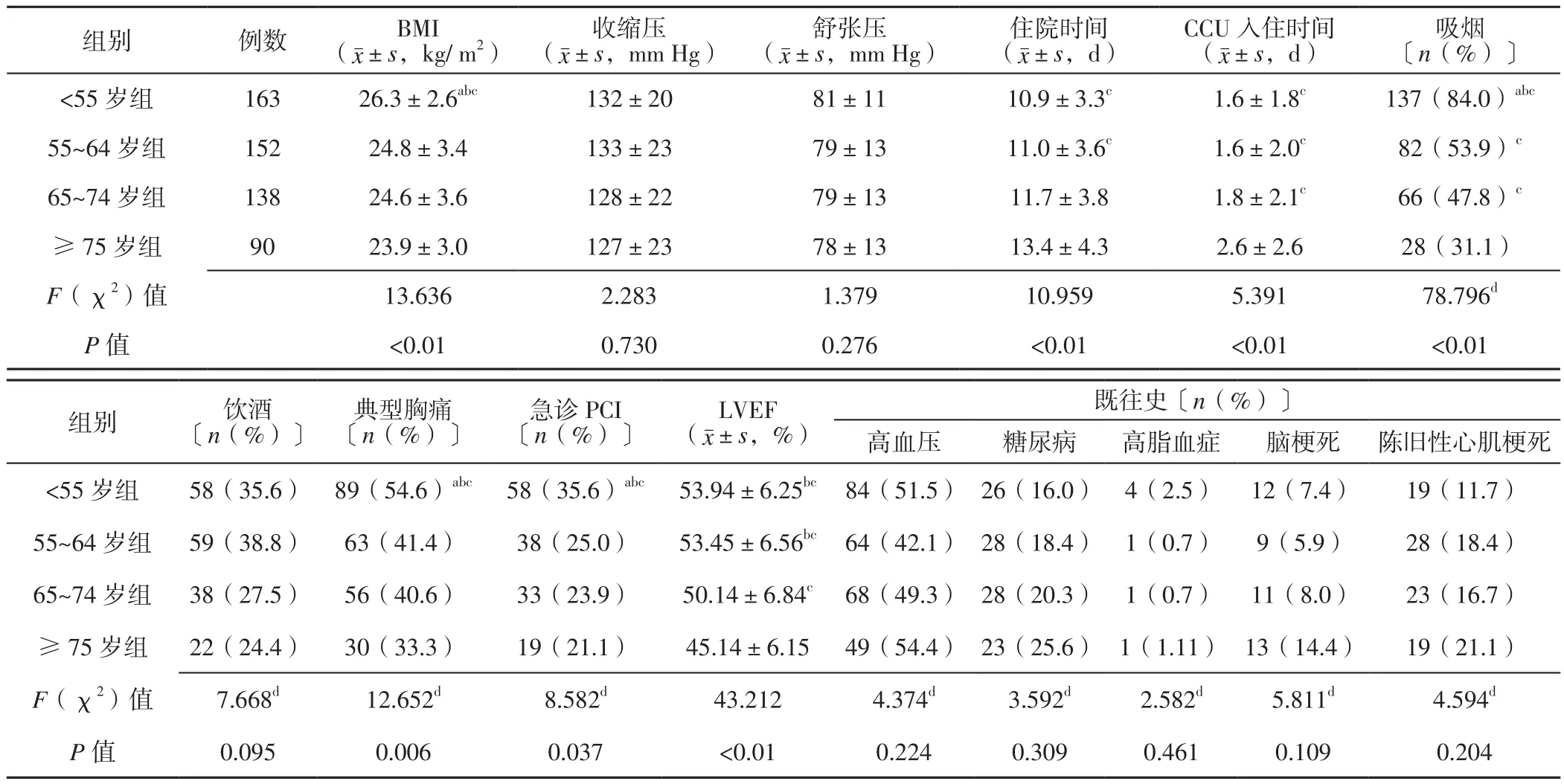
表1 4组患者一般资料比较Table 1 Comparison of general information in the four groups
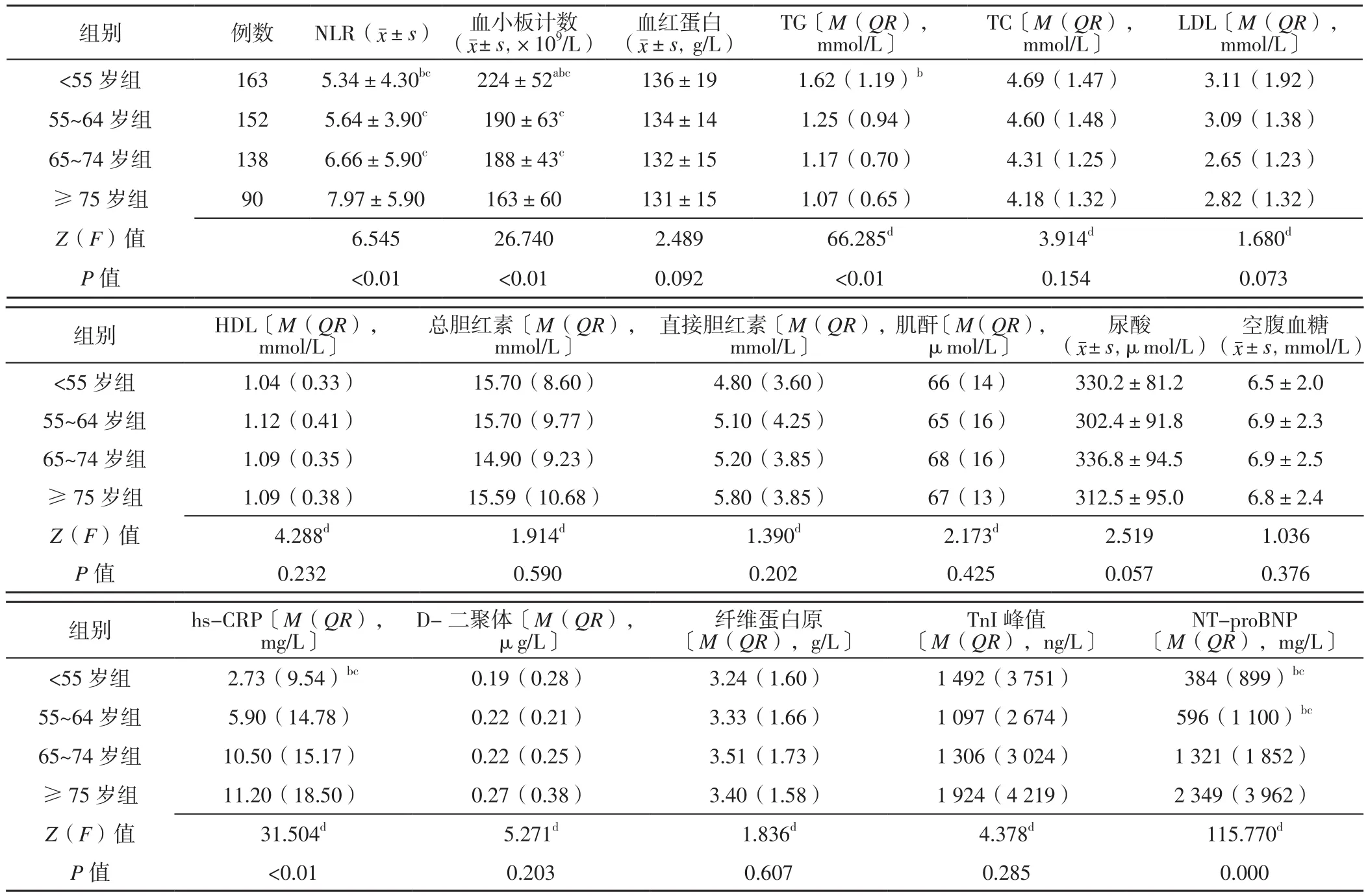
表2 4组患者实验室检查指标比较Table 2 Comparison of laboratory examination results in the four groups
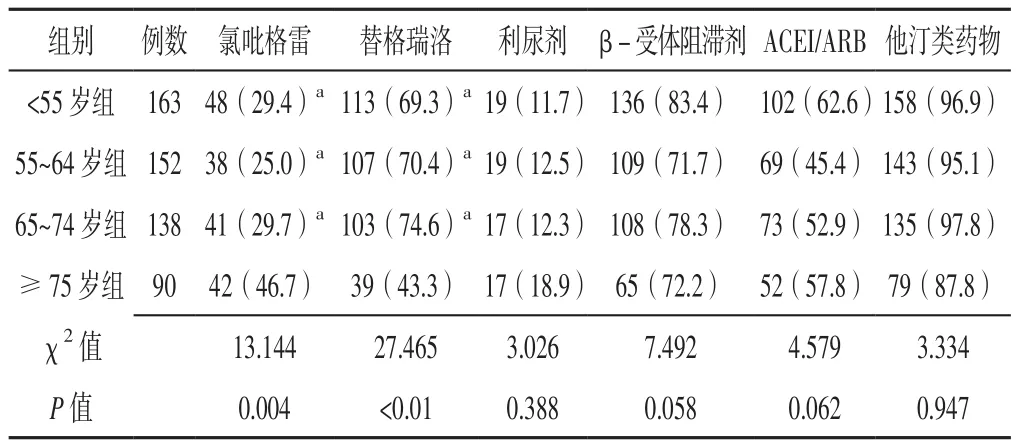
表3 4组患者住院期间药物使用情况比较〔n(%)〕Table 3 Comparison of drug usage in the four groups during hospitalization

表4 4组患者发病诱因比较〔n(%)〕Table 4 Comparison of predisposing factors in the four groups
3 讨论
《中国心血管病报告2017》指出,我国心血管疾病发病率呈现低龄化特点,而今后10年我国心血管疾病患者数量将快速增长[2],心血管疾病防治工作面临着前所未有的压力。本研究回顾性分析了543例行PCI的男性ASTEMI患者的临床资料,比较了不同年龄段男性ASTEMI患者的临床特征,具体分析如下。
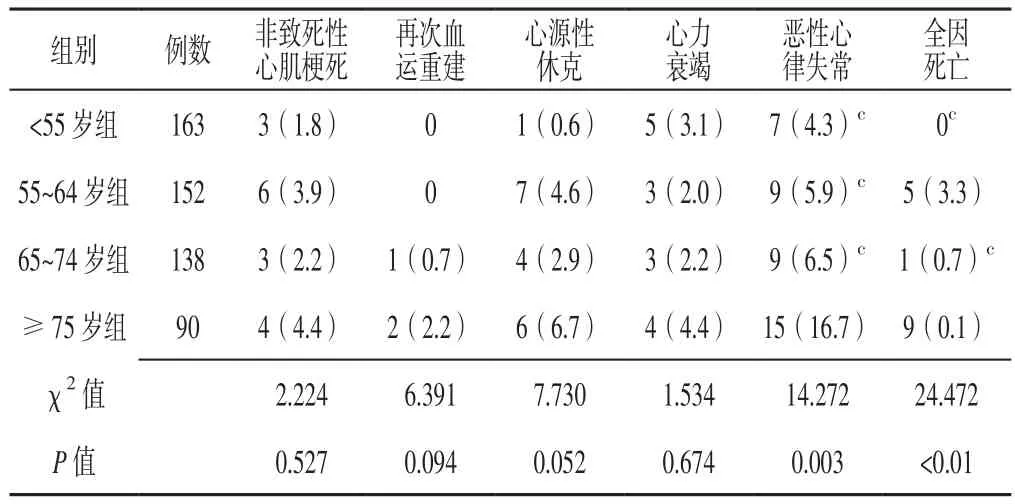
表5 4组患者住院期间MACE发生情况比较〔n(%)〕Table 5 Comparison of incidence of MACE occurrence in the four groups during hospitalization
3.1 一般资料
3.1.1 BMI 研究表明,年轻ASTEMI患者常存在超重和/或肥胖[4]。本研究结果显示,<55岁组患者BMI高于55~64岁组、65~74岁组、≥75岁组,提示年龄≥55岁男性ASTEMI患者BMI降低,分析其原因与不同年龄段男性ASTEMI患者活动量、饮食结构及口腔健康等有关,因此应注意加强<55岁男性超重和/或肥胖的管理,以降低ASTEMI发生风险。
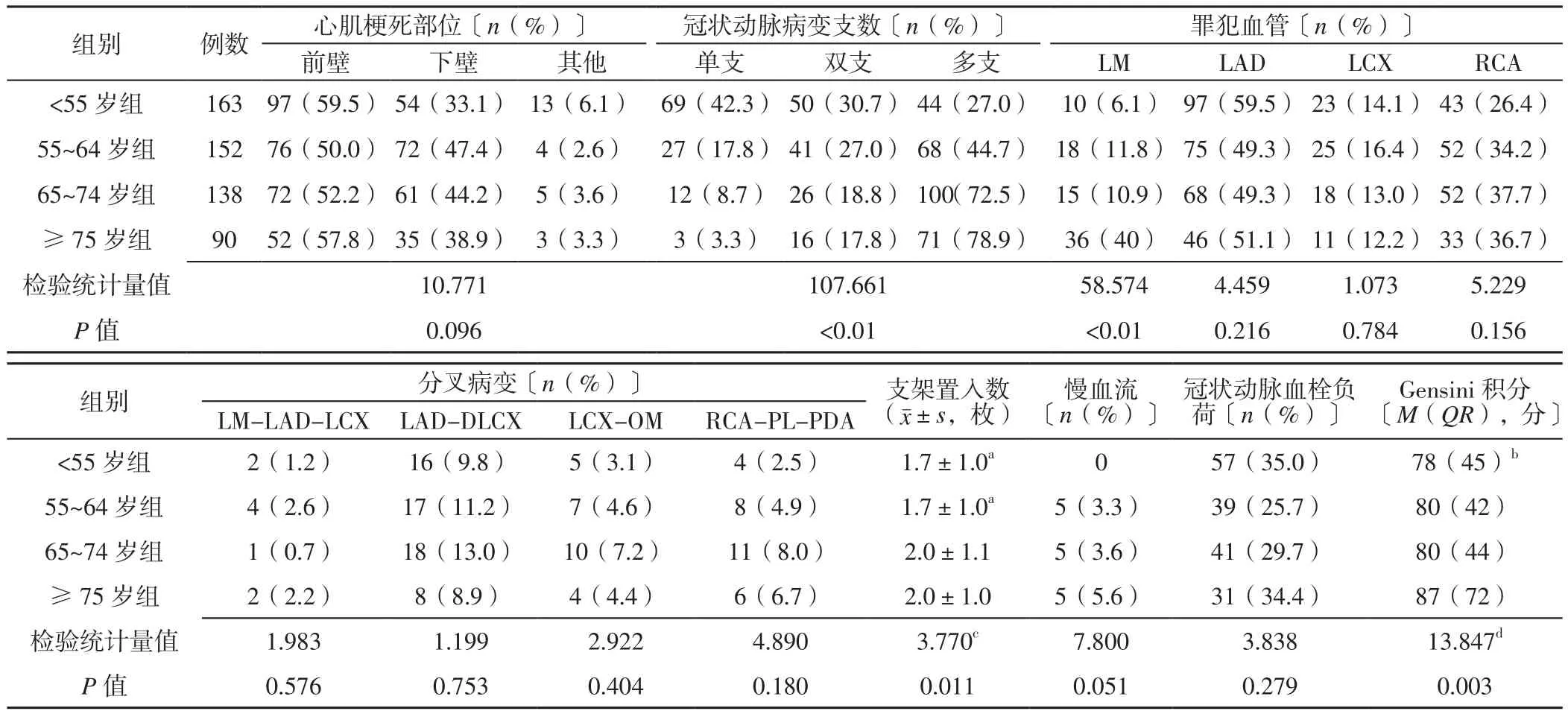
表6 4组患者PCI相关情况比较Table 6 Comparison of PCI related indicators in the four groups
3.1.2 吸烟 2010年全球成人烟草调查(GATS)中国项目报告指出,现阶段我国>15岁烟民数量约有3.56亿,且约有7.38亿被动吸烟者,其中约80%受到烟草毒害[5]。伏蕊等[6]通过对17 773例急性心肌梗死患者进行研究发现,≥75岁者吸烟率约为20%;张妮等[7]研究表明,吸烟是男性ASTEMI的重要危险因素,且吸烟率与男性ASTEMI患者年龄呈负相关。本研究结果显示,<55岁组患者吸烟率高于55~64岁组、65~74岁组、≥75岁组,55~64岁组、65~74岁组患者吸烟率高于≥75岁组,提示随着年龄增长,男性ASTEMI患者吸烟率逐渐降低,与既往研究结果一致[8]。此外,由于吸烟是中青年ASTEMI最主要的危险因素,因此还应注意加强<55岁男性吸烟的干预、有效控烟以降低ASTEMI发生风险。
3.1.3 典型胸痛 研究表明,无典型胸痛症状是ASTEMI患者住院期间死亡的独立预测因素[9];CANTO等[10]研究结果显示,无典型胸痛症状的心肌梗死患者病死率是有典型胸痛症状者的2倍。本研究结果显示,<55岁组典型胸痛发生率高于55~64岁组、65~74岁组、≥75岁组,提示<55岁男性ASTEMI常存在典型胸痛症状。典型胸痛症状有利于促使患者及时就诊并在有效时间内开通罪犯血管、恢复心肌血流再灌注,而老年男性ASTEMI患者常由于无典型胸痛症状或易被掩盖而导致治疗延误,因此与≥75岁组相比,<55岁组患者中行急诊PCI者所占比例、LVEF较高,住院时间、CCU入住时间较短,临床应加强对≥75岁男性ASTEMI的认识及不典型胸痛鉴别能力,以早发现、早治疗。
3.2 血脂指标 随着人们物质生活水平提高及饮食习惯改变,我国居民膳食中脂肪摄入量逐渐增多,血脂异常发生率随之升高。2015年流行病学调查结果显示,我国居民高三酰甘油血症、高胆固醇血症患病率分别为13.1%、4.9%。本研究结果显示,4组患者高脂血症病史间无统计学差异,但<55岁组患者TG高于65~74岁组,分析其与<55岁男性社会压力及心理压力大、体力活动不足、膳食结构不合理等相关。
3.3 住院期间药物使用情况 氯吡格雷可通过拮抗三磷酸腺苷(ADP)受体而抑制血小板内Ca2+活性及血小板之间纤维蛋白原桥形成,而替格瑞洛可通过选择性拮抗ADP受体而抑制血小板活化、聚集。本研究结果显示,<55岁组患者血小板计数高于55~64岁组、65~74岁组、≥75岁组,55~64岁组、65~74岁组患者血小板计数高于≥75岁组;<55岁组、55~64岁组、65~74岁组患者住院期间氯吡格雷使用率低于≥75岁组,替格瑞洛使用率高于≥75岁组,分析其原因主要有以下两个方面:(1)随着年龄增长,男性ASTEMI患者血小板计数降低、出血风险升高;(2)替格瑞洛可引起呼吸困难,老年ASTEMI尤其是合并支气管哮喘、慢性阻塞性肺疾病(COPD)者常不能耐受,因此应根据出血风险、患者耐受性等合理选择抗血小板药物。
3.4 发病诱因
3.4.1 饮酒 近期《柳叶刀》杂志发表的覆盖195个国家和地区、时间跨度长达28年的饮酒人群研究表明,饮酒是导致死亡及残疾调整生命年的第七大风险因素,饮酒占男性死亡原因的5.8%~8.0%,平均约6.8%[11],研究者据此对传统认为少量饮酒可能对心血管有一定保护作用而提出质疑,并认为戒酒/拒绝饮酒是降低死亡率的有效措施[12]。本研究结果显示,4组患者饮酒率间无统计学差异,但<55岁组患者中因过量饮酒而发病者所占比例高于65~74岁组,提示<55岁男性应适当限酒,尤其应避免过量饮酒。
3.4.2 感染 研究表明,NLR是ASTEMI患者急诊PCI后住院期间及远期预后的独立预测指标[13]。本研究结果显示,<55岁组、55~64岁组、65~74岁组患者NLR及因感染而发病者所占比例低于≥75岁组,提示≥75岁男性ASTEMI患者NLR及感染发生率较高,因此临床应注意加强NLR的检测、积极控制感染以降低ASTEMI发生风险。
3.5 住院期间MACE发生情况 本研究结果示,<55岁组、55~64岁组、65~74岁组患者住院期间恶性心律失常发生率低于≥75岁组,提示≥75岁男性ASTEMI患者恶性心律失常发生风险较高,分析其原因与≥75岁男性ASTEMI患者常存在高血压、糖尿病、左心室肥厚/扩大、神经体液调节改变等有关。既往研究证实,病程短、前壁心肌梗死、左冠状动脉闭塞是老年心肌梗死患者恶性心律失常的独立危险因素,且恶性心律失常是导致急性心肌梗死患者猝死的主要原因[14]。
3.6 PCI相关情况 本研究结果示,4组患者冠状动脉病变支数、罪犯血管为LM者所占比例间存在统计学差异,<55岁组、55~64岁组患者支架植入数少于65~74岁组,<55岁组患者Gensini积分低于≥ 75岁组,提示≥75老年男性ASTEMI患者冠状动脉病变严重程度较重。江冠颖等[15]采用Gensini积分评估ASTEMI患者冠状动脉病变严重程度,结果证实血浆NT-proBNP水平与ASTEMI患者冠状动脉病变严重程度呈正相关,且其对罪犯血管有一定预测价值。本研究结果显示,<55岁组、55~64岁患者NT-proBNP低于65~74岁组、≥75岁组,因此临床可通过监测NT-proBNP而评估男性ASTEMI患者冠状动脉病变严重程度。
综上所述,不同年龄段男性ASTEMI患者临床特征存在一定差异,<55岁男性ASTEMI主要与吸烟、过量饮酒、超重和/或肥胖等有关,且典型胸痛发生率较高,而≥75岁男性ASTEMI典型胸痛发生率较低、冠状动脉病变严重程度较重,因此应针对不同年龄段男性ASTEMI患者临床特征进行有针对性的干预,以早发现、早治疗,降低患者病死率;但本研究为单中心、回顾性研究,存在一定选择偏倚、信息偏倚,且未能对患者进行跟踪随访以观察其预后等,在今后的研究中需进一步扩大样本量并深入探讨不同年龄段男性ASTEMI患者预后的影响因素等。
利益冲突:本研究病例来源于第一作者实习医院徐州医科大学附属医院,无利益冲突。
