直肠癌TME术后局部复发规律对放疗靶区设计的价值探讨
2019-07-15官雯菊张涛易鑫李龙浩
官雯菊 张涛 易鑫 李龙浩
随着全直肠系膜切除术(total mesorectal excision,TME)推广、术后盆腔放疗的应用以及新辅助放化疗的发展,直肠癌5年局部复发率从20%~30%降至5%~10%[1-4]。其中盆腔放疗在降低直肠癌局部复发率方面发挥重要作用。近年来,直肠癌放疗靶区勾画已得到了不断优化[5-7],但淋巴引流区域勾画范围尚存争议,且放疗设野的原则仍多基于“二维放疗时代”及“前TME手术时代”的结果[5,7],放疗后急性期及远期不良反应仍为研究热点[8-10]。如何做到保证疗效情况下缩小靶区尚需进一步的研究。通过分析TME直肠癌的复发模式,为探讨优化直肠癌靶区的提供理论及实践基础。本研究通过回顾性分析134例TME术后盆腔区域复发患者临床资料,以期为直肠癌术后放疗靶区优化提供参考。
1 材料与方法
1.1 病例资料
选取2012年1月至2018年11月于重庆医科大学附属第一医院经影像学检查(CT、MRI或PET-CT)证实为直肠癌术后盆腔区域复发转移的患者134例,所有患者均行TME,性别、年龄等一般情况及肿瘤部位、病理特征等详细资料见表1。纳入标准:1)术前经肠镜及病理活检诊断为直肠癌者;2)术前经胸部CT、胸片、腹部CT 或者B 超等检查排除远处转移;3)依据TME 原则行直肠癌根治术,术后病理资料完整者;4)无盆腔放疗病史;5)术后随访期间,经CT、MRI、PET-CT、肠镜等检查确诊患者有盆腔区域复发者,且复发影像资料完整。排除标准:1)术前影像学检查提示有远处转移;2)有盆腔放疗史;3)未按照TME 原则行直肠癌根治术;4)复发影像资料不完整者。术后分期采用美国癌症联合委员会(AJCC)第8版TNM分期标准。以原发病灶到肛缘距离定义直肠分段:下段≤5 cm;中段为5~10 cm;上段>10 cm。
1.2 方法
1.2.1 直肠癌术后复发转移诊断标准 依据重庆医科大学附属第一医院影像资料(CT、MRI、PET-CT)及病例资料。其中39 例吻合口及直肠区域复发经肠镜、手术探查后病理活检证实,13例盆腔种植经手术及病理活检证实,其余患者术后复发及远处转移的诊断依据影像科医师的判断,且至少有2次随访影像资料,随访期间患者的病灶为新发、明显增大或者经过化疗及局部放疗后病灶缩小。
1.2.2 随访 采用门诊复查方式进行随访,每3个月随访1 次,复查患者的消化道肿瘤标志物、影像学检查及肠镜。
1.2.3 复发部位的界定 盆腔区域:1)吻合口;2)直肠残端、直肠及直肠周围区域,包括术区复发,剩余直肠及相关直肠系膜区复发以及Hartmann术后直肠残端复发;3)骶前淋巴引流区腹部、骶前淋巴引流区盆腔部、髂内淋巴引流区、髂外淋巴引流区、闭孔淋巴引流区、腹股沟淋巴引流区、坐骨直肠窝等部位界定及划分参照直肠癌放射治疗临床靶区(clinictarget volume,CTV)勾画国际及国内专家共识指南[7,11];4)盆腔种植:经手术及病理证实为子宫、卵巢、输卵管、膀胱等盆腔内器官发生肠癌转移者;5)盆骨及髋臼部位复发。
远处转移:腹主动脉旁淋巴引流区、肝、肺等盆腔器官之外部位的转移。
1.2.4 复发部位绘图 在Varian靶区勾画系统里,选择1例直肠癌患者CT定位图构建模型,复阅134例患者术后复发影像学资料,假设肿瘤为向心性生长,选取复发部位中心点为肿瘤复发起始位置,根据髂血管、股骨头、骶骨、耻骨联合、闭孔内肌等标志对复发及转移病灶进行定位,然后在选定患者CT 图像上对应位置画点,标示出术后复发高危区域。
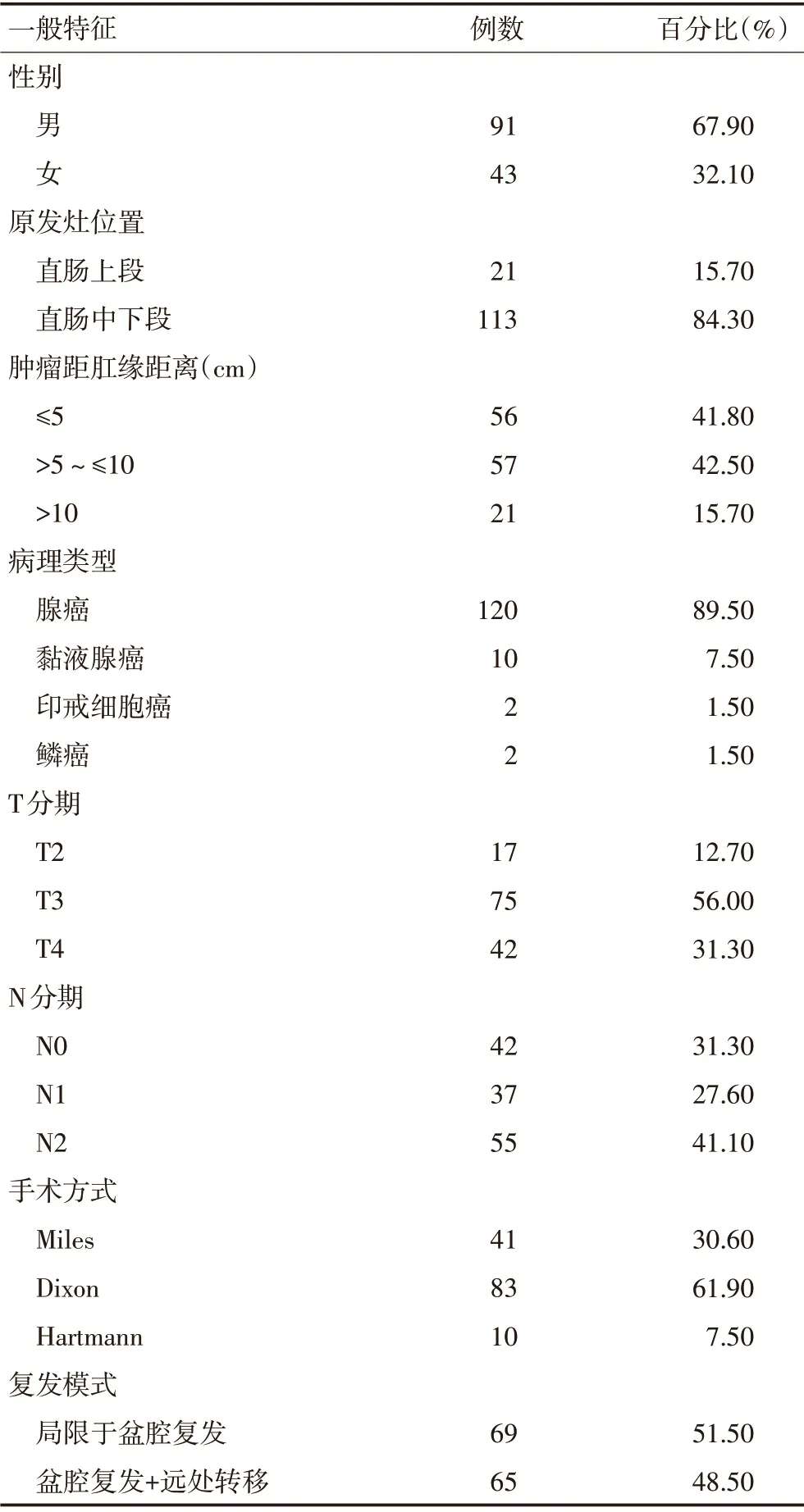
表1 134例直肠癌术后盆腔区域复发患者临床资料
1.3 统计学分析
采用SPSS 22.0软件进行统计学分析。计数资料组间比较采用Fisher's 检验或χ2检验。以P<0.05 为差异具有统计学意义。
2 结果
2.1 病例分析
134例患者中位年龄为59(49~67)岁,中位复发转移时间为15(2~120)个月,其中69 例局限于盆腔区域复发,65例合并盆腔区域之外部位转移(腹主动脉旁淋巴结转移以及远处血行转移)。94.8%(127/134)为局部进展期直肠癌(pT3 及以上或N1~N2),而早期(T2N0M0)患者复发者少见,仅5.2%(7/134),见表1。
134 例患者术后复发转移的具体部位及所占比例见表2。
2.2 临床因素与盆腔淋巴结转移相关性分析
上段、中下段直肠癌发生骶前淋巴引流区腹部组的转移率差异具有统计学意义,上段直肠癌发生该区转移比例高于中下段直肠癌(19.0%vs.5.6%,P=0.028,表2)。术后N1~N2直肠癌患者发生髂内淋巴引流区比例高于N0者(42.4%vs.16.7%,P=0.004),但在不同T 分期下盆腔淋巴引流区的转移率差异无统计学意义(P>0.05,表3)。
2.3 盆腔不同淋巴引流区转移相关性分析
有腹股沟淋巴结转移的患者,发生髂外淋巴引流区转移的比例高于未发生腹股沟淋巴结转移患者,差异具有统计学意义(23.1%vs.1.7%,P=0.006,表4)。其他不同淋巴引流区转移的相关性分析差异无统计学意义(P>0.05)。
2.4 骶前淋巴引流区腹部转移患者临床特征
有骶前淋巴引流区腹部转移患者的临床特征见表5,其中发生该区转移的上段直肠癌患者病理分期为T3N2或T4。
2.5 复发部位分布图
134例患者术后复发部位分布、上段及中下段直肠癌患者盆腔区域复发部位见图1~3,均可见复发部位绝大多数位于S2 水平及以下,但于L5-S1 水平可见另一个复发部位集中区即骶前淋巴引流区腹部。其中5 例发生髂外淋巴结转移患者的转移位置分布图见图4,可见髂外淋巴结转移主要位于骶髂关节以下近腹股沟淋巴结引流区层面。1 例发生闭孔淋巴结转移患者CT 见图5,可见闭孔内肌旁复发伴左侧直肠旁软组织肿块影。

表2 134例不同分段直肠癌术后复发部位比例

表3 134例不同病理分期下直肠癌术后复发部位比例

表4 髂外淋巴引流区转移与腹股沟淋巴引流区转移相关性检验

表5 骶前淋巴引流区腹部组转移患者资料统计

图1 134例患者盆腔复发位置分布图

图2 上段直肠癌盆腔复发部位分布图
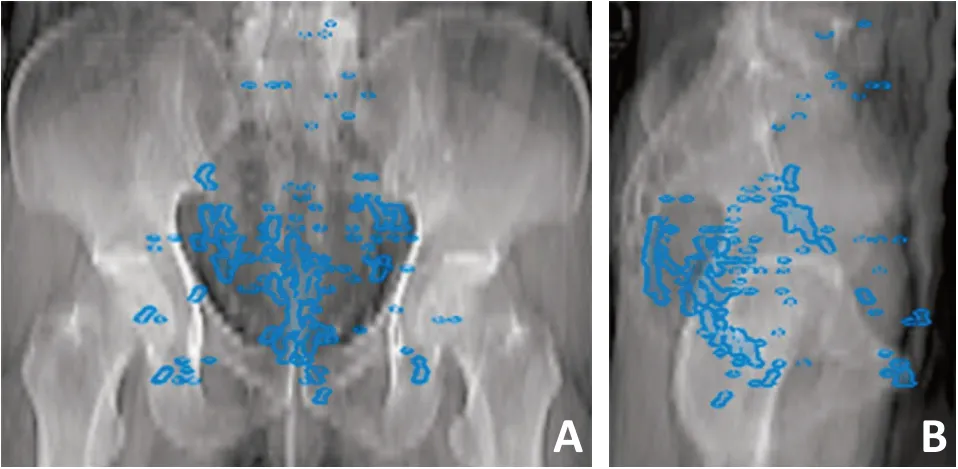
图3 中下段直肠癌盆腔复发部位分布图
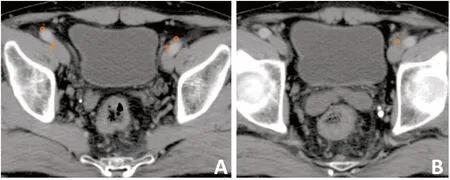
图4 5例患者髂外转移位置不同层面分布图(橙色)
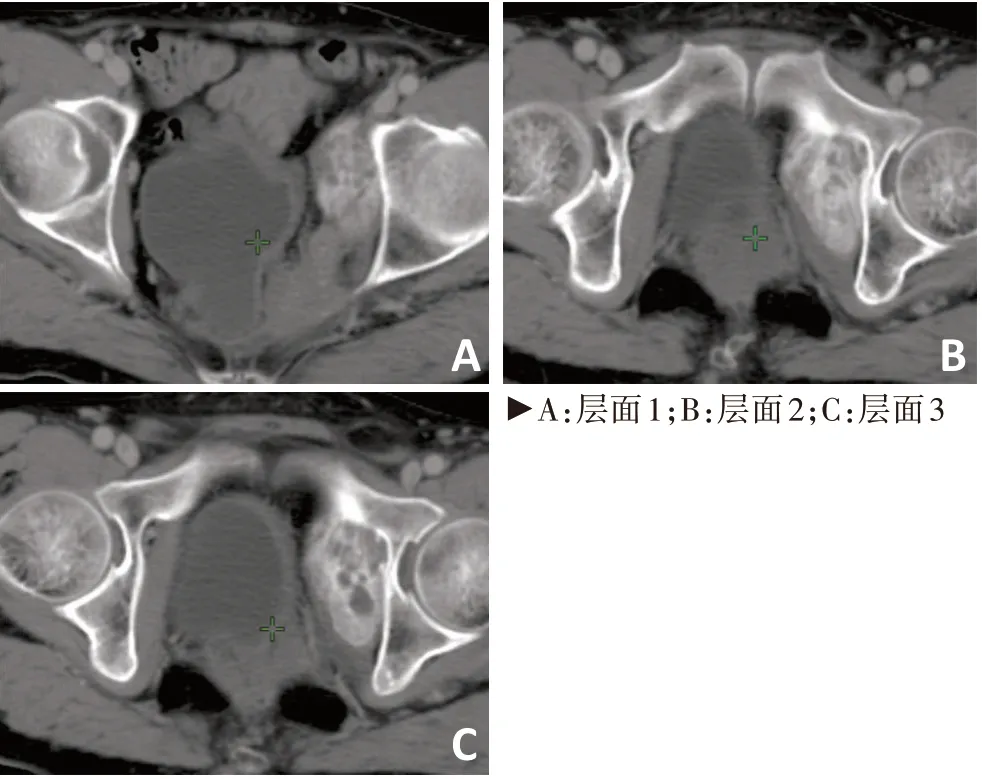
图5 闭孔区转移患者不同层面复发CT图
3 讨论
自TME 及三维适形调强放疗普及以来,直肠癌CTV尚缺大样本的前瞻性研究[12-13]。本研究根据134例直肠癌TME术后盆腔复发患者的特征来分析直肠癌淋巴结转移规律,为直肠癌靶区的进一步细化提供参考。本研究中,盆腔局部复发、转移最常见的部位分别为吻合口(42.5%),直肠残端、术区及直肠周围(26.9%),骶前淋巴引流区盆腔部(25.4%)和髂内淋巴引流区(34.3%)。这与当前直肠癌靶区勾画指南以及共识定义常规勾画区域相一致[7,11]。而坐骨直肠窝、腹股沟区、闭孔、髂外等淋巴引流区在上段直肠癌中未见复发,结合上段直肠癌淋巴引流主要沿直肠上动脉向上的规律[14-15],坐骨直肠窝、腹股沟、闭孔、髂外等淋巴引流区不包括在上段直肠癌的CTV之内可能是安全的。
直肠癌靶区中淋巴引流区的上界位置目前尚存争议。CTV下移可以极大降低小肠的照射量,但这意味着漏靶的可能性也大为增加。国外有研究[12-13]显示,直肠癌患者复发部位主要位于盆腔下75%,即骶1-2水平以下,故建议可将CTV下移至骶S1-2水平,其中对于N0和MRF(-)患者复发部位最高位于S2-3间隙水平[12],基于此目前直肠癌放疗靶区勾画共识推荐CTV 上界主要始于髂总分叉水平即骶前区盆组[7,11]。Valentini 等[7]亦提出对于骶前区腹部转移者应将该区划入CTV内。而根据本研究复发部位分布图亦可见复发部位绝大多数位于S2 水平及以下,但于L5-S1 可见另一个复发部位集中区即骶前淋巴引流区腹部。进一步分析发现,上段直肠癌相较于中下段直肠癌骶前淋巴引流区腹部转移率更高(19%vs.5.6%,P=0.028),且发生该区转移的上段直肠癌患者病理分期为T3N2或T4。因此,推断对于具有高危复发因素(pT3N+、pT4)的上段直肠癌患者,即使骶前腹部未见转移时,CTV上界上移至骶前淋巴引流区腹部可能更加安全合理,而中下段直肠癌始于骶前淋巴引流区盆腔部是安全的。
对于髂外淋巴引流区,当前直肠癌靶区勾画指南及共识均推荐对于cT4、闭孔淋巴结转移阳性患者应进行勾画[7,11]。本研究仅5例中下段直肠癌患者出现了髂外淋巴引流区转移,且未发现髂外淋巴引流区转移与原发肿瘤分期及闭孔区淋巴结阳性的相关性,但发现有腹股沟淋巴结转移的患者更易发生髂外淋巴引流区转移(23.1%vs.1.7%,P=0.006)。根据髂外淋巴结转移分布图可见,髂外淋巴结转移主要位于骶髂关节以下近腹股沟淋巴结引流区层面,在骶髂关节以上层面未见髂外淋巴结转移。结合直肠癌淋巴结转移规律,本研究考虑髂外淋巴引流区转移方式为直肠癌转移淋巴结先转移至腹股沟区,而后继续向上引流至髂外淋巴引流区,并非先转移至闭孔淋巴引流区,再引流至髂外血管周围[14,16]。鉴于此,本研究不建议将髂外淋巴引流区作为直肠癌CTV靶区常规推荐,但是对于中下段直肠癌,当影像学评估腹股沟淋巴结转移时骶髂关节以下近腹股沟区的髂外淋巴引流区应包含在CTV之内。
闭孔淋巴引流区的勾画条件是另外一个争议较大的焦点,Valentini 等[7]推荐对于cT4b、cN2、pLLN+(lateral lymph node,LLN)患者进行勾画。唐源等[11]研究推荐,对于术前考虑cN+者以及TME术后患者闭孔淋巴引流区均应包含在CTV 内。本研究仅发现1例下段直肠癌的患者出现闭孔内肌旁复发,但从CT图还可见左侧直肠旁软组织肿块影,推断该患者可能先出现左侧直肠旁复发,进而出现左侧闭孔区转移。根据直肠癌淋巴引流规律,当患者缺少贯通盆腔神经丛的直肠中动脉时,中下段直肠的侧方淋巴结的外侧组沿盆腔神经丛和外侧淋巴管引流,跨越髂内动静脉直接引流至闭孔区域,故闭孔区淋巴结转移并不是髂内淋巴结转移所致[14,16]。因此,推测对于小概率出现转移的闭孔淋巴引流区,直肠癌靶区CTV舍去可能是安全的。
综上所述,直肠癌TME术后放疗应当根据原发肿瘤位置区别定义。对于具有高危复发因素(pT3N+、pT4)的上段直肠癌患者,CTV的上界应该上移至骶前淋巴引流区腹部,而闭孔、髂外、坐骨直肠窝、腹股沟淋巴引流区不应包含在上段直肠癌的放疗靶区之内。对于中下段直肠癌,闭孔、髂外淋巴结转移率低,不作为放疗靶区常规推荐。对于腹股沟淋巴结阳性者,髂外淋巴引流区骶髂关节以下近腹股沟层面应包括在CTV内。由于本研究为小样本量的回顾性分析且为单中心研究结果,直肠癌靶区勾画是否能进一步细化有待于大样本前瞻性临床随机研究进一步验证。
