宫颈环形电切术术后初次妊娠间隔时间与妊娠结局的关系分析
2019-07-13陈梅连邹晓红顾立芳
陈梅连 邹晓红 顾立芳
【摘要】 目的 探究宫颈环形电切术(LEEP)术后初次妊娠间隔时间与妊娠结局的关系。方法 148例
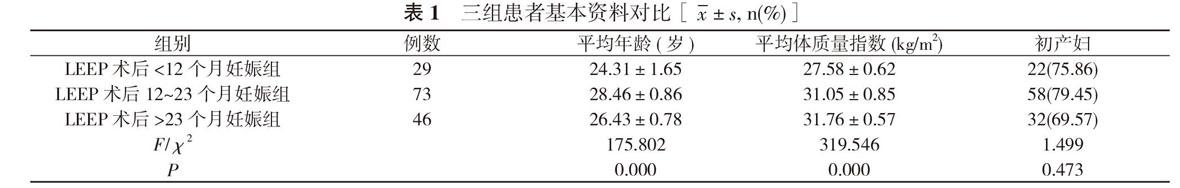
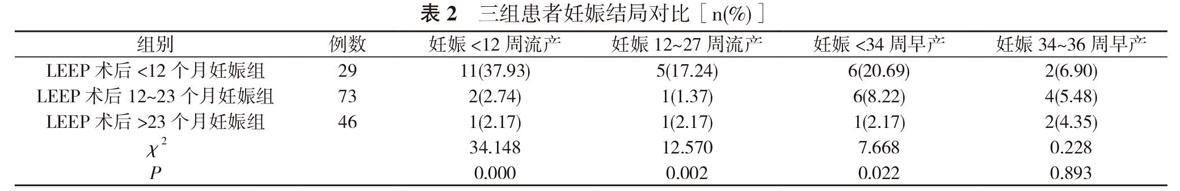
行LEEP术后妊娠患者, 根据其LEEP与术后初次妊娠间隔时间分为LEEP术后<12个月妊娠组(29例)、LEEP术后12~23个月妊娠组(73例)和LEEP术后>23个月妊娠组(46例)。对比分析三组患者的基本资料及妊娠结局。结果 三组患者初产妇占比对比, 差异无统计学意义(P>0.05);LEEP术后<12个月妊娠组平均年龄和平均体质量指数均低于LEEP术后12~23个月妊娠组和LEEP术后>23个月妊娠组, 差异均具有统计学意义(P<0.05)。LEEP术后<12个月妊娠组16例发生流产, 早产8例;LEEP术后12~23个月妊娠组流产3例, 早产10例;LEEP术后>23个月妊娠组流产2例, 早产3例;三组患者妊娠<12周流产率、妊娠12~27周流产率及妊娠<34周早产率对比, 差异均具有统计学意义(P<0.05)。
结论 LEEP术后<12个月妊娠患者发生流产、早产等不良结局的几率较高, LEEP术后至少1年以上妊娠可有效降低不良结局发生率, 有利于改善妊娠结局。
【关键词】 宫颈环形电切术;术后初次妊娠间隔时间;妊娠结局;流产;早产
DOI:10.14163/j.cnki.11-5547/r.2019.18.028
LEEP是妇产科常见治疗手术, 主要用于治疗宫颈上皮内瘤、宫颈湿疣、慢性宫颈炎等疾病, 其效果显著, 且具有一定的安全性[1]。然而, 对于术后妊娠患者, 该术与术后初次妊娠间隔时间对其妊娠结局、分娩方式等有一定的影响[2], 其中, LEEP与术后初次妊娠间隔时间与妊娠结局的具体关系尚未得到科学的参考依据支持, 临床上尚需对其进行详细探究。为此, 本文以本院2016年2月~2018年6月接收的148例行LEEP并于术后妊娠的患者作为研究对象, 探究LEEP与术后初次妊娠间隔时间对妊娠结局的影响, 具体报告如下。
1 资料与方法
1. 1 一般资料 在本院2016年2月~2018年6月接收的LEEP术后妊娠患者中随机选取148例作为研究对象, 根据其LEEP与术后初次妊娠间隔时间分为LEEP术后<12个月妊娠组(29例)、LEEP术后12~23个月妊娠组(73例)和LEEP
术后>23个月妊娠组(46例)。所有患者及其家属均已知情同意本次研究, 排除临床资料不完整患者。
1. 2 研究方法 ①对比三组患者基本资料:患者平均年龄、平均体质量指数以及初产妇占比;②对比三组患者妊娠结局, 包括流产率和早产率, 其中流产分为妊娠<12周流产和妊娠12~27周流产, 早产包括妊娠<34周早产和妊娠34~36周早产。
1. 3 统计学方法 采用SPSS22.0统计学软件对数据进行处理。计量资料以均数±标准差( x-±s)表示, 采用t检验, 多组对比采用方差分析;计数资料以率(%)表示, 采用χ2检验。P<0.05表示差异有统计学意义。
2 结果
2. 1 三组患者基本资料对比 三组患者初产妇占比对比, 差异无统计学意义(P>0.05);LEEP术后<12个月妊娠组平均年龄和平均体质量指数均低于LEEP术后12~23个月妊娠组和LEEP术后>23个月妊娠组, 差异均具有统计学意义(P<0.05)。见表1。
2. 2 三组患者妊娠结局对比 LEEP术后<12个月妊娠组
16例发生流产, 早产8例;LEEP术后12~23个月妊娠组流产3例, 早产10例;LEEP术后>23个月妊娠组流产2例, 早产3例;三组患者妊娠<12周流产率、妊娠12~27周流产率及妊娠<34周早产率对比, 差异均具有统计学意义(P<0.05)。
见表2。
3 讨论
LEEP作为宫颈良性疾病常用的治疗方法, 其临床疗效和安全性均十分重要, 尤其对于术后妊娠患者, 该术在一定程度上会对妊娠结局造成影响[3]。近年来, 研究发现宫颈上皮内瘤变等疾病逐渐呈年轻化的趋势[4]。由于LEEP在临床上的使用也越来越广泛, 对于术后具有妊娠需求的患者, 需要给予有效的临床建议, 在提高预后效果的同时改善妊娠结局[5-10]。为了详细探索LEEP与术后初次妊娠间隔时间和妊娠结局的关系, 本研究以本院148例LEEP术后妊娠患者作为研究对象, 针对其不同间隔时间, 统计分析其基本资料和妊娠结局。
在本研究中, LEEP术后<12个月妊娠组平均年龄和平均体质量指数均低于LEEP术后12~23个月妊娠组和LEEP术后>23个月妊娠组, 差异均具有统计学意义(P<0.05), 说明LEEP术后<12个月妊娠患者年龄上虽然具有一定的优势, 但其术后康复欠佳, 体质量指数较低, 机体免体力差;另一方面, 宫颈组织一般在术后3~12个月再生, 在此期间宫颈黏液分泌减少, 对感染的敏感性不高, 患者妊娠后極易发生流产、早产及胎膜早破等不良妊娠结局。三组患者初产妇占比对比, 差异无统计学意义(P>0.05)。同时, 本研究结果显示, LEEP术后<12个月妊娠组16例发生流产, 早产8例;LEEP术后12~23个月妊娠组流产3例, 早产10例;LEEP术后>23个月妊娠组流产2例, 早产3例;三组患者妊娠<12周流产率、妊娠12~27周流产率及妊娠<34周早产率对比, 差异均具有统计学意义(P<0.05)。上述结果说明LEEP术后初次妊娠间隔时间与早期流产和<34周早产的发生具有一定的关联性。在蔡伟卿等[11]的研究中, 对LEEP术后妊娠患者进行探究, 显示其妊娠结局与正常产妇无明显差异, 说明LEEP术后加以正确的休养后进行妊娠, 能够避免手术对妊娠结局产生的影响。
综上所述, LEEP术后<12个月妊娠患者的流产率显著高于LEEP术后12~23个月及>23个月妊娠的患者, 为了改善妊娠结局, 行LEEP治疗患者可考虑在术后1年以上妊娠, 妊娠后加强对患者34孕周前的监护, 给予相应的保胎护理, 从而促进妊娠的正常进行。
参考文献
[1] 崔宝奎, 郭粉妮, 樊萍, 等. 因不同情况行宫颈环形电切术后的孕妇妊娠结局对比. 中国计划生育和妇产科, 2016, 8(6):59-60.
[2] 石元华, 石云. 宫颈环形电切术对妊娠分娩方式选择及妊娠结局的影响. 现代诊断与治疗, 2016, 27(10):1864-1865.
[3] 吕素媚, 李向飞, 闫中英. 子宫颈上皮内瘤样病变环形电切术对术后并发症妊娠结局及分娩方式的影响. 山西医药杂志, 2017, 46(8):925-927.
[4] 陈井丽. 宫颈环形电切术对CIN患者术后妊娠及分娩结局的影响. 中国实用医药, 2016, 11(16):78-79.
[5] 林韶华, 邓燕峰. 宫颈环形电切术(LEEP)不同切除深度对分娩期宫颈裂伤的影响. 中国保健营养, 2016, 26(4):68-69.
[6] 袁静, 孟戈, 方瑞娟,等.宫颈环形电切术术后初次妊娠间隔时间与妊娠结局的关系分析.实用妇产科杂志, 2018, 34(8):592-595.
[7] 赵骏达, 申明霞, 殷艳.宫颈环形电切术后首次妊娠时间与妊娠结局的关系研究.新疆医科大学学报, 2017, 40(10):50-52, 55.
[8] 楊舜龙.宫颈环形电切术后妊娠结局的临床分析.吉林医学, 2014, 35(17):3688-3689.
[9] 陈祥艳.宫颈环形电切术对妊娠分娩方式及妊娠结局的影响分析.中国医药指南, 2016, 14(6):87-88.
[10] 刘敏, 刘刚, 何叶.宫颈环形电切术治疗宫颈上皮内瘤变患者的妊娠结局及其相关影响因素分析.实用癌症杂志, 2018, 33(4):631-634.
[11] 蔡伟卿, 许海珍, 黄伟娥. 62例宫颈LEEP术后对妊娠结局的临床分析. 现代诊断与治疗, 2017, 28(16):139-140.
[收稿日期:2019-01-17]
