耳屏前直线型切口穿腮腺入路在髁突中高位骨折复位术中的应用研究
2019-07-12陈科后军胡玉坤张令达
陈科 后军 胡玉坤 张令达
双侧下颌骨髁突参与构成全身唯一的联动关节即颞下颌关节,具有保持面部外形及参与咀嚼运动、言语表情等重要功能,但因其也容易遭受损伤,尤其是直接受外力撞击或对冲伤等导致髁突骨折发生率较高,约占下颌骨骨折的25%~30%[1]。髁突骨折部位主要取决于作用力的精确方向、大小、等级和受伤时患者咬合的位置关系。实际上,当我们的上下颌牙齿处于充分咬合状态下,髁突骨折或移位几乎不会发生。大多数髁突骨折是由于外伤间接力量的传导所致[2]。
Spiess and Schroll对髁突骨折提出6种分型,包括髁突头、髁突颈和其他类型的骨折[3]。为了临床实际应用,Lindahl[4]将髁突骨折分为:髁突头、髁突颈和髁突下骨折。Zachariades等[5]将髁突骨折分为:囊内骨折、髁突颈和髁突下骨折。MacLennan[6],Lindahl[4],Zhang、Obeid[7-9]和其他人一起将这些骨折总结后分为:无移位骨折、在关节窝内的移位骨折、骨折移位至关节窝外骨折。关于髁突和髁突下骨折的位置,依据Lindahl's[4]和Zachariades[5].等的分类,我们可以认为,囊内骨折即为髁突头骨折,囊外骨折包括髁突颈骨折(髁突颈部至乙状切迹)和髁突下骨折(下颌升支至乙状切迹)。目前临床中比较常用的分类是根据解剖部位,将髁突骨折分为3类:①高位髁突骨折:通过关节头的囊内骨折;②中位髁突骨折:髁突颈部骨折;③低位髁突骨折:髁突基底部骨折[10]。
然而迄今为止,正是这样一种发生率较高的髁突骨折其治疗方法仍存争议。多数情况下,保守性治疗能够获得较为满意的疗效;但有时保守性治疗的结局是严重的髁突畸形和功能障碍,尤其是髁突骨折移位较大或伴有脱位时,已有的共识是外科手术的介入能够在很大程度上改善此类骨折的预后[11-12]。下颌骨髁突骨折的手术入路主要有耳前入路、下颌后入路、除皱手术入路、颌下入路、小切口腮腺前入路、口内入路、内窥镜辅助下入路以及对于上述入路的改良术式[10]。在治疗中高位髁突骨折时,选择一个适当的手术入路往往都会遇到一些相同的问题,因为髁突骨折区域位于腮腺和面神经的下方。近来,凭借对于面神经解剖知识充分认识,几种位于髁突骨折位置水平的耳屏前改良切口的应用被视为良好的切口入路治疗髁突颈部骨折[13]。其优点是对于髁突骨折移位明显甚至骨折断端成交90°可以直视下完成手术操作,为手术操作提供了充足的空间及视野。但其弊端是由于复杂的面神经分支位于骨折断端区域表面,往往会增加损伤面神经的风险。下颌骨中高位骨折切口入路以往采用耳屏前拐杖型切口入路,术中常需显露和处理颞浅部血管、耳颞神经及面神经,颞部切口遗留比较明显的瘢痕,对患者美观影响较大。本研究对下颌髁突(中高位)骨折病例采用经耳屏前直线型切口穿腮腺入路行手术治疗,获得了良好治疗效果。现报道如下。
资料与方法
1 临床资料
选取安徽医科大学第一附属医院及第二附属医院2016年8月~2018年8月治疗的27例(共29侧)下颌骨(中、高位)髁突骨折患者,男性17例,女性10例,年龄18~57岁,平均28.4岁。按骨折线的位置分为高位(囊内)骨折8例,中位(髁颈部)骨折19例;伴有上下颌骨其他部位骨折13例;受伤原因:交通意外伤22例(81.48%),高处坠落摔伤3例(11.11%),跌倒伤2例(7.41%);27例均为新鲜骨折。
手术适应证:对于成人髁突骨折来说,髁突骨块移位明显或骨断端移位大于30°~45°,髁突向下移位>5mm,下颌骨升支患侧较健侧短5mm以上,保守治疗不能恢复理想咬合关系等时考虑手术治疗[14]。所有患者均无颞下颌关节肿瘤和放化疗病史且均知情同意。
按随机选用的手术入路分为观察组:14例(15侧)采用耳屏前直线型切口穿腮腺入路(图2)和对照组:13例(14侧)采用传统耳屏前切口即拐杖型切口入路(图 1)。

图1 拐杖形切口入路
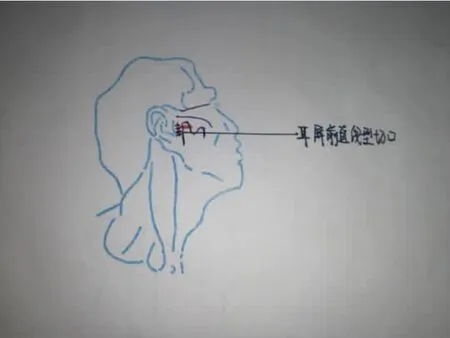
图2 耳屏前直线型切口入路
2 治疗方法
手术方法:所有患者均采用经鼻气管插管全身麻醉,病人取仰卧位,头偏向健侧,常规消毒铺巾。术前查阅口腔曲面断层片及颌面部三维重建CT以了解骨折的部位、移位方向、成角大小及其与周围解剖结构的关系,为制定手术方案提供依据。
2.1 观察组
术前于患侧二维颌面部CT测量耳垂至髁突骨折(图3)断端的距离,而后于耳屏前沿皮纹方向做直线型切口(图4),长度约2~3cm,切开皮肤、皮下组织,打开腮腺筋膜,钝性分离。其中以面神经主干及分支所在平面为界,将腮腺分为浅深两叶,分别位于面神经主干及分支的浅面和深面;因此术中当分离至腮腺浅叶与深叶交界处应注意对面神经的保护,若发现面神经分支需小心分离并保护。而后穿过腮腺深叶并对腮腺咬肌筋膜分离,暴露关节结节外侧及关节囊,(高位骨折:取关节囊外侧“T”形切口,切开关节囊),充分分离显露髁突及关节盘,而后小心分离脱位的髁突断端并注意保护滑膜及翼外肌附着,在直视下行复位术,观察骨折线对位情况,在确保咬合关系对位良好的情况下,选择合适的小型接骨板,行坚固内固定;冲洗,止血,再将关节盘复位缝合固定,缝扎腮腺断端,然后分层缝合,术区加压包扎。合并上下颌骨其他部位骨折的,同期行固定术。
2.2 对照组
手术切口设计自颞部发迹前缘最前点,弧形向下,绕过耳轮脚前缘,经耳屏,至耳屏最低点设计拐杖型切口。于耳屏前切开皮肤、皮下结缔组织,在颧弓上2~3cm切开颞深筋膜,到颧骨上外缘及颧弓根上缘切开骨膜,暴露颧骨颧弓;发迹内切口切开皮肤、皮下、帽状腱膜,打开颞深筋膜浅层,向前翻瓣,暴露关节囊及骨折断端,(高位骨折:取关节囊外侧“T”形切口,切开关节囊)充分分离显露髁突及关节盘,而后小心分离脱位的髁突断端并注意保护滑膜及翼外肌附着,在直视下行复位术,观察骨折线对位情况,在确保咬合关系对位良好的情况下,选择合适的小型接骨板,行坚固内固定;冲洗,止血,再将关节盘复位缝合固定,缝扎腮腺断端,然后分层缝合,术区加压包扎。合并上下颌骨其他部位骨折的,同期行固定术。
3 术后处理
两组患者术后2周内均嘱清淡流质流食,预防应用静滴消肿剂3d,抗生素3d,合并有面神经受损者予以口服神经营养药治疗。术后2周告知患者行张口功能训练,并复查口腔曲面断层片及颌面部三维重建CT(图5-6)观察骨折整体复位情况。
4 观察指标
患者术后2周、1、3、6个月定期随访,记录平均手术时间、临床表现和影像检查。主要观察术后平均手术时间、开口度、咬合关系、张口型、有无面神经损伤、有无涎瘘、有无颞下颌关节病症状(疼痛、弹响、下颌运动异常)等。术后2周、1、3、6个月复查口腔曲面断层片和术后2周及6个月颌面部三维重建CT,了解髁突骨折复位及愈合情况、钛钉钛板有无松脱移位、髁突表面是否有骨吸收、坏死等。
5 统计学方法
运用SPSS 23.0统计软件进行数据分析,计量资料比较采用t检验,计数资料比较采用Fisher精确概率法,P<0.05表示差异有统计学意义。
结果
对27例(共29侧)下颌骨中高位髁突骨折患者均进行术后2周、1、3、6个月的随访记录。
1 两组平均手术时间的对比
观察组的手术平均时间(2.1h)优于对照组的手术平均时间(2.3h),且P<0.05差异有统计学意义,见表2。
2 两组患者开口度、张口型和咬合关系的对比
两组所有患者张口度均达到正常,观察组指标稍优于对照组,但差异无统计学意义(P>0.05)见表2;两组患者的张口型及咬合关系均明显改善,无任何患者因咬合关系紊乱需再次行手术治疗矫正。
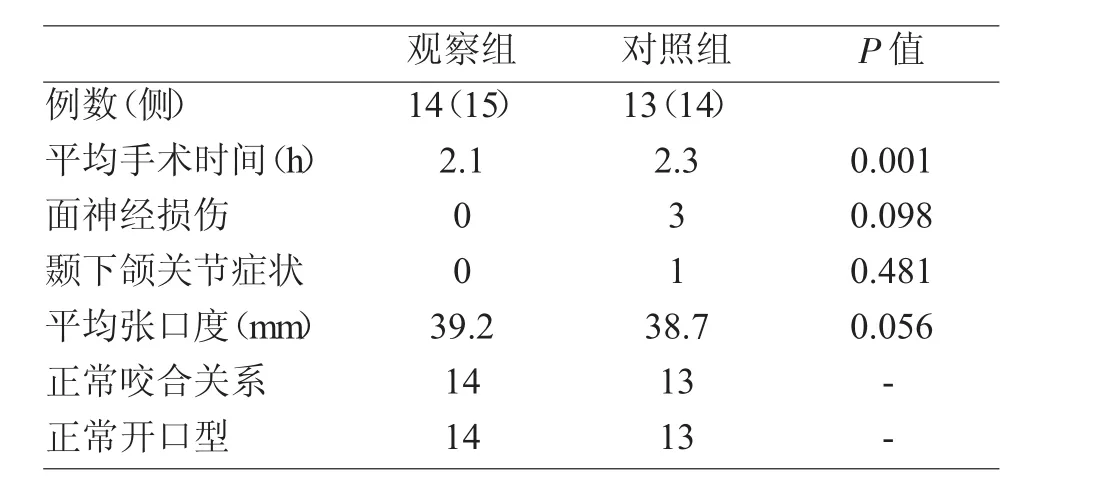
表2 两组患者平均手术时间及并发症比较
3 两组患者术后并发症
两组所有患者术后术区均无感染、出血、涎瘘、味觉出汗综合征(图7)和钛板断裂、钛钉脱落等并发症。影像学检查:两组患者骨折断端均复位良好,无明显移位,呈稳定愈合。
观察组患者均无面瘫和颞下颌关节不适症状。对照组有3例出现暂时性面神经受损症状,为面神经颞支及颧支损伤,表现为抬眉障碍、额纹变浅及上眼睑下垂,上下眼睑不能完全闭合,术后给予口服神经营养药及指导患者面神经分布区域局部按摩,3个月完全恢复正常,无1例出现永久性面瘫。1例患者术后3个月出现颞下颌关节症状及张口末闭口初伴有弹响,但无下颌偏斜及疼痛,且张口度及面型正常,告知患者注意事项如避免大张口,啃咬硬物等及定期进行理疗治疗,随后定期复诊,弹响症状渐改善。

图3 术前CT
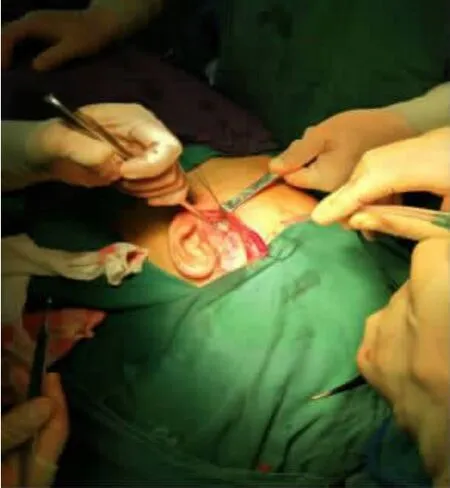
图4 耳屏前直线型切口
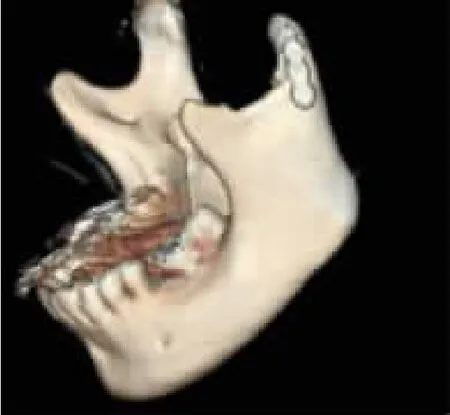
图5 术后CT
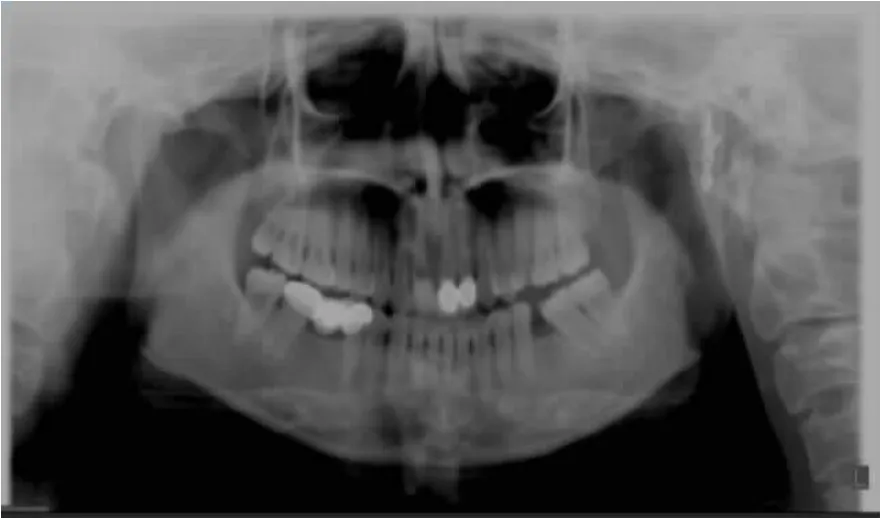
图6 术后全景片
讨论
髁突是颞下颌关节结构中较为薄弱的区域,由于低强度的髁突头与高强度的下颌升支结合,且髁突颈处变细并稍弯向腹侧,因此髁突成为下颌骨骨折好发部位,骨折发生后易影响患者的生理功能[15],比如可引起面型改变、张口受限、咬合关系紊乱、关节强直等后遗症,对患者的生活质量及心理造成严重影响。有关髁突骨折的治疗,长久以来都是口腔颌面外科创伤的领域中研究的难点和热点[16],主要原因是髁突以及其周边组织解剖手术时的独特性和复杂程度,给手术带来了很大的麻烦[17]。到目前,髁突骨折的治疗方法仍存争议,但越来越多的临床研究表明手术治疗较保守治疗术后并发症的发生率更低[15]。而且保守治疗并没有充分恢复咬合关系,下颌运动也不对称,其骨折断端愈合形式为错位愈合,是髁突骨质的改建和咀嚼肌适应性调整的结果,而不是髁突解剖位置的重建[18],后期易引起颞下颌关节紊乱病、关节粘连或强直等并发症。传统的髁突骨折手术入路方法,大多是对于髁突颈部高位或中位骨折采用耳屏前角形或拐杖型切口,角形切口入路需沿腮腺后缘包膜外的解剖入路,该人路方法术野小,对面神经的解剖是完全依靠手术者的临床经验盲目操作的,无明显的解剖标志可寻,术中限制了骨断端的充分暴露,使复位固定非常困难[19]。拐杖型切口入路其切口位于发迹内,面部不留瘢痕,较为隐蔽,但该切口创伤大,瘢痕长,对于突发患者瘢痕明显,部分患者还会暂时性出现面瘫,头皮感觉麻木,此外颞肌萎缩,颞部脂肪液化,头皮血肿等各种并发症也偶有发生。每种手术径路都有其应用范围及存在一些不足,那么是否存在某种手术入路可以解决绝大部分包括各种类型的髁突骨折,并能尽量少出现包括面神经损伤在内的多种术后并发症,获得更确切的临床治疗效果及更高的患者满意度[20]。本研究观察组患者采用耳屏前直线型切口穿腮腺入路治疗下颌骨中高位髁突骨折,其手术切口接近术区,暴露直观,手术时间少,术后瘢痕隐蔽美观,符合美学要求,患者也易于接受,且可以根据患者下颌骨其他骨折部位灵活向下延伸。术前术者应通过影像学检查了解髁突骨折的精确位置;髁突骨折的部位不同,穿腮腺的位置也不一样,一般为骨折线的体表直线投影处。这样能最直接的暴露骨折线,并且最为充分的利用面部皮肤切口。而且该手术切口入路可探查关节盘的移位情况以及下颌支残端与关节窝的关系,但也易损伤面神经和局部血管,手术中应注意保护面神经及重要血管[14]。穿腮腺入路虽然腮腺被打开,但只要严密缝合腮腺筋膜,并不会增加涎瘘风险[21];且术后拔除术区引流管后,可给予术区局部加压包扎,降低涎瘘风险。我们认为腮腺及周围脂肪组织可以对面神经的分支提供保护。相反的,如果面神经没有软组织的保护,则在手术中会增加牵拉的受损的风险[22]。
耳屏前直线型切口入路位于复杂的面神经分支上,很多人认为该切口入路会增加面神经损伤的概率。但在我们的研究中,没有明显的证据表面,该手术入路明显增加面神经损伤的几率相对于传统切口入路。减少面神经损伤主要在于对面神经分布扎实的解剖知识和精细的手术操作。面神经通常在髁突前面有五个重要的分支。因此我们手术当中可以利用这些神经分支的空间安全分离至髁突骨折区域。在打开腮腺之前,使用锐利的器械进行组织分离是安全的,但在分离腮腺的时候,应钝性分离腮腺组织。术中操作需牢记,面神经分布在腮腺浅叶及深叶之间。首要目标是要分离一个通向髁突骨折的“隧道”在面神经主要分支之间,通常是在颧支和颊支之间或颊支与下颌缘支之间。如果手术分离当中有重要面神经分支暴露,应该小心操作,无需将其从软组织中分离,可以减少对面神经损伤的风险。取而代之,应该保护面神经周围的软组织,改变组织分离路线,尽量远离面神经及周围组织[22]。
手术中对关节盘的复位至关重要术中必须要注重关节盘的复位及尽量减小创伤,可只剥离部分翼外肌下头在髁突游离端的附着,保护翼外肌上头在颞颌关节盘上的附着,将髁突断端进行解剖复位的同时,尽量进行翼外肌及关节盘的复位,使翼外肌与髁突、关节窝、关节盘、关节囊、关节韧带组成了一个动静平衡的统一复合体[23],更好地恢复术后解剖结构及运动功能,减少术后并发症。
另一个问题是该切口入路能否像传统切口入路利于骨断端达到稳定的骨愈合。术后的影像学复查示:骨折断端均复位良好,无明显移位,呈稳定愈合。2012年的第二届国际骨骼研究协会研讨会上,对于髁突骨折愈合达成的共识是,一块3D钛板或两块微型钛板可以使髁突颈部骨折断端获得更加稳定骨愈合[24]。Choi等人也发现两块微型钛板对于髁突颈部骨折的固定明显优于一块微型钛板[25]。
对于髁状突高、中位的骨折,耳屏前入路能充分暴露骨折断端,同时可以检查移位损伤的髁状突,并可行复位钛板内固定治疗[26]。采取手术复位固定的患者,不仅可以早期行张口训练,而且获得了良好的张口度改善、咬合关系恢复、口腔卫生的清洁及营养的汲取。坚固内固定的优点是固定稳定性可靠;坚固内固定治疗后很少发生术后骨折段的移位,恢复了髁突与下颌升支部的连续性,保持了整个下颌升支的高度;准确的解剖复位,也使得下颌骨重新回归正常位置及恢复正常的咬合关系,因此其咀嚼功能也得到很好的恢复,可早期进行开口训练,避免关节软骨的退行性变;易于进食,且能保持良好的口腔卫生,为骨愈合提供必要的营养支持[27]。手术对照组3例患者出现暂时性面神经受损症状,考虑为术中过度牵拉神经、及术后术区肿胀所致,术后给予口服神经营养药及理疗,3个月后完全恢复正常,无1例出现永久性面瘫。1例患者术后3个月出现颞下颌关节症状及张口末闭口初伴有弹响,但无下颌偏斜及疼痛,且张口度及面型正常,告知患者注意事项如避免大张口,啃咬硬物等及定期进行理疗治疗,随后定期复诊,弹响症状渐改善。
综上所述,经耳屏前直线型切口穿腮腺入路治疗下颌骨中高位髁突骨折的临床效果良好,手术安全可行,值得临床推广应用。但相对于传统拐杖型切口入路,耳屏前直线型切口穿腮腺入路由于手术切口小、视野有限,要求手术医生对于髁突骨折的位置、钛板固定的位置有准确的预判,从而才能准确的设计面部切口,否则会造成该入路无法准确完成髁突骨折断端的复位或固定。同时要求手术医生对于腮腺的解剖、面神经的解剖,都应相当熟悉并有一定的手术经验,对于初学者,仍需要谨慎使用。该手术切口入路适应证如下:下颌骨髁突中高位骨折,髁突骨块移位明显或骨断端移位大于30°~45°,髁突向下移位>5mm,下颌骨升支患侧较健侧短5mm以上,保守治疗不能恢复理想咬合关系等时考虑手术治疗。当然本研究病例数目较少,仍需深入研究。
