妊娠型和非妊娠型吉兰-巴雷综合征的对比研究
2019-07-09谷亚伟张利霞梁雪梅范宏光王利军
谷亚伟,张利霞,梁雪梅,范宏光,赵 岚,王利军
吉兰-巴雷综合征(Guillain-Bare syndrome,GBS)是一种获得性、自身免疫性疾病,也是导致成人致残或致死最常见的周围神经病[1],病因尚未充分阐明,妊娠是其诱因之一。妊娠型GBS因发病率低下,其临床特点、病情演变及母婴预后等均未见大样本临床报道,其临床治疗,如静脉注射免疫球蛋白(intravenous immunoglobulin,IVIg)的临床效果仅见于少量个案报道。本研究通过对75例GBS患者进行人群分类研究,旨在以非妊娠型GBS作为基础和参照,分析妊娠型GBS的临床特征,评价IVIg治疗的有效性和安全性,从而加强临床医师对妊娠型GBS的细节认识,以达到提供借鉴、指导临床的目的。
1 资料与方法
1.1 患者资料 连续性选取2010年8月-2017年8月南开大学附属第四中心医院收治的女性GBS患者作为研究对象。依据患者是否妊娠,分别定义为妊娠组和非妊娠组。入组标准:(1)青年女性;(2)入院前2 w内发病;(3)有明确的周围神经病的症状和体征;(4)神经电生理检查及脑脊液检测支持GBS诊断;(5)签署了IVIg治疗知情同意书并接受了IVIg治疗。排除标准:(1)模拟周围神经病的系统性疾病,如维生素B12缺乏、血卟啉病及妊娠贫血等;(2)既往曾患GBS;(3)观察指标不齐备;(4)随访缺失。
1.2 实验室检查与检测 选取患者正中神经、尺神经、胫神经和腓总神经进行神经传导速度、远端潜伏期及复合肌肉动作电位检查,选取正中神经和胫神经进行F波潜伏期和F波出现率检查。急性炎性脱髓鞘性多发神经根神经病(acute inflammatory demyelinating polyneuropathy,AIDP)和急性运动轴索性神经病(acute motor axonal neuropathy,AMAN)的神经电生理诊断标准参照2010版《中国吉兰-巴雷综合征诊治指南》[2]。行头部MRI检查除外脑卒中、脑肿瘤及多发硬化等颅脑病变。心脏超声除外先心病和妊娠合并心脏病;肝脏超声除外肝硬化等肝脏器质性病变。心电图检查除外病窦综合征和心房纤颤等心律失常。血常规检测了解有无机体感染、贫血或红细胞增多症,检测肝功能了解有无肝功能受损。
1.3 治疗方案及评价标准 入组患者在营养支持及神经营养等治疗的基础上,接受IVIg治疗,治疗方案为:(1)剂量采用 0.4 g/(Kg·d),连用5 d;(2)病情稳定后,进行神经功能康复锻炼;(3)记录患者的IVIg疗效及并发症。采用Hughes评分评价患者的日常生活能力并界定病情严重分级[3]。依据IVIg疗效进行临床效果分级。Hughes评分降低1分为治疗好转;降低2分~3分为基本治愈;降低4分或患者神经功能缺损症状消失为临床治愈,治疗2 w后患者Hughes评分未降低1分、临床症状无改善或病情恶化为治疗无效。

2 结 果
2.1 临床基线资料 共入组患者75例,妊娠组35例,非妊娠组40例。在发病1~2 d就诊者中,妊娠组较非妊娠组多见(P<0.05);5~6 d就诊者中,非妊娠组较妊娠组多见(P<0.05)。妊娠组病情轻型和中型的患者较非妊娠组多见(P<0.05)(见表1)。
2.2 实验室检查资料 妊娠组和非妊娠组脑脊液蛋白-细胞分离的出现率分别为77.1%(27/35)和80.0%(32/40),差异无统计学意义(Z=-0.299,P=0.765)。非妊娠组的运动神经传导速度较妊娠组减慢(P<0.05),远端潜伏期有所延长(P<0.05),正中神经的远端复合肌动作电位波幅也有所降低(P<0.05)(见表2)。
2.3 两组患者的临床特点 肢体无力均是两组患者临床症状的核心,可伴有感觉异常,如麻木、疼痛等,少数患者亦可出现颅神经损害。妊娠型GBS患者常伴有自主神经功能障碍,且多数集中在AIDP中(见表3)。
2.4 IVIg疗效 IVIg治疗妊娠型GBS的有效率为91.4%(32/35),非妊娠组的有效率为90.0%(36/40),差异无统计学意义(Z=-0.211,P=0.833)。妊娠组的治疗好转时间较非妊娠组短暂(P<0.05),两组的基本治愈时间和临床治愈时间相仿(P>0.05)。妊娠组和非妊娠组均有机械通气(3∶3,Z=-0.169,P=0.865)和死亡患者(1∶1,Z=-0.095,P=0.924)。
2.5 IVIg并发症 并发症共计9种,最常见的是颜面潮红、一过性发热、恶心和瘙痒,其余如头痛等为偶见(见表4)。
2.6 母婴的住院管理 1例孕36 w患者,因胎盘早剥行急诊剖腹产,新生儿阿氏评分8分。1例孕12 w患者先行流产治疗,后接受IVIg治疗,基本治愈出院。1例孕26 w患者,先行引产并基本治愈出院。
2.7 生存患者随访 30例妊娠患者随访,足月分娩26例,顺产24例,剖腹产2例。31位婴幼儿随访1 y,无失聪、失明、脑积水及先心病的发生。

表1 妊娠组和非妊娠组GBS临床资料汇总表
妊娠组与非妊娠组比较*P<0.05,﹟P<0.01
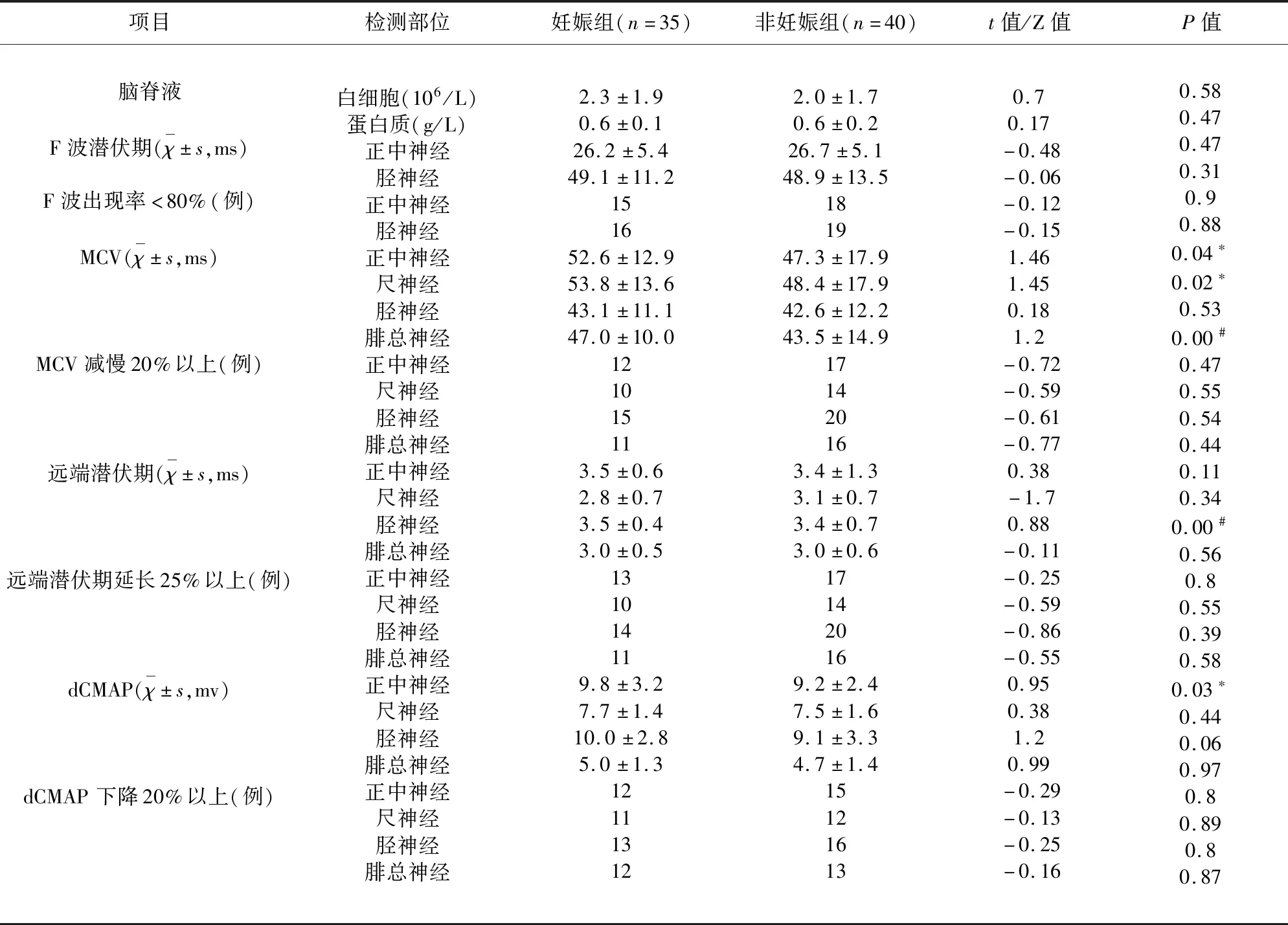
表2 妊娠组和非妊娠组脑脊液及神经电生理检测资料
注:MCV:运动神经传导速度;dCMAP:远端复合肌动作电位波幅 ;妊娠组与非妊娠组比较*P<0.05,﹟P<0.01

表3 妊娠组和非妊娠组GBS首发症状汇总表
妊娠组与非妊娠组比较*P<0.05,﹟P<0.01

表4 妊娠组和非妊娠组IVIg治疗并发症的比较
3 讨 论
GBS的确切病因及病理生理机制目前尚未明确。妊娠引发母体细胞免疫和体液免疫调节功能失衡[4]等,可能导致妊娠女性成为GBS的受累人群。GBS最常见的亚型是AIDP和AMAN。妊娠合并不同亚型GBS的临床比例未见报道。本研究中,妊娠组AIDP和AMAN的比例接近1∶1,且妊娠组和非妊娠组的基本治愈时间和完全治愈时间无差异,提示GBS的亚型分类不是导致妊娠型GBS预后的决定性因素,同时提示同年龄组妊娠型GBS和非妊娠型GBS的临床总体进程无明显差异。
不同孕龄的患者可伴有不同的妊娠生理表现,当同GBS的症状叠加时,较易引发首诊误诊。为提升首诊确诊率,有必要以非妊娠型GBS为对照和参考,寻找出妊娠型GBS特有或多见的症状或体征,以指导临床。本研究显示,妊娠型GBS的首发症状中,肢体无力、感觉障碍及颅神经损害同非妊娠组相似,但自主神经损害较非妊娠组突出,妊娠早期以肢体水肿为主,妊娠中期和妊娠晚期则以心律失常多见,临床可分别误诊为妊娠呕吐和妊娠合并心脏病。鉴别点是单纯的妊娠合并心脏病和妊娠肿胀无客观的进行性肢体无力,而妊娠型GBS的心悸和肢体肿胀仅为肢体无力等核心体征的伴随症状。
除提升首诊确诊率外,正确、规范的治疗则是成功救治妊娠型GBS的基石。尽早给予免疫治疗,可缩短GBS的自然病程、降低致残率和病死率[5]。基于此,多数文献也推荐IVIg或血浆置换可作为妊娠型GBS的一线治疗方案[6]。两者的疗效相仿,IVIg因操作简单且易于管理,目前已经成为治疗GBS的首选。本研究显示,IVIg治疗妊娠型GBS和非妊娠型GBS的有效率分别为91.4%和90.0%;病死率分别为2.9%和2.5%,两组对比差异无统计学意义,提示IVIg作为一种外源性球蛋白,并没有额外增加妊娠患者医源性死亡的几率。
母婴同时平安是救治妊娠型GBS的最高目标,这就要求临床医师要将IVIg的天然属性,即外源性球蛋白进入母体后不良反应降到最低,并努力提升IVIg的可耐受性和安全性。文献报道,IVIg并发症的发生率为36%~42%[7],从严重程度上划分,可分为轻度并发症和重度并发症[8]。轻度并发症有发热及面部潮红等,重度并发症为过敏性休克及急性肾功能衰竭等。本研究中75位患者无1例恶性并发症发生,有15位患者出现了轻度并发症,总发生率为20.0%,妊娠组和非妊娠组并发症发生率分别为22.9%和17.5%,对比无统计学差异且均低于文献平均值,提示IVIg治疗妊娠型GBS总体上是安全的。
GBS不可回避且需正确面对的是患者死亡,而妊娠型GBS则为母婴双死亡,这也是救治妊娠型GBS的落脚点。GBS的死亡原因主要分为3种,一种为GBS先天性原因[9],如周围性呼吸衰竭和恶性心律失常;另一种为重型GBS伴随的并发症,如肺部感染和下肢静脉血栓引发的肺栓塞;最后一种为IVIg治疗相关的并发症[10],如急性肺水肿、急性血栓事件(心肌梗死或脑梗死)、急性肾功能衰竭和严重的电解质紊乱。本研究显示,两组患者总病死率为2.7%(2/75),除患方坚持流产或引产外,31例妊娠患者无1例胎死腹中,4例早产胎儿均无死亡,也进一步提示IVIg用于治疗妊娠型GBS总体上是安全的。
