前交叉韧带重建联合前外侧韧带重建术治疗高度轴移的前交叉韧带损伤的疗效观察
2019-07-05史长安张文生刘世平高延伟刘亚波
王 涛, 史长安, 张文生, 刘世平, 庞 军, 高延伟, 刘亚波
(陕西省延安市人民医院 骨关节运动损伤科, 陕西 延安, 716000)
前交叉韧带是膝关节重要的前向稳定结构,损伤后会引发明显的膝关节不稳定,严重影响膝关节功能,诊治不及时,易引起关节软骨以及半月板等重要结构损伤,最终影响患者生活质量[1]。韧带重建是恢复前交叉韧带损伤患者关节功能的有效手段,在过去几十年中,膝关节前交叉韧带重建术取得了较大进展,已从非解剖向解剖方向重建,数据报告[2]显示其成功率高达85%。早期采用的传统单束重建后对旋转控制存在诸多不足,而改良双束重建虽减少了旋转的不稳定性,但尚缺乏较强的临床及生物力学证据[3]。目前,前交叉韧带重建术及前外侧韧带重建术被逐渐应用于前交叉韧带损伤患者治疗中,但有研究[4]指出关节内前交叉或前外侧韧带重建较难彻底恢复膝关节稳定性,尤其是旋转稳定性。本研究探讨了前交叉韧带重建联合前外侧韧带重建术治疗高度轴移的前交叉韧带损伤的疗效,现报告如下。
1 资料与方法
1.1 一般资料
选取2015年10月—2018年1月本院收治的78例前交叉韧带损伤患者为研究对象,纳入标准: ① 经X线片或CT扫描检查确诊为前交叉韧带损伤; ② 年龄>18岁; ③ 有相关手术治疗适应证; ④ 麻醉状态下查体轴移实验为或; ⑤ 符合赫尔辛基宣言,患者签署知情同意书。排除标准: ① 伴有同侧长骨损伤; ② 既往有同侧膝关节手术治疗史; ③ 妊娠期和哺乳期女性; ④ 软骨Outer-bridge分级为3~4级; ⑤ 合并膝关节周围骨折以及前、后交叉韧带损伤者; ⑥ 文盲,无法自主完成相关量表调查者。采用随机数字表法将患者分为对照组和联合组,各39例。对照组中,男19例,女20例,年龄19~58岁,平均(36.25±3.21)岁,左侧膝损伤18例、右侧膝损伤21例,损伤原因为运动损伤29例、交通事故伤10例; 联合组中,男20例、女19例,年龄20~60岁,平均(35.98±3.18)岁,左侧膝损伤19例、右侧膝损伤20例,损伤原因为运动损伤30例、交通事故伤9例。2组上述基线资料相较无显著差异(P>0.05), 具有可比性。
1.2 方法
1.2.1 对照组: 采用前交叉韧带重建术治疗,麻醉成功后,在关节镜辅助下运用高位等长点单束重建技术,选取患者四股自体腘绳肌腱作为移植物,悬吊固定股骨侧,采用可吸收带鞘挤压螺钉对胫骨侧进行固定。
1.2.2 联合组: 采用前交叉韧带重建联合前外侧韧带重建术治疗,先行前交叉韧带重建术将患者股骨侧固定,前交叉韧带重建术同对照组,另行前外侧韧带重建术,麻醉成功后,沿患者股骨外上髁至胫骨外侧的结节与腓骨头间中点处行一弧形切口,依次切开皮肤及皮下组织,使髂胫束完整显露,在髂胫束后缘切一约1.5 cm宽度的移植物,保留远端胫骨外侧结节的止点,向近端分离约10 cm同时切断,移植物游离缘,采用缝线编织约2.0 cm长度,使外侧副韧带股骨止点显露,将其后方作为前外侧韧带股骨止点,前外侧韧带胫骨止点为远端胫骨外侧结节与腓骨头间的中点; 在两侧止点各打入1枚2.0 mm克氏针,缝线缠绕,使膝关节屈伸,确保其等长性良好后,将移植物穿过门型钉,在定位好的胫骨止点处将门型钉打入胫骨,股骨止点处制备骨隧道(直径为6 mm), 同时将髂胫束移植物编织末端引入隧道,拉紧后采用挤压钉固定,术后即刻对患者膝关节轴移试验进行测试并对结果进行记录。术后均给予补液、止痛、预防感染等常规处理。
1.3 观察指标
① 稳定性评估: 术前、术后3个月,2组患者均行Lachman试验和中立位前抽屉试验,参照患者胫骨平台在股骨髁上向前移动距离进行分类,未移动记为阴性,移动0~<6 mm记为Ⅰ度,移动6~10 mm记为Ⅱ度,移动>10 mm记为Ⅲ度。② 膝关节活动度和肌力恢复情况: 对2组患者术前和术后3个月膝关节活动度(屈曲及伸膝受限角度)进行记录,皮尺测量2组患者患侧髌骨上10 cm处大腿周径以计算萎缩指数(健侧与患侧大腿周径差值除以健侧大腿周径),萎缩指数越大表明患者肌力越差。③ 膝关节功能评估: 采用Lysholm评分量表评估患者膝关节功能恢复情况,量表包含跛行、支持、绞锁、不稳定、肿胀、上楼、下蹲等条目,满分100分,评分越高表明患者膝关节功能恢复越好,2组分别于术前及术后1、3、5个月进行评分。④ 统计并比较2组患者并发症发生情况。
1.4 统计学处理
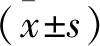
2 结 果
2.1 2组稳定性比较
术前, 2组稳定性分级相较无显著差异(P>0.05); 术后,联合组稳定性评估结果显著优于对照组(P<0.05)。见表1。
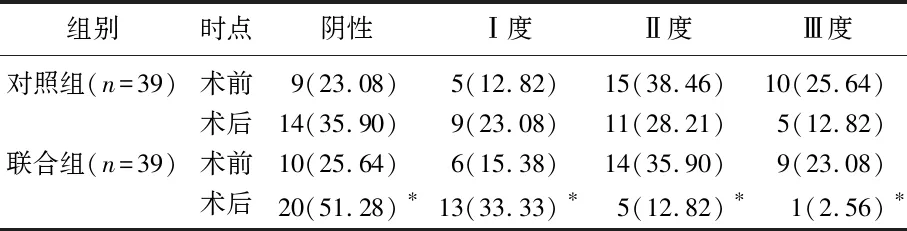
表1 2组稳定性评估结果比较[n(%)]
与对照组比较, *P<0.05。
2.2 2组膝关节活动度和肌力恢复情况
术前, 2组屈曲受限角度、伸膝受限角度、萎缩指数相较无显著差异(P>0.05); 术后, 2组屈曲受限角度、伸膝受限角度、萎缩指数较术前显著降低,且联合组显著低于对照组(P<0.05)。见表2。
2.3 2组Lysholm评分变化
术前, 2组Lysholm评分相较无显著差异(P>0.05), 术后1、3、5个月,联合组Lysholm评分显著高于对照组(P<0.05), 见表3。
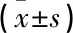
表2 2组膝关节活动度和肌力恢复情况
与术前比较, *P<0.05; 与对照组比较, #P<0.05。
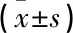
表3 2组患者Lysholm评分变化 分
与对照组比较, *P<0.05。
2.4 2组并发症发生情况比较
术后,联合组的并发症总发生率与对照组相较差异无统计学意义(P>0.05), 见表4。

表4 2组并发症发生率比较[n(%)]
3 讨 论
近年来,随着临床对交叉韧带损伤研究的不断深入,越来越多学者开始关注交叉韧带损伤后膝关节功能稳定性的恢复,现代医学研究[5]指出交叉韧带损伤常合并膝关节前外侧韧带损伤,导致膝关节前后向不稳定以及严重旋转不稳定。国外有研究[6]指出,膝关节残留轴移不稳定,不仅会限制患者功能,且可引发继发性半月板及软骨损伤,严重者导致重建失效。随着临床研究的不断深入,对前交叉韧带损伤不再局限于膝关节前后向不稳定,而更多地考虑到膝关节旋转不稳定,研究指出轴移试验阳性是术后膝关节旋转稳定性恢复不佳的主要表现,数据报告[7]显示交叉韧带损伤患者轴移阳性率高达25%, 患者表现为膝关节功能障碍、软骨损伤、前交叉韧带移植物失效等。有研究[8]表明,对高度轴移前交叉韧带损伤患者实施交叉韧带重建术是改善患者轴移不稳定性的关键,但目前对高度轴移前交叉韧带损伤患者的重建方式尚缺乏统一定论。
早期文献指出,前外侧韧带重建将有助于控制患者轴移活动,有效恢复患者膝关节旋转不稳定,而国外有研究[9]表明前交叉韧带重建联合前外侧韧带重建治疗前外侧韧带损伤患者,可有效提高患者膝关节前后向稳定性,另有学者[10]指出,前外侧韧带是一种复合结构,主张运用关节囊前外侧韧带替代加强法,同时与前交叉韧带重建技术相结合,从而有效纠正旋转的稳定性。本研究在既往文献基础上展开对照性研究,结果显示,术后联合组稳定性评估结果显著优于对照组,联合组术后屈曲受限角度、伸膝受限角度、萎缩指数显著低于对照组,术后1、3、5个月联合组Lysholm评分显著高于对照组,术后2组并发症总发生率无显著差异,初步证实了前交叉韧带重建联合前外侧韧带重建术治疗高度轴移的前交叉韧带损伤的疗效明确,不仅可有效改善患者膝关节稳定性、膝关节活动度,还可促进其肌力恢复,手术安全性好,这与既往研究[11]观点相符。本研究中,联合组采用联合手术方案,对患者实施前交叉韧带重建联合前外侧韧带重建术治疗,优点为可在胫骨侧对肌腱止点进行保留,并且无需额外再对固定位置进行制作,减少了内固定材料的使用,可更有效地控制膝关节在屈曲30°位时的旋转稳定性[12]。研究[13]表明,前交叉韧带联合前外侧韧带重建技术,可有效地使更多患者在术后表现为轴移试验阴性,提示联合手术方案可提高患者膝关节稳定性,不仅减少了内固定材料的使用,还有效促进了患者膝关节活动度和肌力的恢复。本次研究中,患者手术均由同一主刀医师完成,术中巧妙运用门型钉转位从而改变移植物胫骨侧的止点,减轻相应位置的骨质破坏,为前交叉韧带的解剖重建提供了便利[14]。
综上所述,前交叉韧带重建联合前外侧韧带重建术可作为高度轴移的前交叉韧带损伤患者的一种安全有效的治疗方案,在改善患者关节稳定性、膝关节活动度、肌力恢复情况等方面有积极作用。
