脑出血患者术后死亡的预测指标
2019-06-30蔡雪敏汪海芹张爽李超梁
蔡雪敏 汪海芹 张爽 李超梁


[摘要]目的探讨脑脊液和血浆NT-proBNP水平以及脑电双频指数(BIS)对脑出血患者术后死亡的评估价值。方法选取2017年7月- 2018年6月于江门市中心医院行急诊颅脑手术后转入重症监护室的脑出血患者64例,监测术后早期的NT-proBNP水平(脑脊液及血浆)和BIS数值。结果早期的NT-proBNP水平和BIS数值,是脑出血患者术后的危险因素。脑水肿高峰期,脑脊液与血浆NT-proBNP水平呈正相关(P<0.01),二者与BIS数值无相关性(P>0.05),同时二者对脑出血患者术后死亡的预测具有价值(P<0.01),其中脑脊液NT-proBNP的准确性更高(ROC曲线下面积为0.800)。结论早期NT-proBNP水平和BIS数值是脑出血患者术后有效的死亡预测指标,且脑脊液NT-proBNP水平更准确评估脑出血患者的预后。[关键词]脑出血;脑钠肽;N端脑钠肽前体;脑电双频指数[中图分类号] R743.34
[文献标识码]A
[文章编号]2095-0616( 2019) 01-253-04
脑出血( cerebral hemorrhage)是神经科的常见病,目前脑出血重症患者的病情及预后评估主要通过格拉斯哥昏迷量表( GCS)评分、颅内压(ICP)監测、头颅CT等相关指标。近年脑出血患者的血浆N端脑钠肽前体( N-terminal probrain natriuretic peptide,NT-proBNP)水平收到了越来越多的关注[1],然而脑脊液NT-proBNP的国内外研究甚少。本项目前瞻性研究2017年7月- 2018年6月64例脑出血患者,开辟NT-proBNP检测的新途径,主要探讨脑脊液NT-proBNP的水平及临床意义。同时,监测脑电双频指数( Bispectral index.BIS),用于评估患者的意识状态、神经功能损失程度,动态、持续监测、数字化表达患者意识水平。
1 资料与方法
1.1 一般资料
选取2017年7月- 2018年6月于江门市中心医院行急诊颅脑手术后转入重症监护室的脑出血患者,术中均留置脑室引流管,脱水使用20%甘露醇注射液250mL q8h,避免使用镇静药物。其中男40例,女24例,年龄20 - 70岁,平均( 51.75±17.55)岁。排除标准:急慢性心功能不全、冠心病、肥厚性心肌病、阵发性心房颤动、慢性阻塞性肺气肿、肝肾功能不全、甲状腺功能障碍等。
1.2 方法
(1)标本采集:术后第1、3、5天清晨,患者静息状态下,从脑室引流管抽取脑脊液3mL,同时抽取外周静脉血3mL,分别加入EDTA抗凝的试管中送检。(2) NT-proBNP的测定:采用电化学发光法,用Cobas e411全自动化学发光免疫测定分析仪检测NT-proBNP的浓度,试剂由德国罗氏诊断有限公司生产。正常参考值:1 - 125pg/mL,检测范围5 - 35000pg/mL,分析灵敏度5pg/mL。(3)BIS数值的监测:使用飞利浦心电监护仪( IntelliVue MP30) BIS模块采集数据。值为100代表清醒状态,0代表完全无脑电活动状态(大脑皮层抑制)。
1.3 观察指标
术后第1、3、5天,同一患者的脑脊液和血浆NT-proBNP的水平,以及采集血液标本时的BIS数值,追踪该患者的30d内死亡率和生存率。
1.4 统计学方法
采用SPSS21.0统计软件进行数据分析,所有计量资料以(x±s)表示。多因素分析采用Logistic回归分析,相关分析采用Pearson检验,根据受试者工作特征曲线( ROC)下面积评估不同指标预测脑出血患者术后死亡或生存的价值。P<0.05为差异有统计学意义。
2 结果
2.1 脑出血患者术后NT-proBNP水平和BIS数值
同一时间点的血浆NT-proBNP和脑脊液NT-proBNP水平呈显著正相关(P<0.01)。而术后第3天,BIS数值与脑脊液NT-proBNP水平呈负相关(P<0.05),但术后第1、5天,BIS数值与脑脊液NT-proBNP水平无相关性(P>0.05),见表1。
2.2 脑出血患者术后死亡的危险因素
采用多因素Logistic回归分析,以术后30d内发生死亡事件为因变量,自变量包括术后第3天的NT-proBNP水平和BIS数值,结果提示术后第3天的NT-proBNP水平和BIS数值是预测脑出血患者术后30d内发生死亡事件的重要指标,见表2。
2.3 脑出血患者脑水肿高峰期的NT-proBNP水平
血浆组NT-proBNP水平远高于脑脊液组,与血浆NT-proBNP的ROC曲线下面积比较,脑脊液NT-proBNP水平预测患者30d内发生死亡的准确性较高(AUC为0.800,P<0.01),见表3和图1。
2.4 脑出血患者脑水肿高峰期的BIS数值
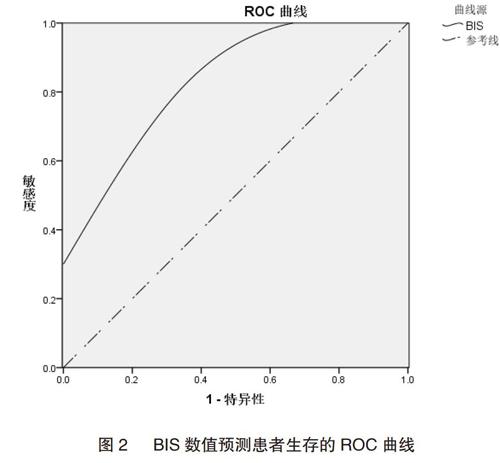
BIS的ROC曲线下面积为0.867(P<0.01),说明BIS数值是判断脑出血患者术后预后的重要指标,见图2。3 讨论
脑出血是世界上最常见的疾病之一,发病率和死亡率高。通常采取的急诊外科干预方法包括:开颅血肿清除术、钻孔引流术等,危重患者术后需要重症监护。对比GCS、ICP和CT等传统方法,是否存在特异性和敏感性更高的预测指标呢?随着神经重症医学的发展,近年文献报道脑出血患者的血NT-proBNP水平和BIS数值可反映脑部变化,预测病情发展。
B型尿钠肽又称脑钠肽( brain natriureticpeptide,BNP),是由心肌细胞合成的具有生物学活性的天然激素,主要在心室表达,同时也存在于脑组织中。国外有学者应用放射受体分析证明,在大脑内具有特异性的BNP受体存在,多数密集于脑室周围和嗅球部位,通过于BNP结合,进而增加胞浆内cGMP含量而发挥排尿钠、利尿及扩张血管等生物效应[2]。多个学者发现BNP与脑部病变患者的病情发展密切相关[3]。Shibazaki K等[4]证实了血浆BNP在脑出血急性期升高。Goya等[5]通过前瞻、对照研究271例脑出血患者,发现入院时BNP水平高者与1个月内死亡率相关。
BNP基因的表達产物BNP前体(proBNP)经过水解形成BNP和N端proBNP( NT-proBNP),两者具有高度的相关性。与BNP相比,NT-proBNP的半衰期长,影响因素少,检测稳定,已逐渐取代BNP,成为了评价心功能的重要生物标志物[6]。
随着研究的深入发展,NT-proBNP在神经科相关疾病中也具有重要临床意义。外国文献报道NT-proBNP在脑出血疾病的病理生理作用,可能是急性脑出血患者全身神经内分泌系统被激活,刺激了心源性NTproBNP的分泌,并释放入血,从而引起患者血浆NT-proBNP水平的升高。而且,急性脑出血患者由于颅内压急剧升高,引起脑组织缺血缺氧和继发性水肿,使得患者的血浆NT-proBNP水平出现应激性增加,而这种应激性增加则主要是为了代偿性扩张脑血管,增加脑血流量,以减轻脑水肿,保护脑组织[7-8]。
外国学者以轻、中度颅脑外伤患者为研究对象,探讨MRI弥散成像检测缺血性和出血性病变大小及其与血浆NT-proBNP水平的关系,发现了患者的脑实质病变范围越大,则血浆NT-proBNP越高[9]。而急性脑卒中患者的NT-proBNP也存在改变,血浆的NT-proBNP和超敏C反应蛋白(hsCRP)水平越高,则病情越严重[10]。国内研究也发现,脑出血患者的血浆NT-proBNP水平明显增高对判断脑出血患者的预后恢复具有十分重要的意义,可作为临床脑出血诊断和治疗的重要参考指标[11]。Yang Q等[1]学者结合脑梗塞面积或脑出血量、国家健康卒中量表( NIHSS)评分和CCS评分,研究急性脑中风患者血清NT-proBNP的水平变化,发现血清NT-proBNP的水平可被用作血清生物指标来评估患者的严重程度和预后。Li F等[12]发现NT-proBNP水平是评估脑出血患者预后的生物指标,尤其是发病第4天的NT-proBNP水平,是脑出血患者预后和6个月死亡率的有效预测因子,这将有助于指导脑出血初始治疗决策。
本实验采取前瞻性研究,结果显示脑脊液中确实存在NT-proBNP,浓度水平较血浆中的含量低,且两者呈正相关。Logistic回归分析提示术后第3天的NT-proBNP水平是脑出血患者术后死亡的危险因素。血浆NT-proBNP的ROC曲线反映其可预测脑出血患者的预后,这与相关文献结果一致。而且通过观察脑水肿高峰期的ROC曲线下面积,发现与血浆NT-proBNP相比,脑脊液NT-proBNP是更有力、更有效的预测因子。说明了脑脊液NT-proBNP比血浆NT-proBNP能更准确反映脑组织的情况,它的升高,可提示脑细胞的损伤增多,脑水肿的加重,有助于及时、早期发现患者病情变化。
脑电双频指数( BIS)是一种简单、无创、连续的脑电图监测仪,将脑电图的功率和频率经双频分析得出的一个数值,是临床上用于评估患者意识水平常用指标。BIS监护仪最初是作为在全身麻醉期间测量患者意识的一种方式而引入的。通过临床实践,BIS的价值得到肯定并广泛应用于手术室和重症监护室[13]。BIS可以用作神经系统结局的预测因子,能更早识别神经系统预后不良的患者,以便调整临床治疗方案[14]。Nebout等发现BIS数值和临床患者大脑低灌注的程度相关。对不同病因导致的急性脑损伤的患者进行BIS监测,也发现BIS< 60可以作为预后不良的指标[15]。
实验中通过Logistic回归分析可得,脑出血患者的BIS数值在术后呈增加的趋势,是患者死亡的危险因素之一,而脑水肿高峰期的BIS数值是预测术后患者于30d生存率的重要指标。
然而,本研究存在一定的局限性,由于脑室引流管的放置时间限制,无法监测脑水肿消退后的各项指标,还有缺少正常对照组、脑出血类型及出血量的分析、病例数偏少等多方面的不足,有待下一步的改进和探索。
综上所述,脑出血患者的NT-proBNP水平及BIS数值对判断脑出血患者的预后恢复存在一定的意义,可能作为脑出血临床治疗的重要参考指标和术后死亡的预测标志。
[参考文献]
[1] Yang Q,Li C,Wang L,et al.Clinical significance ofserum NT-proBNP in patients with acute cerebral stroke[J].Panminerva Medica, 2018, 60(4):145-150.
[2] Guo S,Barringer F,Zois N E,et al_Natriuretic peptidesand cerebral hemodynamics[J]. Regulatory Peptides,2014. 192-193:15-23.
[3] Okazaki T,Yamamoto Y,Yoda K,et al.The ratioof d-dimer to brain natriuretic peptide may help todifferentiate between cerebral infarction with and withoutacute aortic dissection[J]. Journal of the NeurologicalSciences, 2014, 340( 1-2):133-138.
[4] Shibazaki K,Kimura K,Sakai K,et al-Plasma brainnatriuretic peptide is elevated in the acute phaseof intracerebral hemorrhage[J]. Journal of ClinicalNeuroscience Official Journal of the Neurosurgical Societyof Australasia, 2014, 21(2):221-224.
[5] Goya Y,Shibazaki K,Sakai K,et al.Brain natriureticpeptide upon admission as a biological marker of short-term mortality after intracerebral hemorrhage[J]. EuropeanNeurology, 2014, 71 ( 4 ) : 203-7.
[6] Roberts E, Ludman AJ, Dworzynski K, et al. Thediagnostic accuracy of the natriuretic peptides in heartfailure: systematic review and diagnostic meta-analysis inthe acute care setting[J]. Bmj , 2015, 350 ( 22 ) : h910.
[7] Riachy M, Sfeir F, Sleilaty G, et al. Prediction of thesurvival and functional ability of severe stroke patients afterICU therapeutic intervention[J]. Bmc Neurology, 2008, 8
[8] James ML, Blessing R, Phillipsbute BG , et al. SIOOB andbrain natriuretic peptide predict functional neurologicaloutcome after intracerebral haemorrhage[J]. Biomarkers ,2009 , 14 ( 6 ) : 388-394.
[9] Akgun B, Erol F S, Yildirim H, et al. The correlation ofserum NT-proBNP levels of hemorrhagic and ischemiclesions detected with diffusion MRI in head traumas[J].Turkish Neurosurgery , 2013 , 23 ( 3 ) : 336-343.
[10] Bunevicius A, Kazlauskas H, Raskauskiene N, et al.Role of N-terminal pro-B-type natriuretic peptide,high-sensitivity C-reactive protein, and inteleukin-6in predicting a poor outcome after a stroke[J].Neuroimmunomodulation , 2015 , 22 ( 6 ) : 365-72.
[11]楊会等.血浆端钠肽前体浓度变化与脑出血患者预后的相关分析 [J].中国实用神经疾病杂志, 2014, 17( 8 ) : 42-44.
[12] Li F, Chen QX, Xiang SG, et al. The role of N-terminalpro-brain natriuretic peptide in evaluating the prognosisof patients with intracerebral hemorrhage[J]. Journal ofNeurology , 2017 , 264 ( 10 ) : 1-7.
[13] Mahadewa T, Senapathi T, Wiryana M, et al. ExtendedGlasgow Outcome Scale correlates with bispectralindex in traumatic brain injury patients who underwentcraniotomy[J]. Open Access Emergency Medicine, 2018, Volume 10 : 71-74.
[14] Wang AY, Huang CH, Chang WT, et al. Bispectralindex monitoring in subarachnoid hemorrhage-associatedout-of hospital cardiac arrest[J]. American Journal ofEmergency Medicine, 2016, 34 ( 5 ) : 934.el-934.e3.
[15] Dawes AJ, Sacks GD, Cryer HG, et al. Intracranialpressure monitoring and inpatient mortality in severetraumatic brain injury : A propensity score-matchedanalysis[J]. J Trauma Acute Care Surg, 2015, 78 ( 3 ):492-501.
