瘢痕子宫阴道分娩的影响因素分析
2019-06-29张莹
张 莹
安徽省淮南市第一人民医院( 232007)
随着我国二胎政策的全面放开,瘢痕子宫再次妊娠的女性逐年增多。由于子宫瘢痕部位的厚度和局部的机械性应力改变,增加了子宫破裂的风险,影响孕产妇及新生儿的结局。为了指导瘢痕子宫孕妇的围产期管理,改善临床结局,本研究回顾性分析剖宫产术后再次妊娠产妇160例临床资料,探讨瘢痕子宫阴道试产的影响因素, 报告如下。
1 对象与方法
1.1 对象及分组
选取2016年1月—2017年12月本院收治的剖宫产术后再次妊娠产妇160例进行回顾性分析。纳入标准:①无妊娠并发症,有1次剖宫产史;②孕周≥34周,符合《妇产科学》中的试产条件;③产妇及家属知情同意并签署同意书。排除标准:①术中同时行子宫肌瘤剔除术、卵巢囊肿剔除术等者;②合并有妊娠高血压、妊娠糖尿病等并发症。将研究对象分为试产成功组(最终经阴道分娩)和试产失败组(最终转为剖宫产)。
1.2 观察指标
1.2.1产妇年龄、孕周、孕次、产次、产前BMI、距上次剖宫产时间、瘢痕厚度、分娩后24h阴道出血量、产褥感染。
1.2.2新生儿体质量指数(BMI)、出生后5minApgar评分(8~10分为正常,4~7分为轻度窒息,0~3分为重度窒息)。
1.3 统计学处理
采用SPSS19.0软件进行统计分析,计量资料比较使用独立样本t检验;计数资料比较使用χ2检验;多因素分析采用logistic回归分析;以P<0.05表示差异有统计学意义。
2 结果
2.1 一般资料比较
试产成功组共122例,试产失败组共38例,成功率为76.3%。两组产妇在年龄、孕周、孕次、产次、前次剖宫产是否阴道试产方面比较无差异(P>0.05);试产成功组的瘢痕厚度和距上次剖宫产时间大于和长于试产失败组,产前BMI小于试产失败组(P<0.05);见表1。
2.2 围产指标比较
试产成功组产后24h内出血量少于试产失败组(P<0.05);两组产褥感染比较无差异(P>0.05);见表1。
2.3 新生儿指标比较
两组新生儿体重和出生后5min Apgar评分比较无差异(P>0.05),见表1。
2.4 多因素分析
将上述有统计学意义的BMI(>30kg/m2为1,≤30kg/m2为0),距上次剖宫产时间(≤2年为1,>2年为0),瘢痕厚度(<3.50mm为1,≥3.50mm为0)作为自变量,是否阴道分娩作为因变量进行logistic回归分析。结果显示,产前BMI(>30kg/m2)和距上次剖宫产时间(≤2年)是瘢痕子宫阴道分娩的影响因素(OR=3.37,P<0.05和OR=2.51,P<0.05)。见表2。

表1 两组一般资料比较
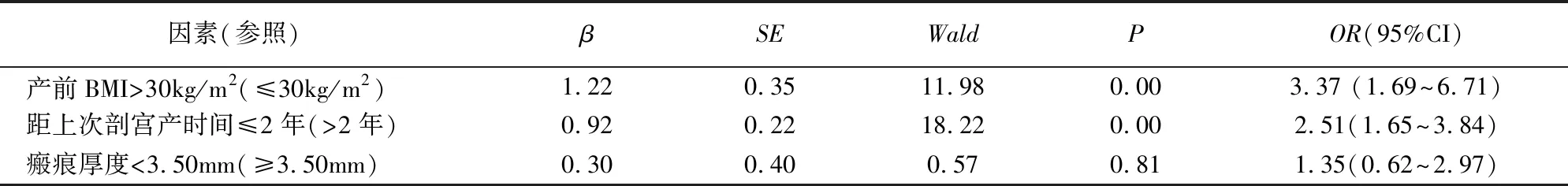
表2 剖宫产后再次妊娠阴道分娩影响因素的logistic回归分析
3 讨论
瘢痕子宫导致孕产妇发生不良妊娠结局的因素包括[3-5]:①瘢痕子宫局部切口愈合问题和机械承受能力的改变增加了子宫破裂、切口撕裂、术后切口感染等预后不良的风险;②瘢痕子宫导致的子宫破裂和出血影响胎儿宫内的耐受能力,增加了胎儿宫内窘迫或者新生儿窒息的风险。对于剖宫产术后阴道试产的相关因素分析有助于减少不良结局的发生,提高母婴围产期的安全性。
文献报道:距离前次剖宫产时间较短能够影响切口部位瘢痕的愈合程度,改变肌纤维的数量及应力,导致子宫下段在阴道试产过程中撕裂风险的增加[5];孕周越大,胎儿体重越大,其对于子宫前壁的压迫或扩张作用增加子宫前壁平滑肌组织的水肿程度,导致子宫破裂风险增加[6-7];瘢痕越厚,局部平滑肌数量或者机械性应力能力越高,其下段扩增过程中对于宫缩的耐受能力越强,子宫破裂的风险越低[8]。
本研究并未发现两组产妇在孕周或孕产次等方面的差异,提示孕周大小可能并不是影响瘢痕子宫阴道试产成功的主要因素,孕周对于子宫破裂等风险的影响可能主要在于其对于胎儿体重的影响,而与孕周本身无直接性的关联。孕产次的不同与阴道试产无关联,但并不排除前次阴道试产病史等对于阴道试产成功率的影响,多数研究已经证实了前次阴道试产病史对于此次瘢痕子宫试产成功率的影响,本次研究并未发现相关结论,考虑可能与孕产妇的试产程度的不同等因素有关。但可以发现的是,成功阴道分娩组孕产妇距离前次剖宫产的时间较长,多数大于2年,同时成功阴道分娩组子宫下段瘢痕厚度较大,提示相关临床因素对于瘢痕子宫孕产妇临床结局的影响[9-10]。距离前次剖宫产病史时间越长,局部瘢痕的修复程度越高,平滑肌间质细胞的代偿性增生、纤维化等改变越为明显,局部平滑肌的再生及间质成分的密度越高,抗张力的能力越强;局部瘢痕厚度越小,其阴道试产过程中发生切口撕裂或者子宫破裂的风险均较高,增加了母婴病死率上升的风险。周秀芬等[11]在探讨了166例瘢痕子宫孕产妇阴道试产的临床结局发现,距离前次剖宫产时间大于2年时,每增加1年,子宫破裂的风险可平均下降3%~5%,同时瘢痕厚度>3mm时,其发生子宫破裂的风险可平均下降7%以上。在BMI较高的人群中,阴道试产的失败风险明显增加,提示了孕期体重控制对于阴道试产的重要意义,这可能与不同的BMI对于盆底肌肉的张力的影响进而影响到阴道试产过程有关。阴道试产成功组孕产妇分娩24h内阴道出血量低于试产失败组,但阴道试产即使成功仍然需要观察产后的阴道出血情况。最后,本次研究发现阴道试产成功和试产失败新生儿Apgar评分比较未见差异,提示瘢痕子宫阴道试产孕产妇的新生儿结局安全性尚可。多因素分析可见,产前BMI(>30kg/m2)和距上次剖宫产时间(≤2年)是瘢痕子宫阴道分娩成功的影响因素,进一步提示了BMI及距离前次剖宫产时间对于评估阴道试产成功率的重要性。
