PTCD与ENBD对恶性梗阻性黄疸术前减黄效果的临床比较
2019-06-24王雷张向化伍路许志营朱行伍
王雷,张向化,伍路,许志营,朱行伍
(东方肝胆外科医院 肝外五科一病区,上海 201805)
胆总管恶性梗阻性黄疸主要由壶腹部癌、胆管下段癌、胰腺癌及其他转移性癌等梗阻或压迫导致胆总管狭窄或闭塞引起,临床上早期缺乏特异性表现,胆汁淤积后期可引起全身皮肤及巩膜黄染、皮肤瘙痒、小便发黄和陶土样大便等临床表现,同时可出现肝功能损害、胆道感染甚至肝功能衰竭,严重影响患者预后。对于影像学评估可切除的肿瘤患者常必须经过术前减黄治疗才能创造手术机会;又因肿瘤病情发展快,较快的减黄能减少术前准备时间增加手术切除机会。经皮肝穿刺胆道引流术(percutaneous transhepatic cholangial drainage,PTCD)和经内镜鼻胆管引流术(endoscopic nasobiliary drainage,ENBD)目前均常规用于恶性梗阻性黄疸的术前引流,为了解PTCD及ENBD对胆总管恶性梗阻性黄疸引流效果,对我院相关病例进行回顾性分析,现总结报道如下。
1 资料和方法
1.1 一般资料
收集上海东方肝胆外科医院2016年8月至2018年3月收治的经术后病理证实为恶性肿瘤梗阻或压迫胆总管患者77例临床资料,其中壶腹部癌12例,胆管下段癌27例,胰头癌38例。根据当时减黄方式不同分为PTCD组和ENBD组,其中PTCD减黄41例,其中男23例,女18例,年龄45~73岁,平均(60.0±8.7)岁;ENBD减黄36例,其中男19例,女17例,年龄43~80岁,平均(60.5±9.4)岁。两组患者治疗前一般情况无统计学差异(P>0.05),具体见表1。
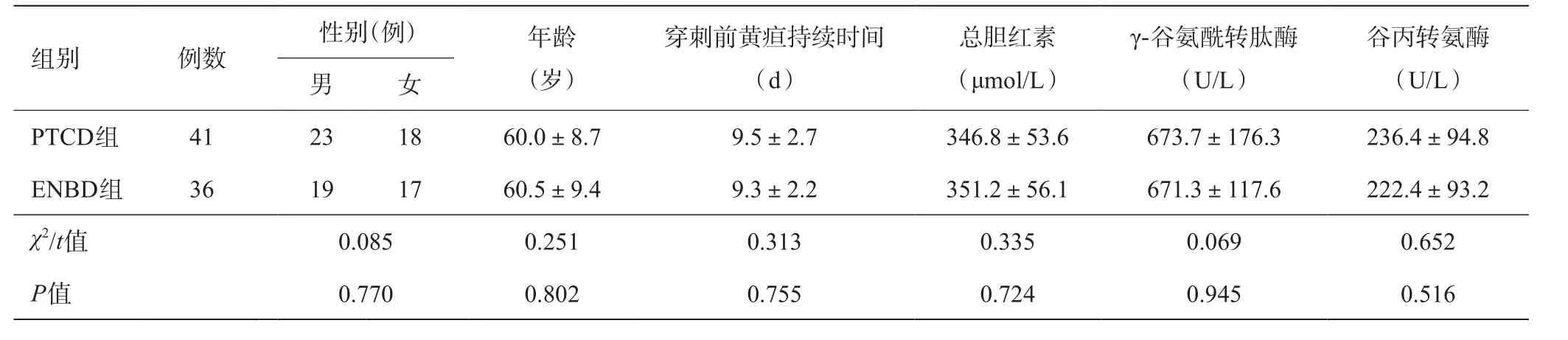
表1 两组患者治疗前情况比较
1.2 操作方法
1.2.1 PTCD:经B超定位选择合适穿刺位置,常规铺巾消毒后,2%利多卡因5 mL局部浸润麻醉,在B超引导下应用22 G EV针穿刺,超声下见穿刺针到达扩张的肝内胆管内时拔出穿刺针内芯,抽吸出胆汁。后延穿刺针插导丝入胆管内,外固定导丝,拔出穿刺针外套管,将引流6 F猪尾巴导管沿导丝送入胆管内,进一步将其送入胆总管内。拔除导丝,抽出胆汁,固定引流管,X线下造影观察有无造影剂外渗及导管末端位置,接无菌引流袋。
1.2.2 ENBD:先行经乳头胆管插管,进行胆管造影明确狭窄部位、程度及长度。导丝穿过狭窄段,经造影导管插入导丝,超选至所需引流的胆管。退出导管,再经导丝逐渐将鼻胆管送至引流部位。在透视下边插管边退出内镜,将鼻胆管从口中引出。另一导管引导将鼻胆管引出鼻孔,固定。
1.3 观察指标
观察可能影响患者引流效果的基础疾病等一般资料、操作耗材费用、术后并发症和术后第1、3、7天胆汁引流量、总胆红素、γ-谷氨酰转肽酶、谷丙转氨酶水平。
1.4 统计学分析
所有数据应用SPSS 17.0统计软件处理,计数资料采用卡方检验或Fisher确切概率法,计量资料采用t检验,其中胆汁引流量、总胆红素、γ-谷氨酰转肽酶、谷丙转氨酶等指标采用重复测量的单因素方差分析,P<0.05判定差异有统计学意义。
2 结果
2.1 两组患者操作耗材费用情况比较
PTCD组和ENBD组操作治疗耗材费用分别为(2 943.6±412.5)元、 (5 792.2±312.2)元,差异有统计学意义(t=34.404,P<0.05)。
2.2 两组患者治疗后梗阻及肝功能改善情况比较
PTCD组胆汁引流量高于ENBD组,差异有统计学意义(P<0.05),血清总胆红素、γ-谷氨酰转肽酶、谷丙转氨酶水平均低于ENBD组,差异有统计学意义(P<0.05)。详见表2。
2.3 两组患者术后并发症比较
PTCD组最常见的并发症为出血(2例)、胆道感染(2例)和胆瘘(1例);ENBD最常见的并发症为胰腺炎(4例)、胆道感染(2例)和出血(1例),PTCD组和ENBD总并发症率分别为12.2%(5/41)和19.4%(7/36),两组总并发症发生率无明显差异(P>0.05)。
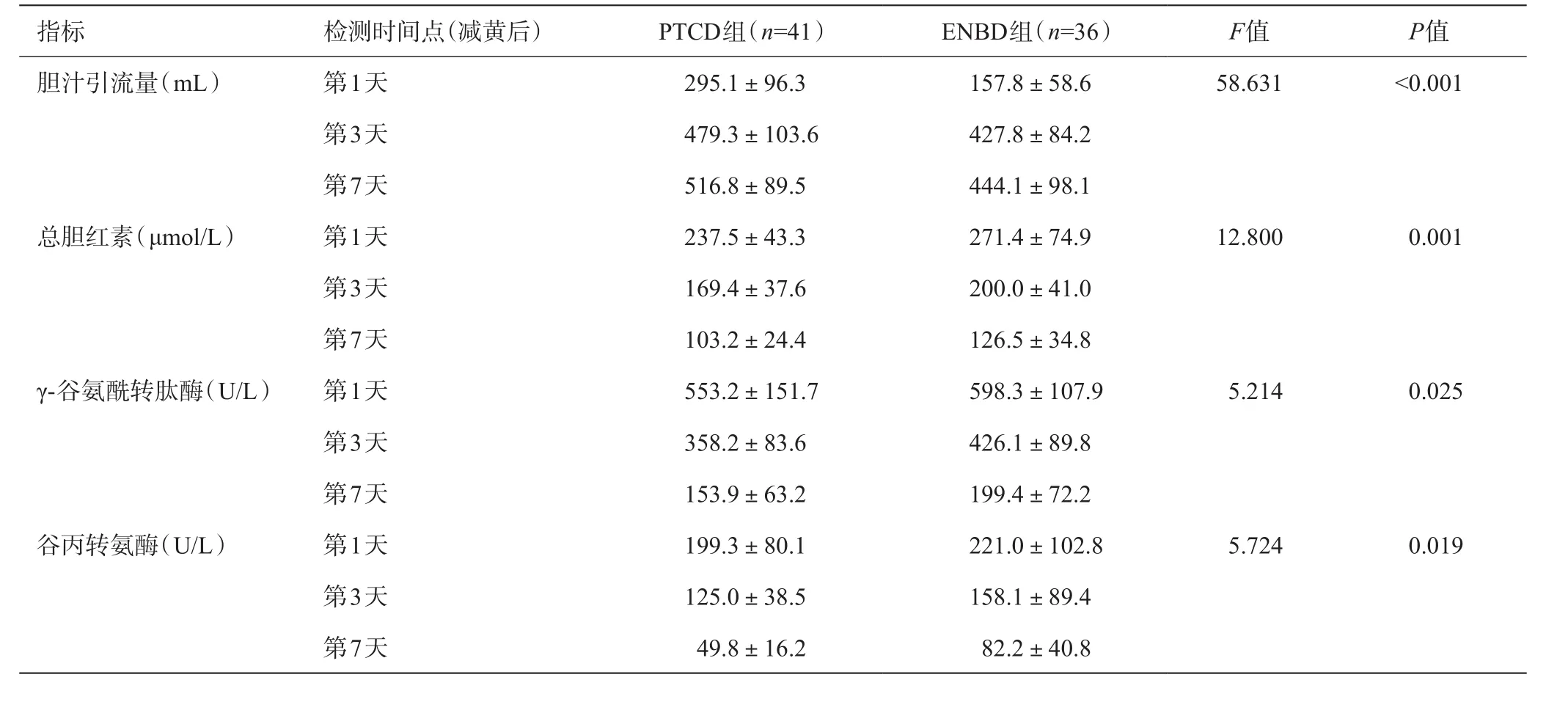
表2 治疗后两组患者情况比较
3 讨论
肝、胆、胰等部位的恶性病变常常引起恶性梗阻性黄疸,在临床中较为常见[1]。恶性梗阻性黄疸多为无痛性黄疸,早期缺乏临床症状,不易引起患者重视。由于胆总管恶性梗阻能进行性阻断全肝胆汁排泄,就医时往往胆红素较高,肝功能明显异常,大部分患者必须经过减黄治疗才能创造手术机会。恶性梗阻性黄疸的治疗原则是治疗原发病、解除梗阻、通畅引流。采用何种引流能较快减黄,增加手术切除机会成为术者常考虑的问题。
目前常采用ENBD及PTCD治疗恶性梗阻性黄疸。ENBD的优点是经过人体的自然通道,可重复操作,缺点是导管反复经过肿瘤,有造成肿瘤出血、转移风险;同时鼻胆管可引起胆管下端水肿,增加手术难度;且治疗中如遇到乳头部位病变、憩室旁或憩室内乳头、胃毕II式术后等患者,寻找乳头常常较困难,肿瘤压迫或梗阻较紧密导致导丝难以越过胆管狭窄段等,因此对操作者技术水平要求较高。PTCD的优点是患者痛苦更小,对设备的要求较低,操作相对简单;其缺点是对患者肝脏质地、腹水及肝内胆管扩张程度和走形要求较高。本研究病例经两种治疗方法后,均达到预期减黄效果并限期进行手术。本研究发现,PTCD相关治疗费用明显低于ENBD组,与蒋孙路等[2]研究结果不同。可能原因在于与本研究仅研究操作治疗相关费用,且本研究中PTCD操作均在超声引导下进行,不涉及DSA引导。本研究中PTCD组最常见的并发症为出血、胆道感染和胆瘘,ENBD最常见的并发症为胰腺炎、胆道感染和出血,这与蒋孙路等[2]研究结果基本相同。本研究发现PTCD组胰腺炎发生率为0,ENBD组胰腺炎发生率11%(4/36),主要与ENBD时机械损伤胰管开口及造影剂反复漏入胰管损伤胰腺有关[3-4],但均为轻症胰腺炎,经保守治疗3~5 d均治愈。本研究中ENBD组和PTCD组均有2例出现胆道感染,经对症治疗后症状很快缓解,与Zhang等[5]、Nakai等[6]研究认为的ENBD后容易出现胆道感染结果一致。
本研究显示PTCD治疗组胆汁引流量明显高于ENBD组,其他反映胆道梗阻程度的指标如γ-谷氨酰转肽酶也下降更快,说明PTCD治疗后胆汁引流更为通畅,能较快减黄,这跟王晨等[7]研究相似,笔者认为主要因素如下:(1)根据流体力学原理,距离越短、截面越大流量越大,即引流越通畅。PTCD引流管引流路径较ENBD管短,PTCD引流管长25 cm,鼻胆管在体内长约70~80 cm,体外长约80~90 cm,共150 cm以上,远长于PTCD管;(2)PTCD引流管内径较大,PTCD管内径1 mm,鼻胆管内径约0.7 mm;(3)引流管孔位置不同,为防止导管滑脱,我们放置导管时常把更长引流管位于胆管内,因此PTCD管常末端管孔常在胆总管处,而ENBD管常在左肝管或右肝管,这也可能是ENBD引流稍差的原因之一。同时我们研究还发现,PTCD术后转氨酶下降更快,表明PTCD减黄有利于肝功能恢复,这一点跟刘庚等[8]研究相符。同时,PTCD在ERCP操作失败患者中的成功率高达90%以上[9]。近来也有学者认为胰十二指肠切除前行减黄治疗可能会增加术后并发症发生率[10]。但胆红素较高伴肝功能异常患者应行术前减黄,主要因为淤积胆汁内高浓度胆盐能损伤并抑制肝细胞活性,甚至诱导肝细胞坏死[11]。
本研究还有一些不足之处,比如统计分析术后并发症时样本量较小可能导致统计结果偏移,没有排除操作者熟练程度等混杂因素、没有进行多中心研究等等。但从本研究结果来看,PTCD对胆总管恶性梗阻患者无论是治疗费用还是减黄效果都明显优于ENBD,值得在胆总管恶性梗阻患者术前减黄时使用。
