经皮椎间孔镜技术与传统椎板开窗术式治疗复发性腰椎间盘突出症的疗效对比
2019-06-19杜峰王永张亮刘康周飞张瑞
杜峰,王永,张亮,刘康,周飞,张瑞
(延安大学咸阳医院疼痛科,陕西 咸阳 712000)
目前,临床对于复发性腰椎间盘突出症(Recurrent lumbar disc herniation,RLDH)的治疗较为棘手,由于初次手术后瘢痕组织粘连,存在组织结构不清、手术减压困难,脊柱后方结构遭到再次破坏等缺点,增加了传统开放手术的难度[1]。本研究回顾性分析了2011年8月-2016年8月我科开展的RLDH翻修手术57例临床资料,其中25例采用传统椎板开窗术式,另32例予以经皮椎间孔镜技术(percutaneous transforaminal endoscopic discectomy,PTED)治疗。现基于术后1年以上随访,对两种术式在RLDH的手术疗效进行对比,报告如下。
1 临床资料
1.1 一般资料
依据RLDH翻修手术方案的不同,将此57例患者分为两组:其中研究组32例,均予以PTED手术治疗;对照组25例,均采用传统椎板开窗髓核摘除手术治疗。统计两组患者的性别、年龄、复发的突出节段等基线资料,组间差异均无统计学意义(P>0.05),有较好的可比性。见表1。

表1 两组RLDH患者的一般资料比较
1.2 手术方法
PTED手术:患者取俯卧位,若心功能较差可取侧卧位,作后正中连线和髂嵴弧线的标记,并于后正中旁12-14 cm、髂嵴最高点上方标记进针点。患者局麻,经侧方入路穿刺进入体内,当针尖抵达关节突关节时,再次予以1%利多卡因局麻,继续穿刺至靶点位置。经C臂机透视确认位置满意后,注入1-2 ml造影剂进行椎间盘造影,将造影针拔出,置入导丝,并沿导丝作7 mm皮肤切口,插入逐级扩张导管并建立工作套管。确保工作套管在定位的椎间盘突出处,连接椎间孔镜系统,以微型钳摘除蓝染突出的髓核组织及黄韧带,摘除增生的骨赘,对残余椎间盘髓核和瘢痕组织均以射频消融处理,并以射频消融进行止血和纤维环皱缩成形处理。对走行根入口-出口的全程进行松解,有神经根粘连者,以分离器或射频刀头予以小心分离之,并注意调整工作套管的方向,使神经根处于斜面背侧进行保护,以免误伤。术中以大量生理盐水反复冲洗,以彻底清除炎性介质,待患者症状减轻、神经根恢复搏动后,手术完成。典型病例见图1-2。
传统椎板开窗手术:患者俯卧,行全麻或硬膜外麻醉,沿原手术瘢痕处取5 cm左右正中切口,逐层剥离组织和椎旁肌,充分显露椎板和关节突关节,可见到初次手术开窗及瘢痕组织,务必小心剥离之,避免剥离子和电刀进入椎间隙。自病变间隙瘢痕组织上下的正常组织处剥离,缓缓清除硬膜外瘢痕,直至暴露神经根与硬膜囊。必要时可扩大骨窗以利于手术开展。牵开神经根,显露椎间盘,将髓核组织摘除,并扩大侧隐窝,解除神经根卡压和黏连并彻底松解,以生理盐水冲洗术区,留置负压引流管,缝合切口,术毕。
1.4 观察指标
对比两组患者的围手术期指标、疗效指标和并发症等情况。①围手术期:统计两组患者的手术时间、术后住院时间、卧床时间等指标;②疗效指标:统计其手术前后的视觉模拟评分(visual analogue scale,VAS) 和 Oswestry 功能障碍指数(oswestry disability index,ODI)指标。③统计其并发症发生情况。
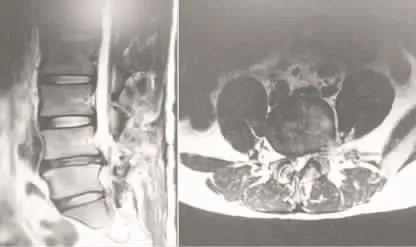
图1 L4-5节段RLDH术前MRI片

图2 PTED术后神经根充分减压
1.5 统计学分析
所有数据采用SPSS 20.0统计学软件包进行分析,其中计数资料采用卡方检验,计量资料采用“均数±标准差”表示,采用t检验,以P<0.05为差异有统计学意义。
2 结果
两组患者均顺利完成手术,与对照组相比,研究组患者的手术时间显著缩短,住院时间和术后卧床时间均显著短于对照组,差异有统计学意义(P<0.05),见表2。研究组2例术后出现一过性麻痹感,对照组1例术中撕破硬脊膜,另有2例下肢神经症状加重。上述患者均经对症治疗后好转。两组并发症发生率比较,研究组为6.25%(2/32),略低于对照组的 12%(3/25),但差异无统计学意义(P>0.05)。
两组术后均获随访14-27个月、平均19.3个月。两组患者术后1周、3个月和1年的VAS评分均显著下降(P<0.05),术后3个月和1年的ODI指数亦有显著下降(P<0.05);组间差异均无统计学意义(P>0.05),见表3。

表2 两组RLDH患者的围手术期指标比较
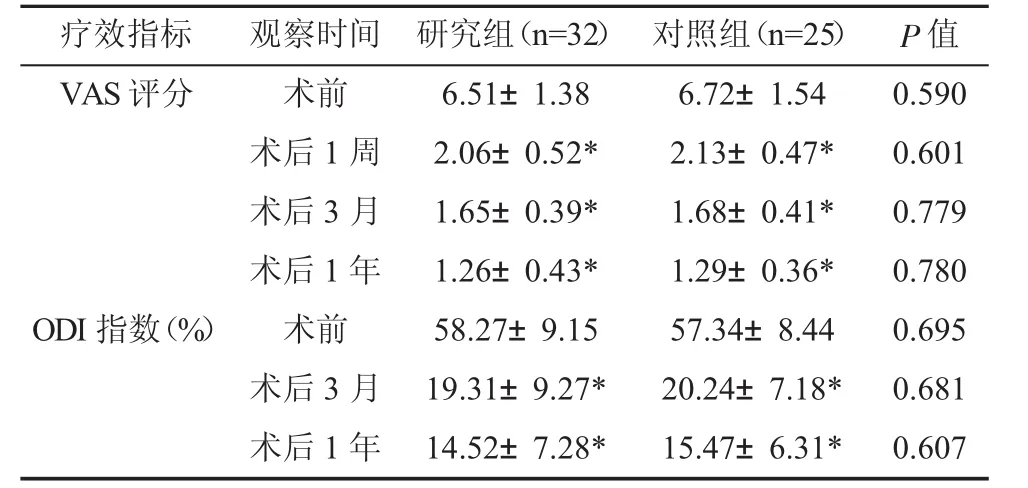
表3 两组RLDH患者手术前后的VAS评分和ODI指数比较
3 讨论
PTED手术是目前脊柱外科最为先进的微创术式[2-3],近年来,有学者尝试将PTED手术应用于RLDH治疗中,较多文献均证实了该术式的可行性[4-5]。本文的32例研究组RLDH患者均予以PTED手术治疗,术后1周、3个月和1年的疼痛VAS评分以及ODI指数均较术前显著下降(P<0.05),且与对照组差异无统计学意义(P>0.05)。结果证实,PTED术式治疗RLDH的疗效并不逊于传统开窗手术。在手术安全性方面,研究组的并发症发生率仅为6.25%(2/32),略低于对照组的12%(3/25),虽然组间差异无统计学意义(P>0.05),但亦在一定程度上证实了PTED术式的安全性较高,该结果也可能与本研究纳入的病例数较少有关。而在围手术期比较中,研究组患者的手术时间、住院时间和术后卧床时间,均显著短于对照组(P<0.05)。关于手术时间的差异,可能由于PTED手术经侧后方入路,避开了原手术入路的瘢痕组织干扰,从而缩短了手术时间;此外,由于PTED为微创手术,患者术后1 d即可在支具保护下下地活动,一般术后3-4 d即可出院,因此其康复进程要显著快于传统开窗术式,体现在住院时间、术后卧床时间方面,均有显著缩短。
我们分析PTED手术治疗RLDH的优势有:①侧后方椎间孔入路直达椎间盘组织,无需通过原手术入路,避免了瘢痕组织的影响,从而降低了手术难度,提高了手术安全性。②不会对脊柱后方椎板等稳定性结构造成再次破坏,因此,即使本次翻修失败,亦为再次翻修手术留有余地。③其创伤性小,术中出血量即可忽略不计,患者术后1 d即可下地活动,术后3-4 d即可出院,有利于尽早康复。④在局麻下即可开展手术,降低了全麻或硬膜外麻醉的风险[6]。
但RLDH患者行PTED手术应注意:①椎间孔成形:有椎间孔狭窄者,尤其是有瘢痕或明显的骨化形成硬化者,需以微型环锯进行椎间孔成形,环锯可适当超过上下椎弓根的内缘连线2 mm以切除瘢痕组织,以利于工作套管置入;②清除瘢痕组织:若髓核钳难以咬除硬化的瘢痕组织,可通过长环锯或神经剥离子等工具清除,但不应强求完全清除,只要达到神经根松弛即可,以免产生神经根损伤;③保护神经根:在术中摘除椎间盘时,以及处理后纵韧带骨化或椎间盘钙化时,可将工作套管旋转,使神经根处于斜面背侧,免受损伤。
