长/短节段固定治疗成人退变性脊柱侧凸的临床研究
2019-06-19袁宁田伟刘波何达赵经纬孙玉珍
袁宁,田伟,刘波,何达,赵经纬,孙玉珍
(北京积水潭医院脊柱外科,北京 100031)
成人退变性脊柱侧凸(Adult degenerative scoliosis,ADS)发病率较高,手术治疗目的以固定融合缓解症状、改善生活质量为重,其次为畸形矫正。理论上,短节段融合可更多保留患者脊柱活动度,但长期随访发现短节段融合并不能阻止脊柱侧凸进一步加重;而长节段融合在改善整体脊柱平衡方面能更好地发挥作用,但手术时间长、出血量大,对基础健康状况较差者风险较大,因此两种节段固定方式各有利弊[1-2]。本文以2015年1月~2017年1月本院收治的90例成人ADS患者为研究对象,分析长/短节段固定治疗对其临床疗效的影响,现报告如下。
1 资料与方法
1.1 一般资料
90例患者均符合成人ADS的相关诊断标准,均知情同意本研究并接受植骨融合手术治疗,且术后满足6个月的随访时间。排除标准:(1)合并结核、脊柱创伤、肿瘤或有脊柱畸形病史者;(2)近5年内下肢骨折病史、瘫痪、行动不便者;(3)合并心、脑、肝、肾等系统严重器质性疾病者;(4)特发性脊柱侧凸畸形者。采用随机数字表法分为观察组、对照组各45例,观察组中男15例,女30例;年龄51-72岁,平均(61.51±5.10)岁;病程平均(15.10±1.53)年,对照组中男 16例,女 29例;年龄 50-74岁,平均(61.55±5.08)岁;病程平均(15.12±1.62)年。两组在性别、年龄、病程等一般资料方面对比,差异无统计学意义(P>0.05),有可比性。
1.2 手术方法
观察组:全麻后在胸腰背部后作正中切口,将整个侧弯节段暴露,分别在上终椎、下终椎及顶椎双侧椎弓根置入2枚椎弓根螺钉,再在凸侧与凹侧间隔选择1个椎体置入单枚椎弓根螺钉,随后行半椎板或全椎板减压,摘除椎间盘后,刮除软骨终板,在减压椎间隙填塞入融合器行椎间融合。根据侧弯弧度预弯的连接杆安装在凸侧钉槽内,安放螺帽,利用连接杆的旋转对冠状位侧弯畸形进行矫正,在凹侧置入连接杆,并依据胸腰椎生理弧度对矢状面进行畸形矫正,后利用加压装置对凸侧加压,撑开凹侧,拧紧螺帽,并根据侧弯节段决定是否安放横连接杆,同时咬除增生关节突,对双侧椎板去皮质,将减压骨骨条或人工骨平铺在处理过的关节突处,进行后外侧融合。对照组实施短节段固定融合术:全麻后取俯卧位,行腰椎后正中切口,剥离周围软组织至暴露拟固定节段的腰椎横突及小关节,在拟固定节段植入椎弓根螺钉,经C臂机透视位置满意后,进行TLIF减压或椎板间开窗减压,并扩大侧隐窝及神经根管,减压充分后,将预弯的金属棒植入体内,撑开凹侧,并利用矫正旋转与侧凸加压技术进行后凸畸形腰椎侧部分矫正,同时恢复腰椎生理前凸。术后均彻底冲洗、止血,放置2根引流管,逐层关闭切口。
1.3 观察指标
(1)记录两组手术时间、融合节段、术中出血量、住院时间等手术相关指标;(2)于术前1d及术后随访6个月时,进行影像学评估,对其进行站立位脊柱全长正侧位X线、CT及MRI扫描,在脊柱全长X线片上测量冠状面Cobb角、颈7铅垂线-骶骨中垂线间距(C7PL-CSVL)及矢状面胸椎后凸(TK)、腰椎前凸(LL)、骨盆入射角(PI)、骨盆倾斜角(PT)变化;(3)应用VAS、JOA评分及ODI指数评价两组疼痛度、神经功能及脊柱功能,ODI量表含10个问题,每个问题0-5分,分数越高代表功能障碍越严重;(4)观察术后6个月内并发症。
1.4 统计学方法
采用SPSS 19.0软件处理数据,计数资料以%表示,采取 χ2检验,计量资料以(±s)表示,行 t检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组手术指标比较
观察组手术时间、住院时间与对照组比较明显延长,且术中出血量明显高于对照组(P<0.05)。见表1。
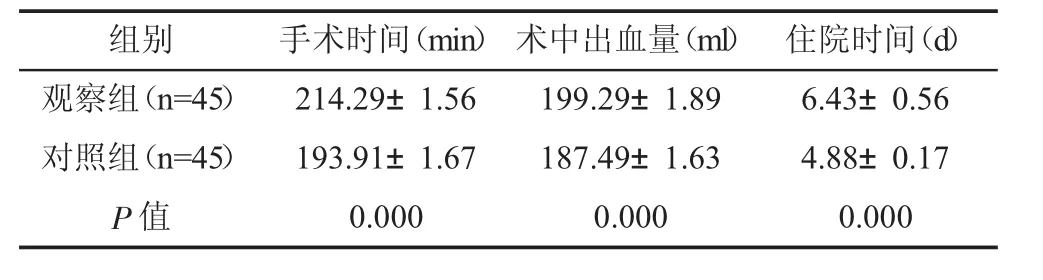
表1 两组手术相关指标比较
2.2 影像学指标变化
术后观察组Cobb角高于对照组,C7PL-CSVL、PI、PT小于对照组,两组TK、LL均较同组术前增加(P<0.05),但组间对比差异无统计学意义(P>0.05)。见表2。
2.3 两组疗效比较
术后两组VAS评分、ODI指数均显著降低(P<0.05),而 JOA 评分均显著增加(P<0.05),且观察组术ODI指数显著低于对照组(P<0.05)。见表3。
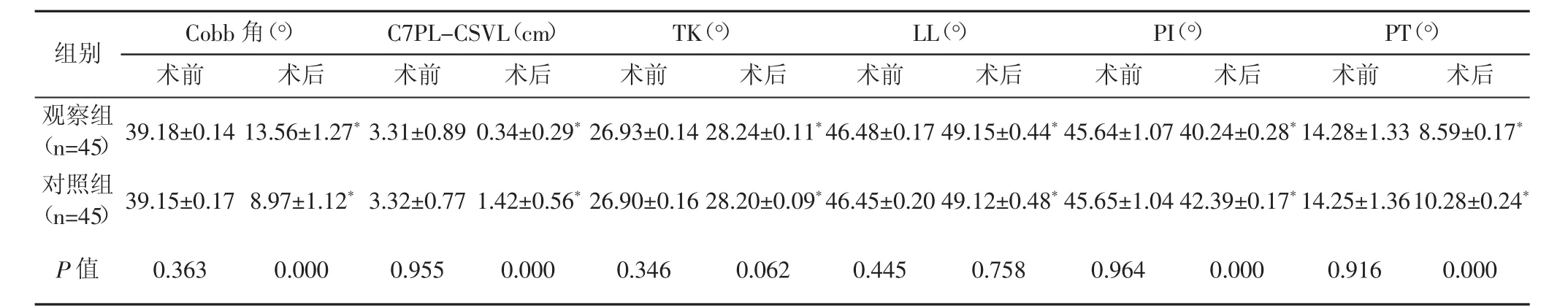
表2 两组手术前后影像学指标变化分析
表3 两组手术前后疼痛度、神经功能、脊柱功能比较(±s,分)
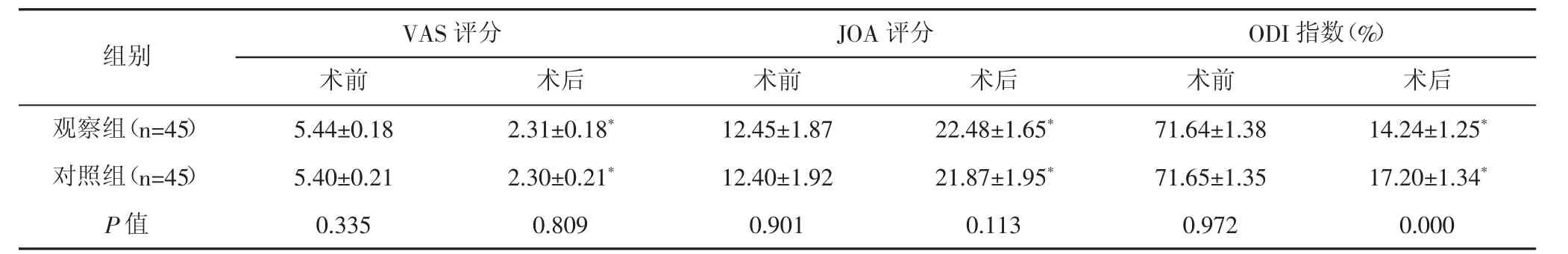
表3 两组手术前后疼痛度、神经功能、脊柱功能比较(±s,分)
注:与同组术前比较,*P<0.05。
组别 VAS评分 JOA评分 ODI指数(%)术前 术后 术前 术后 术前 术后观察组(n=45) 5.44±0.18 2.31±0.18* 12.45±1.87 22.48±1.65* 71.64±1.38 14.24±1.25*对照组(n=45) 5.40±0.21 2.30±0.21* 12.40±1.92 21.87±1.95* 71.65±1.35 17.20±1.34*P值 0.335 0.809 0.901 0.113 0.972 0.000
2.4 两组术后并发症发生率比较
术后6个月内,观察组发生术中大出血2例,硬脊膜撕裂2例,下肢深静脉血栓1例,下肢不全瘫2例,断棒/钉4例,冠状面失衡2例,矢状面失衡2例,假关节形成1例,近端交界性后凸1例,远端邻近节段病变1例,总发生率为40%(18/45);对照组发生术中大出血1例,断棒/钉1例,侧凸进展3例,矢状面失衡1例,近端临近节段病变2例,近端交界性后凸1例。观察组并发症发生率显著高于对照组(P<0.05)。
3 讨论
ADS为人体骨骼发育成熟后由椎间盘及小关节突退变引起的侧凸畸形,常伴发椎体旋转半脱位、侧方移位等。治疗的手术策略主要包括单纯减压、减压联合内固定融合术,后者根据不同融合节段又分为短节段固定融合、长节段固定融合。其中,短节段融合会加速邻近节段退变,但不能阻止脊柱侧凸进一步加重,术后可能发生侧凸进展及近端临近节段病变等并发症[3-4]。长节段融合固定覆盖范围大,能确保减压节段稳定,同时狭窄节段采用潜行减压,很大程度上能减小对小关节突的破坏,此外长节段固定融合可在短期内重建脊柱稳定性,预防侧凸畸形进展,但若融合节段过长则会丧失脊柱基本活动单位,术中出血量大、术后恢复慢,此外内固定物的应用会引起生物力学改变,使固定融合两端椎体受力增加,术中钉棒系统本身固定不牢固,术后并发症发生率高,因此长/短节段固定融合各有利弊[5-6]。
在手术相关指标方面,本研究显示观察组手术时间、住院时间与对照组对比明显延长,术中出血量较对照组高,这与何守玉等[7]的研究结果相近,因而采用长节段融合固定可能会加重创伤,延长手术时间,不利于远期预后,采用短节段融合方法可能有利于减少融合节段以达到稳定脊柱、缓解症状的目的。在影像学指标改善方面,术后观察组Cobb角高于对照组,C7PL-CSVL、PI、PT 较对照组小,两组 TK、LL均较同组术前增加,但组间对比差异无统计学意义,证实长节段融合固定可能对整体脊柱平衡能力有较好改善作用,不仅矫正冠状面Cobb角,同时有利于矢状面平衡的恢复,这与马超等[8]的研究结果相似,因此长节段融合固定可能达到充分减压及脊柱三椎矫形目的,继而重建减压后脊柱生理曲线。尤其对于矢状面失衡、椎体侧方移位>2 mm、顶椎严重旋转、脊柱冠状面失衡、畸形进展患者,建议应用长节段固定融合并实施椎管减压,以便进一步重建脊柱稳定与平衡、解除神经症状。在术后疼痛度、脊柱功能方面,两组术后6个月VAS评分、ODI指数均下降,且JOA评分增加,观察组术后ODI指数低于对照组,两组VAS、JOA评分对比差异无统计学意义。这与毋崇岭等[9]的研究结果不同,可能与随访时间有关,因而长/短节段固定融合对ADS患者疼痛度、神经功能改善效果相似,近期内长节段固定融合更有利于改善脊柱功能,可能是因为该固定方式能提高整体脊柱平衡力。在并发症发生率方面,本研究结果显示,观察组术后6个月术中大出血、术中硬脊膜撕裂、术后下肢深静脉血栓、下肢不全瘫、断棒/钉等并发症发生率明显高于对照组,这与周立等[10]的研究结果相近,可能是因为长节段融合固定增加邻近节段的生物应力及活动度,导致邻近节段退变、内固定失败、椎体压缩骨折、邻近椎体不稳、椎间盘严重退变,但对照组中分别有3例、2例出现侧凸进展、近端临近节段病变,因此长节段固定融合存在较高风险,术后并发症发生率高,短节段也会发生侧凸进展、近端临近节段病变等并发症,临床应根据患者情况选择固定方式。
