神经刺激器指导下腰丛加坐骨神经阻滞用于老年患者下肢手术麻醉的临床效果分析
2019-06-11张雷
张雷
(广州医科大学附属第五医院麻醉科 广东 广州 510770)
老年患者下肢手术采用的麻醉方式多为腰-硬联合穿刺麻醉,由于近几年临床广泛应用的神经刺激器可以对腰丛、坐骨神经阻滞精准定位,所以本研究结合我院老年下肢手术患者予以神经刺激器指导下腰丛加坐骨神经阻滞麻醉方式,对其应用价值进行分析,汇报如下。
1.资料与方法
1.1 一般资料
从我院2017年10月—2018年11月间接诊的老年下肢手术患者中选择64例分作两组,参照组32例患者采用腰-硬联合穿刺麻醉,研讨组32例患者采用神经刺激器指导下腰丛加坐骨神经阻滞,对比麻醉结局。
参照组患者男女比例17:15,年龄61.8~77.4岁范围,平均(67.23±3.51)岁;研讨组患者男女比例18:14,年龄62.3~76.9岁范围,平均(65.87±3.69)岁。两组患者基础资料进行对比后发现,组间差异无统计学意义,P>0.05,有效可比。
1.2 方法
全部患者在麻醉前半小时肌注0.5mg阿托品,100mg苯巴比妥钠,随后进入手术室,然后将10ml/kg乳酸钠林格氏液行静脉输注,此时对ECG、BP、HR、SPO2行常规监测。
参照组32例患者采用腰-硬联合穿刺麻醉,于珠网膜下采用3ml丁哌卡因,再以0.3%罗哌卡因间断使用。研讨组32例患者采用神经刺激器指导下腰丛加坐骨神经阻滞。首先患者侧卧,屈膝收腹,进行消毒铺巾之后,将神经刺激器的正级贴紧大腿皮肤,负极则与穿刺针相连。以患者的第4腰椎后正中为腰丛,穿刺点为术侧开5厘米位置。同时坐骨神经阻滞是标记股骨大转子,骶裂孔与骶髂关节三点,在股骨大转子与骶髂关节的连线中点作1线,与两者连线交点位置行穿刺。此时应当注意神经刺激器初始设置电流为1mA、2Hz,穿刺针进针后诱发足背与腰丛股四头肌的收缩运动,当患者收缩运动开始后,降低电流到0.3mA.此时若仍有收缩运动,应当使用罗哌卡因0.5%。
1.3 观察指标
对两组患者麻醉前与麻醉后各时间段的DBP、HR、SBP指标予以记录并对比,以此作为麻醉效果的评判依据。
1.4 统计学方法
通过SPSS18.0统计学软件对观察数据作处理,计量资料(麻醉前后各时间段的指标)以均数±标准差(±s)表示,以t检验,当P<0.05时,组间差异有显著性。
2.结果
2.1 麻醉指标对比
对两组患者麻醉前与麻醉后各时间段的DBP、HR、SBP指标予以记录并对比,数据显示研讨组DBP、SBP在麻醉后各个时间段都低于参照组,特别是麻醉后即刻显著下降,P<0.05,组间差异有显著性。
表 麻醉指标对比(±s)
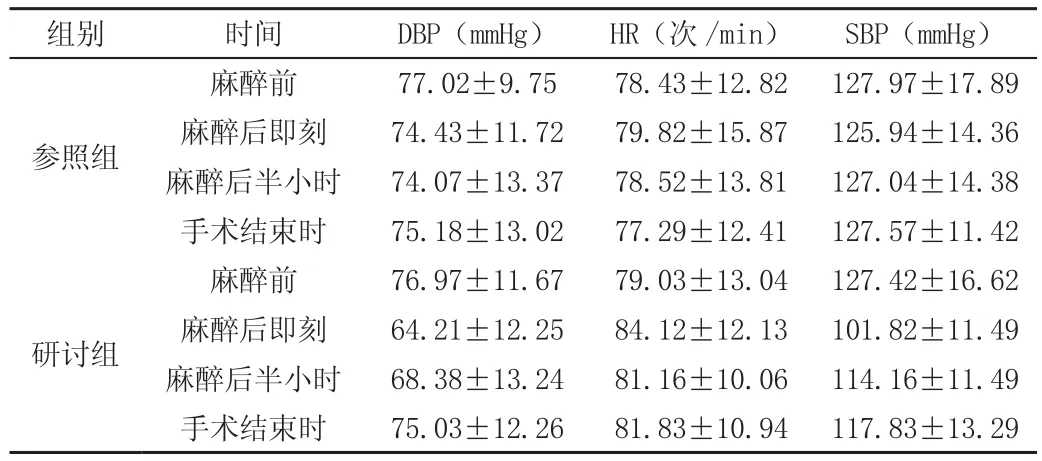
表 麻醉指标对比(±s)
组别 时间 DBP(mmHg) HR(次/min) SBP(mmHg)参照组麻醉前 77.02±9.75 78.43±12.82 127.97±17.89麻醉后即刻 74.43±11.72 79.82±15.87 125.94±14.36麻醉后半小时 74.07±13.37 78.52±13.81 127.04±14.38手术结束时 75.18±13.02 77.29±12.41 127.57±11.42研讨组麻醉前 76.97±11.67 79.03±13.04 127.42±16.62麻醉后即刻 64.21±12.25 84.12±12.13 101.82±11.49麻醉后半小时 68.38±13.24 81.16±10.06 114.16±11.49手术结束时 75.03±12.26 81.83±10.94 117.83±13.29
3.讨论
腰-硬联合穿刺麻醉是以往临床应用非常广泛的一种麻醉方式,它起效快,且有较良好的时间可控效果,有完善的麻醉阻滞[3]。但是,其存在腰麻上界的阻滞平面难以控制。患者通常在麻醉后血管会产生扩张,从而显著改变血流动力学,所以常常会出现并发症,老年患者的麻醉风险进一步加大。多数老年患者的脊柱往往存在变形或是增生,并且下肢骨折手术会让患者的体位配合较差,椎管穿刺难度加大。下肢神经来源于腰丛与骶丛,坐骨神经作为骶丛的主要表现形式,因位置较深,极易产生并发症,因此临床手术多选择阻滞坐骨神经。神经刺激器指导下腰丛加坐骨神经阻滞更加精细准确,可以显著改进阻滞效果[4]。
对两组患者麻醉前与麻醉后各时间段的DBP、HR、SBP指标予以记录并对比,数据显示研讨组DBP、SBP在麻醉后各个时间段都低于参照组,特别是麻醉后即刻显著下降,P<0.05,组间差异有显著性。综上,神经刺激器指导下腰丛加坐骨神经阻滞用于老年患者下肢手术麻醉,安全有效,值得进一步推广。
