左心室顶部起源室性心律失常的研究进展
2019-06-04赵明昊综述姚焰审校
赵明昊综述,姚焰审校
左心室顶部位于左心室心外膜的最上方[1],此处起源的室性心律失常(VAs),包括室性期前收缩和室性心动过速,约占左心室起源特发性VAs的12%[2],是最常见的心外膜起源特发性VAs之一。由于解剖结构、病灶识别、导管操作等方面的特殊性,导管消融难度大、成功率低、风险高,是电生理医师面临的挑战,故本文进行综述,以加深对该心律失常的认识。
1 左心室顶部的解剖基础
左心室顶部由McAlphine命名[1],在心外膜近似扇形区域,尖部为左主干冠状动脉(冠脉)分叉处,两边分别为左前降支和左回旋支冠脉,以左主干分叉处至左前降支第一间隔支距离为半径所划的弧线构成了左心室顶部下缘(图1A)。心大静脉(GCV)远端和前室间静脉(AIV)近端走行其中,将该区域一分为二,上方区域因邻近冠脉,常被覆厚脂肪层,导管消融严重受限,被称作“不可到达区”[2],而下方或侧边区域行心外膜导管消融相对容易,被称作“可到达区”,实际上少数患者在“不可到达区”也能标测或消融[3-4]。
了解左心室流出道(LVOT)的解剖结构和左心室顶部的毗邻关系,是标测与消融左心室顶部起源VAs的基础。左心室口部被纤维膜状结构覆盖,前部和后部分别嵌入主动脉瓣和二尖瓣。主动脉窦呈楔形插入二尖瓣与三尖瓣之间,右冠窦最靠前,左冠窦靠后靠左,无冠窦靠后靠右。心室-主动脉连接处由左前侧的肌部和右后侧的纤维部组成,肌部与室间隔对应,位于左冠窦前半部与右冠窦下方,纤维部与主动脉瓣-二尖瓣连接处(AMC)对应,位于无冠窦与部分左冠窦交界下方。左心室顶部与上述结构毗邻(图1),其位于左冠窦下方,AMC前上方,右心室流出道(RVOT)间隔部后方。左冠窦形成了主动脉向左心室口部连接的外侧及后侧部分,紧靠左心室顶部内壁,而RVOT前间隔部也与左冠窦相邻,并靠近左前降支和AIV,这些邻近部位均可考虑用于VAs标测或消融。
标测与消融左心室顶部起源VAs,还需了解心外膜的局部解剖。多数患者左心室顶部可见脂肪层,因其阻抗高而限制了消融,但可到达区脂肪层相对不厚,故此处消融可能有效。GCV/AIV的走行及与冠脉的位置关系存在多种变异[5],多数AIV起源于前室间沟中下三分之一处,在沟内与左前降支伴行,在左心室顶部汇入GCV,GCV继续走行并越过左回旋支进入房室沟(图1)。除了GCV与AIV,它们的属支(交通支与间隔支静脉)以及冠脉分支等血管也可用于标测或消融[4,6-7]。交通支静脉从GCV与AIV连接处发出,斜向上进入左主干分叉处[1],其走行处脂肪层少,而左前降支与左回旋支起始端覆盖有厚的脂肪垫,故对于不可到达区病灶,也可尝试在交通支静脉消融,且不损伤冠脉[3]。左侧膈神经多数从左心耳前方跨越房室沟向下走行,邻近左心室顶部,消融时应避免损伤。
2 左心室顶部起源室性心律失常的心电学特征
左心室顶部起源VAs具有以下心电学特点:(1)多数呈右束支阻滞(RBBB)形态,电轴向下,Ⅲ导联R波振幅高于Ⅱ导联,胸前导联移行较早(V2或V3)[2,8],少数因心脏转位或解剖关系呈左束支阻滞(LBBB)形态[2],但胸前导联移行应早于窦性心律;(2)心外膜激动初始传导较慢,导致QRS波起始顿挫,形成“假 δ 波”,胸前导联QRS波起始至最早波折间期(假δ波)≥34 ms[9];(3)V2导联起始至R波尖峰的间期(类本位屈折时间)≥85 ms[9];(4)QRS波起始至最高正向波峰或最低负向波谷的最短间期与QRS波时程的比值,即最大转折指数≥0.55[10];(5)胸前导联QRS波起始至QRS波谷底(最短RS波) 的间期≥121 ms[10]。
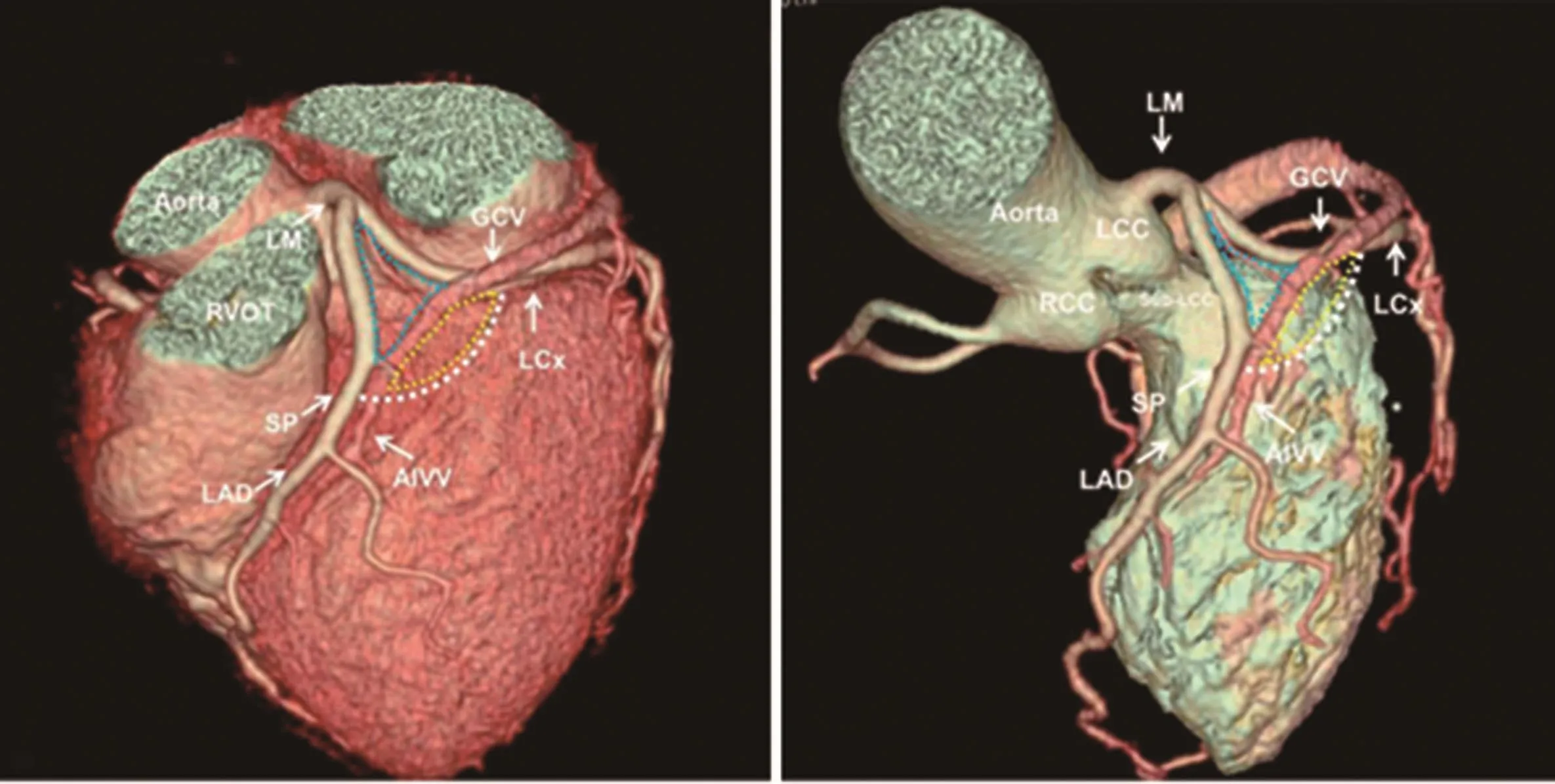
图1 左心室顶部及毗邻解剖电子计算机断层摄影术重建示意图[11]
下列心电学特点有助于更精确地定位:(1)如果在GCV/AIV起搏时下壁导联R波低于VAs的R波,提示VAs起源于不可到达区[2];(2)将左心室顶部分为GCV/AIV与可到达区、不可到达区两组,若心外膜起源VAs呈LBBB形态、QRS间期≤175 ms、胸前导联移行在V1导联或之后、最大转折指数≥0.55,提示起源于不可到达区[3];(3)少数VAs可见V2导联“破形”[12],即与V1和V3导联相比,V2导联R波突然缺失,提示起源于左心室顶部间隔面(解剖上恰好与V2导联相对);(4)交通支静脉附近起源的VAs表现为RBBB或LBBB形态,电轴向下,I导联主波为负向,aVL与aVR导联呈QS形态且aVL导联主波更深,V1导联可见R波,V2导联无“破形”,V5与V6导联无S波[4],提示病灶在左心室顶部靠后且靠近室间隔。
国内已有流出道起源VAs的心电学研究[13-14],而左心室顶部起源VAs鲜有报道。由于解剖差异、优势传导现象、病灶可能位于心肌壁内以及样本选择等因素[15-16],上述标准只能作为参考,掌握解剖、精准标测才是消融成功的关键。
3 左心室顶部起源室性心律失常的标测与消融
3.1 标测
标测第一步是仔细分析VAs发作心电图,根据上述标准判断可能的起源。首选在VAs发作时行激动标测。左心室顶部起源VAs的最常见起源点位于GCV/AIV[2],首先在GCV/AIV内标测,应尽可能进入静脉远端,寻找最早激动点,必要时标测间隔支静脉,以鉴别病灶位于心外膜抑或心肌壁内。其次标测主动脉窦,经股动脉将导管送入主动脉根部,分别在左冠窦、右冠窦及两者交界处标测。随后将导管跨越主动脉瓣,标测左冠窦下方左心室心内膜或AMC。当上述部位未标测到激动很早的位点时,建议标测RVOT。当术前考虑RVOT起源时(体表心电图呈LBBB形态,移行晚于V3导联),建议行RVOT标测,可先标测RVOT。由于优势传导现象[15],即使在激动很早或成功消融的位点,起搏形态也不一定与发作心电图很吻合。而通过优势传导束可到达不同的突破口,VAs呈现为突破口的形态,消融一处突破口后心电图形态可能发生改变[17]。
3.2 冠状静脉窦消融
首先在最早激动点消融,必要时再消融最佳起搏标测位点,因为两者常常不一致。如果在GCV/AIV标测到最早激动点,可先于此处消融。只有在任何心动周期、至少2个体位冠脉造影,靶点距离冠脉均在5 mm以上时,才能行射频消融。除了可能损伤冠脉,消融还需考虑:导管能否到达静脉远端靶点,阻抗或温度过高限制能量释放,因此需应用冷盐水灌注导管,并逐渐增加射频能量(目标20~40 W)。当VAs表现为RBBB形态、移行早于V1导联、aVL/aVR导联Q波比值>1.1、V5或V6导联出现S波时,预测可在GCV/AIV或可到达区成功消融[2]。当VAs的假δ波>53 ms、类本位屈折时间>74 ms、最大转折指数>0.45时,提示需在GCV远端消融[18]。研究显示近50%患者可在GCV/AIV成功消融[2-3]。
3.3 心内膜侧消融
当GCV/AIV消融不可行或不成功,或者间隔支静脉标测到最早激动点时,在心内膜侧邻近部位消融很可能成功[19],包括左冠窦、AMC或左心室心内膜、RVOT间隔部等,即使这些部位不如GCV/AIV激动更提前或起搏更吻合,依据是它们距离病灶可能更近或者病灶可能位于心肌壁内[15-16]。邻近部位的选择需考虑标测结果及与最早激动点的距离。对于起源于或激动出口在GCV/AIV的VAs,若左冠窦或其邻近的左心室心内膜靶点满足与GCV/AIV最早激动点距离短于13.5 mm、aVL/aVR导联Q波比值<1.45,预测可在此处成功消融。当在AMC下方左心室心内膜或左冠窦处的最早激动点满足I导联起始r波、与GCV激动时间相差小于8 ms时,预测可在此处成功消融GCV起源VAs。当上述方法不成功或理想靶点位于RVOT间隔部最左侧,尤其当RVOT激动时间仅轻微落后于AIV且两者距离小于10 mm时,也可在RVOT间隔部消融。消融前务必确认肺动脉瓣水平和左前降支走行,若在肺动脉瓣水平上方放电很可能损伤左主干,而在肺动脉瓣水平下方2~3 cm处RVOT与左前降支距离仅为2 mm,此处消融很可能损伤左前降支。研究显示在心内膜侧消融左心室顶部起源VAs的即刻成功率约为56%~71%[18],远期复发率很低。
3.4 经心包穿刺途径消融
若上述方法均不可行或不成功,最后可考虑经心包穿刺途径消融。当GCV/AIV或可到达区起源VAs满足Ⅲ/Ⅱ导联R波比值>1.25或aVL / aVR导联Q波比值>1.75时,提示需行心包穿刺消融[2]。当左心室顶部起源VAs在冠状静脉、主动脉窦、LVOT或RVOT心内膜消融均失败,若满足aVL/aVR导联Q波比值>1.85、V1导联R/S比值>2、V1导联无q波三项中至少两项,预测经心包穿刺途径消融能成功[8],它们多提示VAs起源于左心室顶部偏外侧区。aVL/aVR导联Q波比值也可用于预测主动脉窦与左心室顶部连接处起源VAs的成功消融靶点,当比值分别为≤ 1.415、1.416~1.535、1.536~1.740、>1.740,提示靶点分别在主动脉窦、主动脉瓣下、GCV/AIV、心包穿刺心外膜。心包穿刺消融的限制主要有:存在厚脂肪层,毗邻冠脉或膈神经,左心耳妨碍操作等。消融前需行冠脉造影,并通过高能量输出起搏确认膈神经走行。对于上述方法消融不成功,最终行心包穿刺消融左心室顶部起源VAs的即刻成功率仅为22%,远期成功率为17%,39%的患者因邻近冠脉而放弃消融[8]。
3.5 新策略
目前消融方面还有下列进展。姚焰团队发现左心室顶部起源VAs存在消融“延迟效应”[11],即在心内膜侧或GCV最早激动点谨慎消融,如有效则重复放电3次左右,即使VAs再发亦结束消融,68%的术后即刻未成功的患者在术后3个月随访时VAs消失。心肌壁内病灶在左心室顶部区域并不少见,多数经心内外膜序贯单极消融可消除,少数需经心内外膜同步单极消融消除[16]。电生理医师对于不可到达区起源VAs常常束手无策,应用上述所有消融方法的即刻成功率也不到一半[3],目前的主要策略是在GCV或心内膜侧邻近部位消融[4],少数患者可尝试在交通支静脉消融[3],也有个案报道经心包穿刺在不可到达区从小功率开始(5 W)逐渐滴定至20 W消融,同步行冠脉造影,最后成功消除VAs且未损伤冠脉。其它消融新策略还包括:应用磁导航技术指导消融,GCV内冷冻消融,在GCV与左心室心内膜最早激动点行双极射频消融,在支配病灶血供的冠脉分支或病灶处血液回流的间隔支静脉行酒精消融[6-7],也有报道外科经全胸骨切口或左侧肋骨小切口在不可到达区行冷冻消融,或者胸腔镜下应用机器人操作导管在不可到达区消融,此外切除双侧心脏交感神经也能消除不可到达区来源VAs,以上多为个案报道,技术改进、患者筛选、大样本试验以及远期效果与安全性等还需要进一步研究。
3.6 并发症
消融左心室顶部起源VAs的并发症虽然少见,但若出现可能后果严重。此处消融最需警惕血管损伤,包括冠脉痉挛或狭窄,GCV/AIV穿孔致心包积液或心包填塞。膈神经损伤、主动脉瓣损伤等鲜有报道。新近报道在左冠窦及其下方左心室心内膜行射频消融,术后反复出现心包填塞,MRI显示在左冠窦下方左心室前壁基底部出现一假性动脉瘤(CT误诊为左心耳),经外科缝扎后好转,应引起注意。
4 小结
左心室顶部起源VAs较为常见,因解剖复杂、毗邻冠脉、覆有脂肪层等原因,其消融一直被视为挑战。体表心电图可辅助病灶定位但常常存在偏差,深入理解解剖关系、系统而精确地标测,是消融成功的关键。冠状静脉窦、心内膜侧邻近部位、心包穿刺等为消融提供了多种路径选择,但均应警惕冠脉损伤。随着对疾病的研究和技术的创新,左心室顶部起源VAs的治疗成功率相信会进一步提高。
