基于常规和三元整合教育方案对超低出生体重儿住院期间父母焦虑抑郁影响的历史对照研究
2019-06-04李丽玲胡晓静ShooLee陆春梅钱葛平张晓波
李丽玲 胡晓静 曹 云 Shoo.Lee 陆春梅 刘 婵 王 丽 钱葛平 张晓波
根据美国疾病控制预防中心(CDC)的数据,美国每年有12.3%的早产儿(<37孕周)出生,而且越来越多的早产儿需要入住NICU[1]。早产中断了母亲正常怀孕的过程,住进NICU,必然会对早产儿父母造成心理和精神压力[2]。有研究证实早产儿父母会经历焦虑、内疚和恐惧等心理[3]。家庭参与式照护是将早产儿父母纳入到NICU照护团队中来,他们可以24 h随意进出NICU陪伴早产儿,有助于促进早产儿康复,减少住院时间,增加父母的自信心和减少焦虑、抑郁情绪,增加满意度[4, 5]。目前中国要实现真正的家庭参与式照护受到场地、医护人员不足和认知等方面的限制尚有难度。探索一种适合中国国情的、临床能够实施的早产儿父母纳入模式至关重要。本研究团队建立了专业人员-父母-住院早产儿的三元整合式健康教育方案(简称三元整合教育方案),是基于家庭参与式照护理念,同时结合了中国目前NICU现况。本文将三元整合教育应用于超低出生体重早产儿(ELBW),并评价了方案是否可以、多大程度上可以缓解ELBW父母焦虑、抑郁水平。
1 方法
1.1 研究设计 历史对照研究。选取复旦大学附属儿科医院(我院)2个年度ELBW连续样本,对照组(2016年4月1日至2017年2月28日)予常规护理教育方案,实验组(2017年4月1日至2018年3月31日)予三元整合教育方案,比较不同方案父母焦虑、抑郁程度的差别和父母出院前和入院时焦虑、抑郁水平。
1.2 伦理 本研究获得我院医学伦理委员会审批[复儿伦审2017(148号)]。
1.3 纳入标准 同时满足以下条件:①胎龄<32周;②出生体重<1 000 g;③未发现先天畸形;④生后24 h内转入NICU;⑤父母口头知情同意接受常规护理教育方案,愿意参加三元整合教育方案。
1.4 排除标准 符合以下任意1条排除,①父母智障、精神障碍或存在语言交流等障碍;②父母离异或者有重大精神创伤者;③住NICU中家长放弃治疗者;④非患儿父母参加教育者;⑤出院前缺失焦虑和抑郁评分者。
1.5 三元整合教育方案
1.5.1 建立新生儿教育团队及职责 ①人员组成:NICU主任及新生儿专业的护理部副主任为团队负责人,成员包括护士长、医生、宣教护士、母乳喂养咨询师、社工、心理咨询师、上海市妇联家庭教育督导员等16人。②职责:建立3项制度和1个平台,包括教育小组的人员职责制度、服务制度和监督制度,通过微信平台建立ELBW家长教育群。团队负责人:总体安排课程,跟进项目进展情况;护士长和医生:审查备课和督促教学计划;宣传护士:准备授课场地、组织不同方式听课、宣传海报等,配合社工工作;母乳咨询师、心理咨询师、医护专家:授课及床旁培训;社工:课前对家长心理疏导;家庭教育督导员:监督指导方案运作过程。
1.5.2 建立课程内容 在借鉴国外对ELBW家长知识技能培训内容和专家咨询的基础上[6, 7],同时考虑了ELBW家长的需求,按照ELBW的发育、发展特点建立了在院期间、出院后居家的系统的护理教育课程,ELBW父母在住院期间需要完成所有的课程,住院时间<4周者需要在出院前将缺漏的课程补全。①每周1次家长学校面对面授课,设置的课程19项(表1)。②在面对面授课前播放NICU或新生儿病房场景(病房环境、人员、医生和护士工作实况等)和工作情景(如早产儿喂养、沐浴、拍嗝等)视频,并在ELBW家长教育群每周同步转播授课和场景、工作情景视频。③在出院前1周请家长进入NICU和新生儿病房进行参与式照护,予专门的空间(家庭房间)进行床旁培训。第1 d学习感染控制预防措施:使用温度计、尿布秤、体重秤、监护仪,拥抱早产儿;第2 d学习管饲或经口喂养:检查奶液、观察和记录喂养情况,称体重; 第3 d学习肌肤接触:进行袋鼠式护理、给宝宝洗澡、更换尿布;第4 d学习识别病情变化征兆:吸氧、寻求帮助、急救复苏的方法;第5 d学习早产儿使用药物治疗的目的:在护士监督下给宝宝喂口服药物,学会汽车安全座椅的使用。
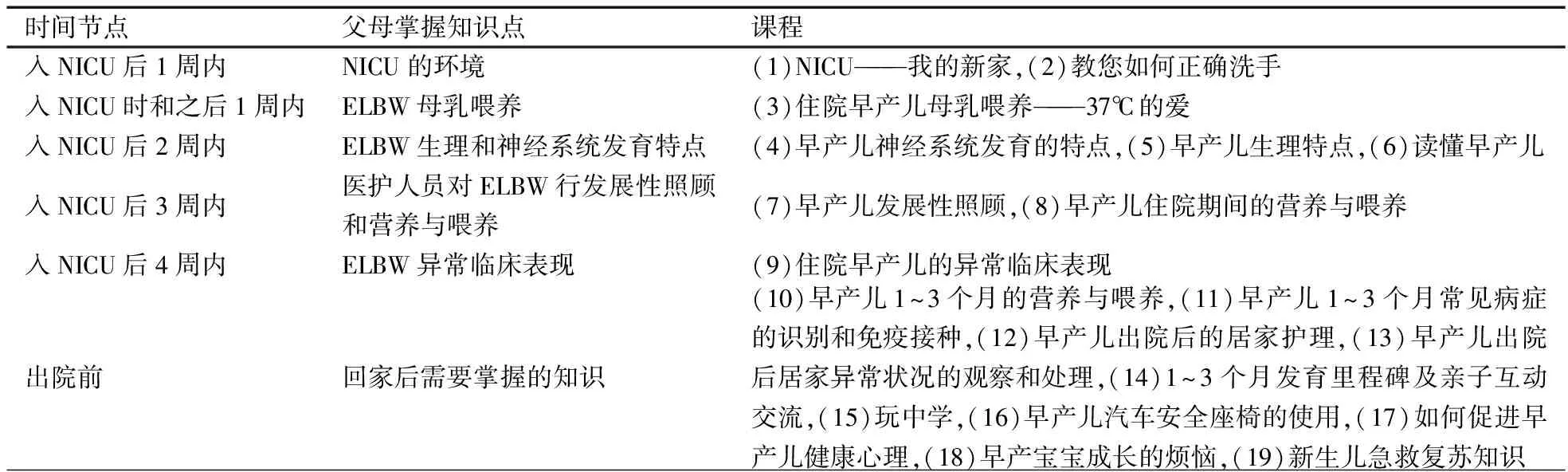
表1 ELBW家长三元整合式教育方案课程和时间节点
1.6 常规教育 ①入院时常规宣教; ②每月1次面对面的集体健康教育(早产儿母乳喂养、早产儿异常症状体征的观察和早产儿出院后居家安全照护);③集体健康教育后发放患儿的照片给家长,鼓励父母制作鼓励和爱的语言卡片给医护人员贴在患儿的暖箱上,每周二、四和六电话了解患儿病情;④出院前常规宣教。
1.7 评价工具和方法 采用经过中文信度和效度检验的贝克焦虑量表 (BAI)[8, 9]和贝克抑郁量表第2版[10, 11](BDI-Ⅱ)作为评价工具;把自评完成后的BAI量表项目的分数相加为粗分,×1.19为标准分。 BAI 15~25为轻度焦虑,~35为中度焦虑,>36分为重度焦虑; BDI-Ⅱ 0~13分为无抑郁,~19分为轻度抑郁,~28分为中度抑郁,~63分为重度抑郁;新生儿科的宣传护士向父母说明、发放、监督填写(避免家长间的交流)和回收量表,父母第1次参加家长学校上课前和患儿出院前24 h内2次填写2个量表。

2 结果
2.1 一般情况 对照组符合本文纳入标准的ELBW 78例,排除放弃治疗8例、缺失出院前BAI和BDI-Ⅱ评分2例、观察截止日仍未出院4例,64例ELBW进入本文分析。实验组符合本文标准的ELBW 95例,排除放弃治疗9例、缺失出院前BAI和BDI-Ⅱ评分7例,79例ELBW进入本文分析。两组ELBW及其父母的一般情况见表2。实验组ELBW平均孕周小于对照组,试管婴儿比例高于对照组,机械通气时间长于对照组,差异均有统计学意义。母乳喂养率实验组明显好于对照组,父母亲的年龄和文化程度相当,差异无统计学意义。
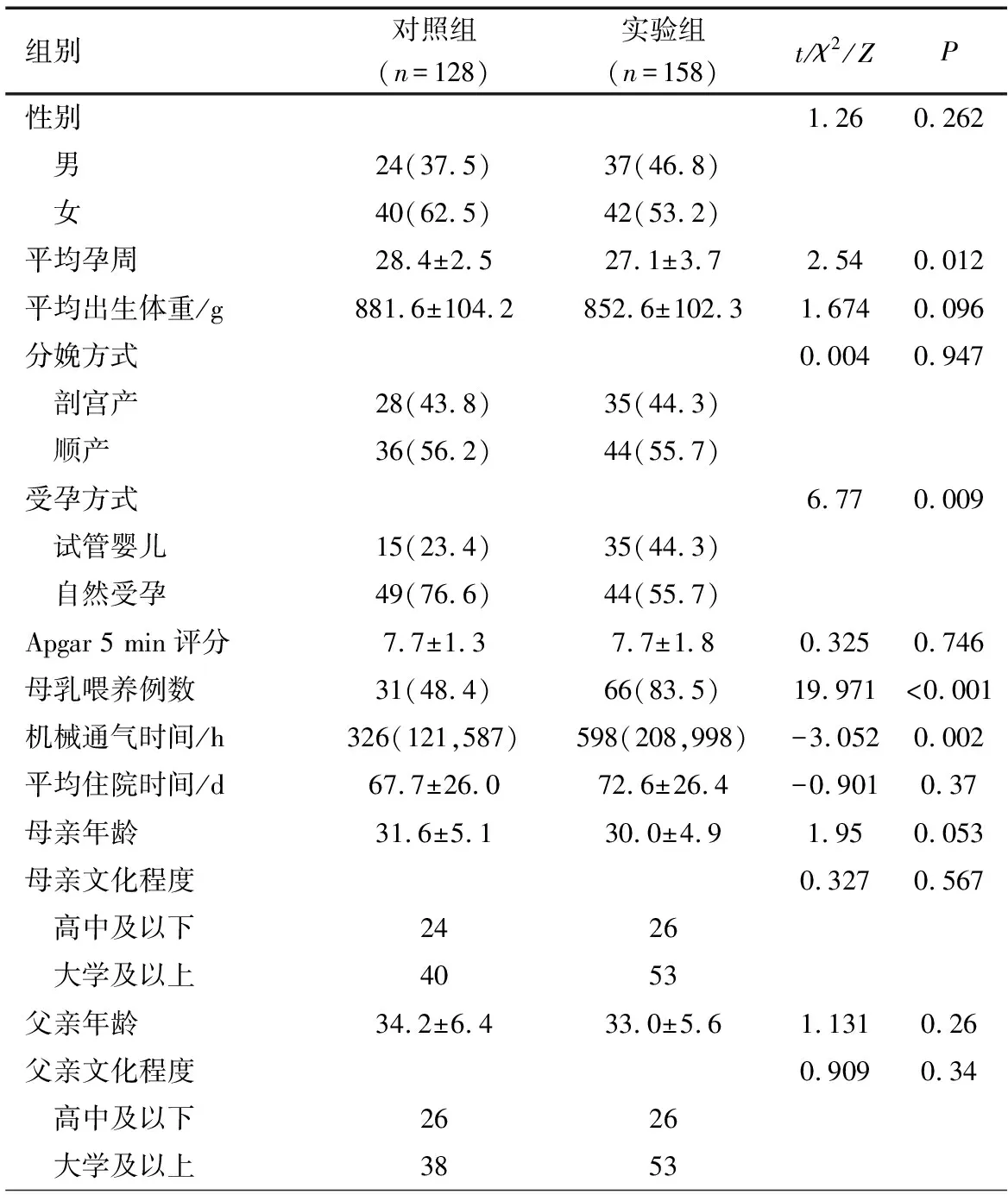
表2 两组ELBW及其父母的一般情况[n(%)]
2.2 对照组与实验组的父母出、入院时的焦虑、抑郁情况比较 表3显示,①入院时实验组和对照组BAI粗分、BAI标准分和BDI-Ⅱ评分,中重度焦虑和中重度抑郁的比例,差异均无统计学意义;②实验组和对照组出院时较入院时BAI粗分、BAI标准分和BDI-Ⅱ评分均明显下降,中重度焦虑和中重度抑郁的比例均有明显下降,差异均有统计学意义;③出院时实验组较对照组BAI粗分、BAI标准分和BDI-Ⅱ评分均明显下降,差异均有统计学意义,中重度焦虑和中重度抑郁的比例虽均有所下降,但差异均无统计学意义。
2.3 对照组与实验组的父母出入院时的焦虑、抑郁改善情况比较 表4显示,实验组焦虑(BAI粗分、BAI标准分)和抑郁(BDI分值)评分改善值好于对照组,差异有统计学意义。
2.4 父亲和母亲出、入院时的焦虑和抑郁改善情况比较 表5显示,①入院时父亲的BAI粗分、BAI标准分和BDI-Ⅱ评分均高于母亲,差异均有统计学意义;②父亲和母亲出院时较入院时的BAI粗分、BAI标准分和BDI-Ⅱ评分均明显下降,差异均有统计学意义;③出院时BAI粗分、BAI标准分父亲与母亲差异均无统计学意义,BDI-Ⅱ评分父亲仍高于母亲,差异有统计学意义。

表3 对照组与实验组的父母出、入院时的焦虑、抑郁情况比较[n(%)]
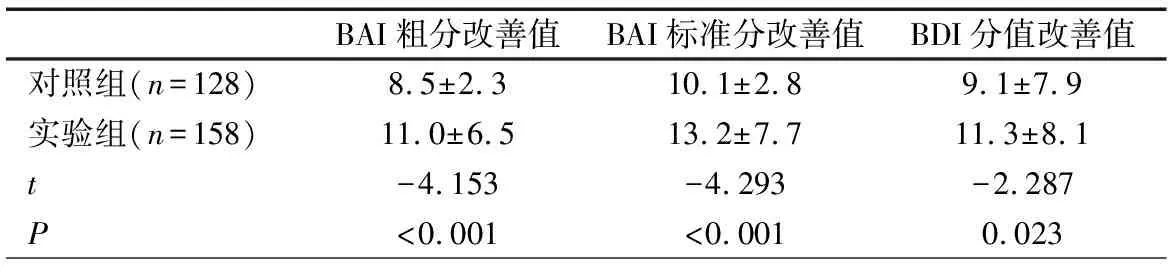
表4 对照组与实验组的父母出入院时的焦虑、抑郁改善情况比较
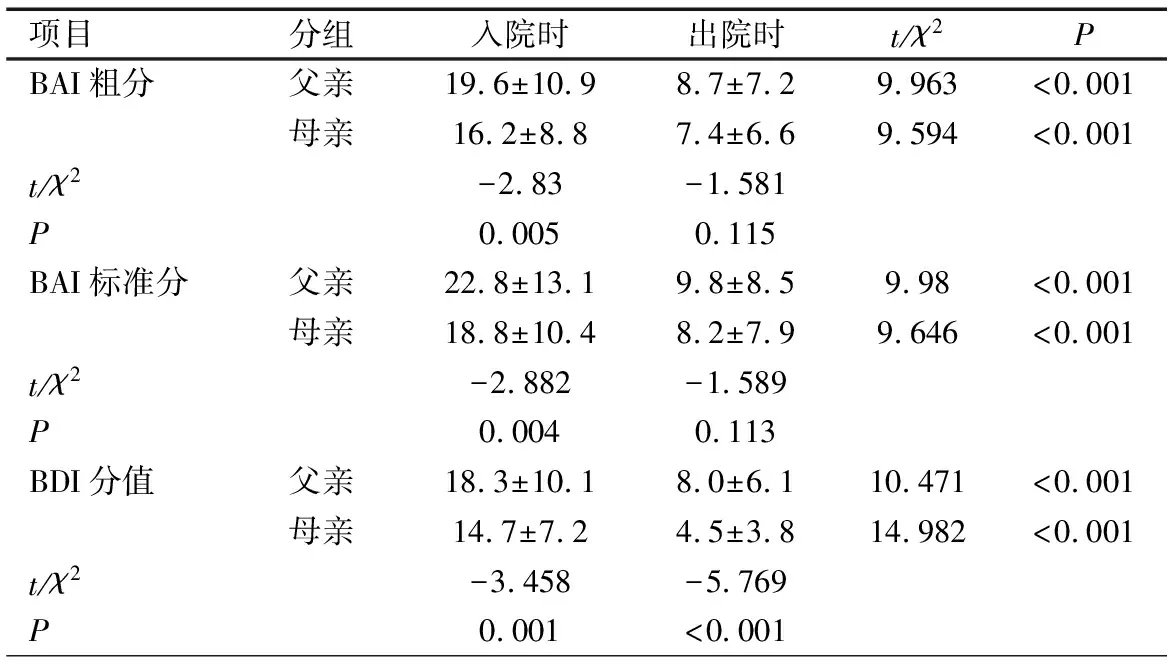
表5 入院和出院时父亲与母亲的焦虑、抑郁水平比较
3 讨论
3.1 入住NICU的早产儿父母是发生焦虑、抑郁的高风险人群 研究报道,10%~15%的正常足月儿母亲,2%~5%的父亲在产后会经历抑郁,新生儿入住了NICU,则有38%的母亲和11%的父亲会经历抑郁[12]。NICU患儿的父母焦虑、抑郁的主要原因包括:①早产或者患儿本身患有的疾病;②不能够及时地正常地行使父母的职责;③不了解NICU的环境以及工作内容,例如NICU的监护仪、呼吸机、灯光以及婴儿身上的各种导管都是父母焦虑的来源[13];④与NICU的医护人员之间的关系不熟悉等[14]。母亲失去了照护婴儿的角色是最主要的焦虑来源[15]。NICU婴儿父母的焦虑、抑郁反应对婴儿的临床结局有负面的影响,母亲的焦虑、抑郁会影响食欲,影响乳汁的分泌,通过肾上腺素机制导致了泌乳激素的抑制,从而也减少了乳汁的分泌,情况持续就会导致母乳停止分泌,进一步影响了母婴之间的联系[16, 17]。缺少母乳喂养,对于早产儿来说除了影响生长发育以外,还增加了坏死性小肠结肠炎(NEC)、感染等风险,导致住院时间延长。强调NICU的医护人员在关注婴儿的健康和照护的基础上,应该关注其父母的情感反应。一项系统评价显示,有效的信息沟通、父母能够参与早产儿的照护、感觉可以保护婴儿、可以提供给婴儿个体化的照护、可以和NICU医护人员进行积极的沟通等,都可以帮助NICU早产儿父母有效应对压力[18]。
3.2 三元整合教育与常规教育的差别 常规NICU家长教育方法主要是:在入院时、出院时对父母进行宣教,NICU期间组织家长学校,父母会表达对孩子所有焦虑,也会咨询早产儿特点、如何照护等问题,获得解答之后,他们表现出非常满足,也非常感激医护人员付出的努力。三元整合教育方案是基于目前中国NICU条件下设计的,既利用4周时间体现了早产儿照护需要的完整教学内容,又利用出院前1周家长到NICU的陪伴,实践了教学中的知识点,也学习了具体如何照护早产儿的细节,使得父母有充分的信心回家照护早产儿。
既往对降低早产儿父母焦虑、抑郁进行的其他各种干预研究,例如通过对早产儿父母进行个体化支持、教育沟通等来降低其压力水平,效果并不一致[19-21];由心理学家和护士直接进行以早产儿父母为中心的沟通,对减轻早产儿父母的压力没有任何作用。如果给予早产儿父母NICU的相关信息,面对面地培训照护,再进行心理训练,与其他父母分享经验(父母与父母之间的支持),可明显降低父母焦虑、抑郁的水平[22]。一项由Matricardi等[23]开展的研究中,在意大利一家医院的NICU,护士培训42名早产儿的父母如何观察他们的宝宝和抚触,以增强父母对婴儿照护的参与度,与对照组(使用常规的教育方法)比较发现,干预组母亲角色转换的焦虑明显下降(P<0.001)。也有研究发现,过早地让父母参与到照护婴儿的救治过程,增加了父母的压力[24]。三元整合教育方案采用了多样化的教育方式,包括视、听、说和做[25],同时也避免了过早地让父母参与到照护婴儿的救治过程,积极鼓励早产儿父母与父母之间的互相支持,充分结合了前人的研究结果以及中国NICU的现况。三元整合教育方案不完全等同于西方国家的家庭参与式照护,结合了家庭参与式照护的其他重要内容[26],同时对常规宣教做了实质性的改进。
3.3 三元整合教育与常规教育对改善早产儿父母焦虑、抑郁效果 应用二种方案的父母在年龄、文化程度上差异无统计学意义,随着住院时间的延长,两组患儿的父母焦虑、抑郁水平都有明显下降,研究表明,随着婴儿出生后时间的延长,父母的焦虑、抑郁水平会有所下降,可能与逐渐适应了早产儿住在NICU的事实、NICU医护人员对患儿病情的解释,以及患儿病情逐渐稳定使得父母的焦虑、抑郁情绪有所缓解有关,但仍有3.1%~12.5%的父母存在中重度的焦虑或者抑郁,也有文献报道,13%的母亲在早产儿生后27个月随访时仍然有抑郁表现[ 27]。也有研究发现,早产儿在NICU住院30 d的时候评估其父母,发现15%的母亲和8%的父亲存在产后抑郁的表现[28]。应用了三元整合式教育的实验组的焦虑、抑郁改善程度更大,入院时两组的评分差异无统计学意义,出院时的中重度焦虑、抑郁的比例两组差异无统计学意义,但是BAI和BDI-Ⅱ评分实验组明显低于对照组。对于两组患儿临床的影响来看,虽然实验组的平均孕周和出生体重明显小于对照组,试管婴儿比例更高,机械通气时间更长,但住院天数并不多于对照组,在教育过程中降低了父母焦虑、抑郁水平的同时增加了母乳喂养比例,所以三元整合教育方案对于ELBW是有临床意义的。
早产儿母亲分娩之后仍然住在产科病房,而早产儿的父亲一路陪伴婴儿进入NICU,并首当其冲接受了NICU医生告知的早产儿的一切病情变化的可能及其预后,他们除了接受这些应激以外,还需要考虑为早产儿的住院承担巨额费用,考虑工作、家庭和经济压力,考虑家庭中妻子的健康状况、早产儿的病情,这些都是焦虑和抑郁的原因,所以通常父亲需要特别的情感支持。有研究表明,约1/3的父亲在婴儿住院期间有抑郁的症状,并且可以持续35 d左右[29]。本研究中发现,父亲的焦虑、抑郁水平明显高于母亲,而在出院时,父亲的焦虑水平与母亲差异无统计学意义,但是抑郁水平仍然高于母亲,可能与宝宝即将回家,面临着社会和经济问题有关。在一项对NICU患儿父母亲的产后抑郁的调查发现,在婴儿出生4个月后父亲仍具有很高的产后抑郁评分,33%的父亲符合产后抑郁的诊断,而母亲只有9%[30]。
通过三元整合的健康教育项目,本研究针对NICU住院的ELBW家庭教育时期前移的规范化管理,得出的结果与何利等针对较大的早产儿的研究结果一致[31]。
3.4 不足与局限性 本文为历史对照研究,对照组与实验组均在一所医院同一医护人员中进行,缺少洗脱期,可能会造成实验组方案会沾染到对照组方案。国外对NICU父母的压力测定采用的是NICU父母应急评分(Parental Stressor Scale ,PSS: NICU)来进行的,该量表没有针对中国人群的信效度测评,故采用了经典的贝克BAI和BDI-Ⅱ来进行评估。
致谢
感谢上海市妇联家庭教育指导服务项目——特殊需要儿童家庭和特殊家庭的家庭教育指导项目以及Canada-China Clinical Research Program(Effects of family-integrated care on parental mental health and behavioural improvement of very premature infants)的支持。
