二代测序技术诊断难治性结核性脑膜炎合并血管炎一例
2019-05-30毛文静胡琨关鸿志李世英刘昊刘斌
毛文静 胡琨 关鸿志 李世英 刘昊 刘斌
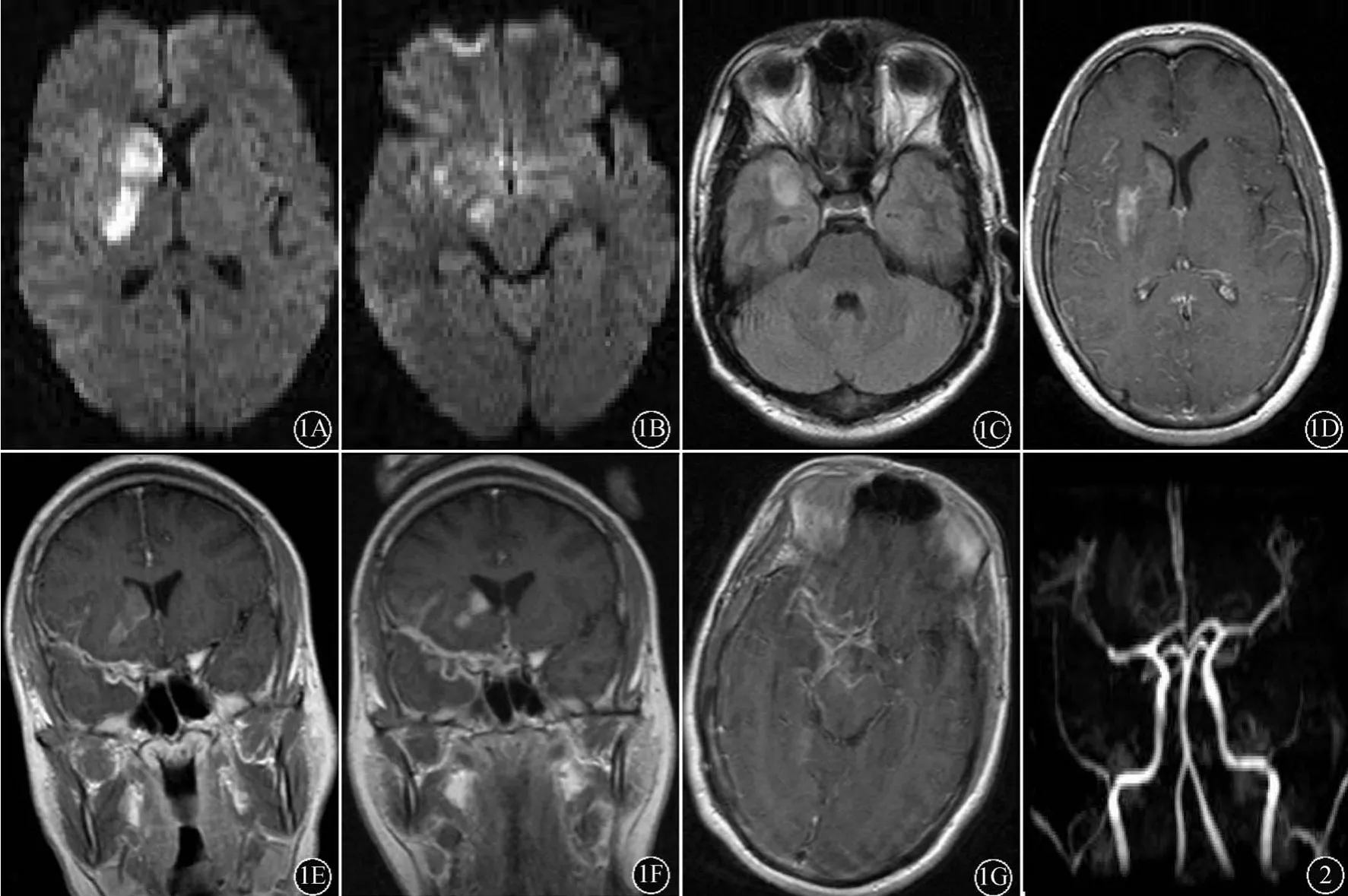
图1 患者头颅磁共振检查(2017-06-10)结果:DWI像示右侧放射冠-基底节区高信号(A),右侧大脑脚异常高信号(B),FLAIR像示右侧颞叶高信号(C),增强扫描示右侧放射冠-基底节区片状强化影,右侧外侧裂区多发线样强化影(D、E);2017-06-26复查头颅磁共振增强扫描示右侧额颞部-外侧裂区、大脑前纵裂及环池多发线样强化影(F、G)图2 患者MRA检查显示右侧大脑中动脉局限性狭窄
1 病例报告患者男,22岁,海员,菲律宾籍。主因“左侧肢体无力6 d”于2017-06-08入院。6 d前醒后发现左侧肢体无力,不能持物、抬举及行走,伴头痛、发热。2017-06-02于外院行头部DWI检查,结果显示右侧基底节区高信号,诊断为“脑梗死”。给予改善循环、抗炎等治疗6 d(具体不详),患者病情无好转,遂转入作者医院。入院查体:体温37.9℃,脉搏86次/min,呼吸20次/min,血压121/68 mm Hg(1 mm Hg=0.133 kPa);意识清楚,语言流利,双眼球各向运动自如,无眼震,瞳孔右侧直径约5.0 mm,左侧约3.5 mm,对光反射存在;左侧鼻唇沟浅,伸舌左偏;左上肢肌力0级,左下肢肌力Ⅲ-级,肌张力低,腱反射(+);右侧肢体肌力Ⅴ级,肌张力正常,腱反射(++);左侧Babinski征(+),右侧(-);感觉检查正常;颈抵抗,颏胸距3横指,Kernig征(+);心、肺、腹查体未见异常。血常规检查结果显示白细胞13×109/L,血钠123 mmol/L,血氯94 mmol/L。肥达氏反应、外斐氏反应、出血热抗体、布氏杆菌抗体、血涂片查疟原虫结果均阴性。肺CT检查显示两侧胸膜黏连,右侧胸膜肥厚。2017-06-10脑MR及增强检查结果显示右侧放射冠-基底节区、右侧大脑脚片状高信号,考虑梗死灶;右侧颞叶异常信号,不除外炎性病变;右侧基底节区可见片状强化,右侧外侧裂区多发线样强化(图1)。颅脑MRA示右侧大脑中动脉局限性狭窄(图2)。头颅MRV扫描检查未见明显异常。2017-06-10行腰穿脑脊液检查显示,脑脊液颜色微黄,压力、白细胞数及蛋白水平增高,氯化物及糖水平降低(表1)。脑脊液细胞学提示呈淋巴细胞为主的反应(图3)。脑脊液抗酸染色及墨汁染色均阴性。临床考虑结核性脑膜炎(tuberculous meningitis,TBM)继发血管炎致血管闭塞。给予异烟肼0.6 g(1次/d)+利福平0.45 g(1次/d)+吡嗪酰胺0.5 g(3次/d)+左氧氟沙星注射液0.3 g(1次/d)+地塞米松注射液10 mg静脉注射(1次/d)抗结核及抗炎等治疗。多次进行血、脑脊液培养均未发现细菌、真菌生长。抗结核治疗16 d后患者病情仍无明显好转。2017-06-26复查脑MR检查显示:右侧放射冠-基底节区梗死病灶较前扩大,右侧额颞部-外侧裂区、右颞叶炎性病灶较前进展,脑膜强化范围较前增大(图1)。复查脑脊液结果显示,脑脊液黄色微浑浊,压力及白细胞数均较前有所下降,脑脊液生化指标较前变化不大(表1)。应用脑脊液二代测序技术检查(北京协和医院与华大基因研究院脑脊液NGS研究项目)发现脑脊液结核分枝杆菌的基因序列数为15条,而其他细菌、真菌、病毒、寄生虫、支原体均为阴性,符合TBM诊断。适当调整药物治疗方案:异烟肼1.2 g(1次/d)+利福平0.45 g(1次/d)+吡嗪酰胺0.5 g(3次/d)+乙胺丁醇0.75 g(1次/d)。2017-07-05再次复查脑脊液显示,外观淡黄色,压力、氯化物及糖含量已接近正常,白细胞数及蛋白含量较前明显下降(表1)。经强化抗结核治疗21 d,患者无发热、头痛、呕吐,可独立行走,左上肢可抬举,病情好转出院。
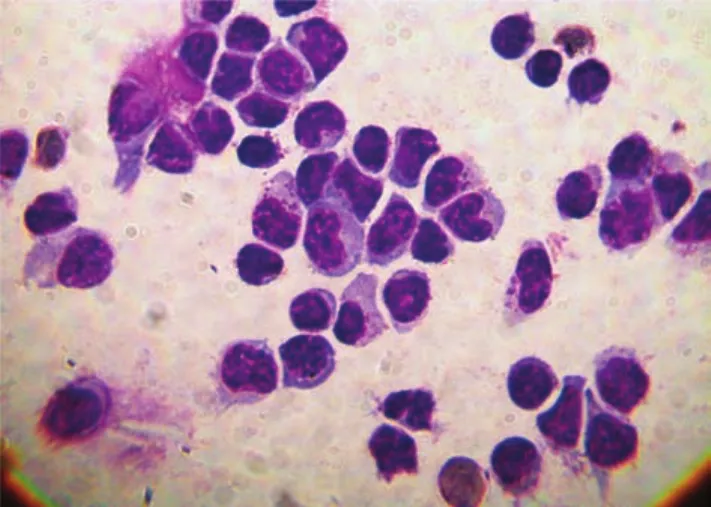
图3 患者2017-06-10脑脊液细胞学检查可见以淋巴细胞反应为主(MGG染色,×1000)
2 讨论TBM是结核分枝杆菌侵入蛛网膜下腔,引起脑脊膜炎性疾病,是最常见、最严重的肺外结核病之一,约占结核病的5%~15%[1]。结核分枝杆菌可侵犯血管引起结核性血管炎,导致血管闭塞,继发脑卒中。少数TBM患者以脑血管炎或脑卒中为主要表现,病情严重且确诊比较困难。
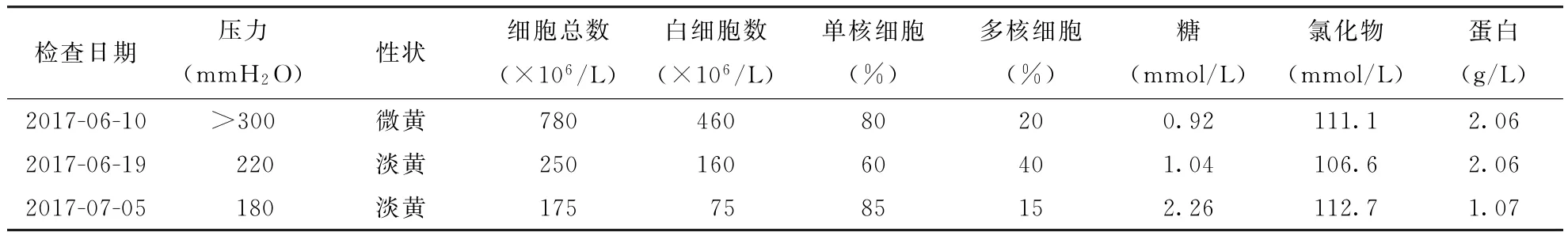
表1 患者3次腰穿脑脊液检查结果
该病例具有以下特点:(1)临床特点:为青年男性,急性起病,表现为发热、头痛,偏瘫症状,查体可见颈抵抗,左侧中枢性面舌瘫,右侧瞳孔大,左侧肢体肌力差,左侧病理征(+),Kernig征(+);(2)影像学特点:头部磁共振检查可见右侧大脑中动脉、右侧大脑后动脉穿支供血区脑组织缺血梗死,增强可见右侧外侧裂脑膜增厚、强化;(3)实验室检查特点:腰穿压力高,脑脊液白细胞数高,单核细胞增高为主,脑脊液糖及氯化物低,蛋白高。本例患者TBM临床症状不典型,无结核接触史,脑脊液抗酸染色阴性,尽管影像学和脑脊液检查结果支持TBM,但抗结核药物治疗效果欠佳,给确诊带来一定难度。最终应用二代测序技术在患者脑脊液中检测出结核分枝杆菌基因序列,符合结核分枝杆菌感染,并排除其他感染病原体。
既往TBM的确诊主要依靠脑脊液(改良)抗酸染色、脑脊液结核菌培养和脑脊液PCR检查等[1-2]。近年来脑脊液二代测序(next-generation sequencing,NGS)正在逐渐被应用于中枢神经系统感染性疾病的诊断[3-4]。NGS又称为下一代测序技术和高通量测序,其采取并行测序的理念,可一次性对几百万到十亿条DNA分子进行测序,可检测细菌、真菌、寄生虫和病毒等病原体,是一种较一代测序通量更高、成本更低、用时更短且自动化程度更高的测序技术[5]。2014年,Charles等报道了世界第一例通过NGS检测诊断的神经系统感染病例[6]。随后我国学者先后报道了利用NGS检测出疱疹病毒、李斯特菌、布氏杆菌等相关病原体引起的中枢神经系统感染病例[7-9]。
TBM在发病早期临床症状不典型,且实验室检查及影像学检查亦缺乏特异性,易导致漏诊或误诊。二代测序技术避免了传统细菌培养的弱点和缺点,是一种先进的、完全的定量分析工具,不仅可对感染细菌的种类做出鉴别,还可相对定量检测标本中DNA含量及丰度。在临床工作中,应用二代测序技术对非典型、难治性中枢神经系统感染性疾病进行及时诊断,进而及时治疗,可改善患者预后。
