慢性淋巴细胞性甲状腺炎合并甲状腺结节的诊疗分析
2019-05-29史加宁贾文俊刘永鹏
张 磊,汤 铜,史加宁,李 佳,郑 璐,贾文俊,刘永鹏,方 晶
(安徽医科大学第二附属医院甲乳外科,合肥 230601)
慢性淋巴细胞性甲状腺炎(chronic lymphocytic thyroiditis,CLT)是一种常见的慢性甲状腺自身免疫炎症性疾病。在临床上甲状腺结节如果存在CLT背景,那么鉴别结节的性质的难度就会增加,其手术方式也无统一标准。本文回顾性分析本院手术治疗的41例CLT合并甲状腺结节患者的临床资料,探讨其诊疗特点。
1 资料与方法
1.1一般资料 本院2016年6月至2017年8月经手术治疗的CLT合并甲状腺结节的患者41例。其中男5例,女36例;患者年龄20~67岁,中位年龄50.0岁。其中良性结节组患者21例,恶性结节组患者20例。两组患者的年龄构成比差异无统计学意义(P=0.071),性别构成比差异无统计学意义(P=0.663)。
1.2术前检查 41例患者术前均行超声检查。超声对结节的评估包括回声、钙化(如果粗大钙化合并微钙化,其恶性程度与微钙化相似,将其视为微钙化[1])、边界、形态、血流情况以及TI-RADS分级。部分患者术前行颈部CT、穿刺细胞学检查。41例患者术前均行甲状腺功能总三碘甲状腺原氨酸(TT3)、总甲状腺素(TT4)、游离三碘甲状腺激素(FT3)、血清游离甲状腺素(FT4)、促甲状腺素(TSH)检查,3例TSH降低,26例正常,12例增高;28例患者行甲状腺相关抗体甲状腺球蛋白抗体(TG-Ab)、甲状腺过氧化物酶抗体(TPO-Ab)检查,25例TG-Ab升高,3例正常;18例TPO-Ab升高,10例正常。仅1例TG-Ab和TPO-Ab同时在正常范围。
1.3手术方法 本组患者均行术中冰冻检查,冰冻诊断的准确度为92.68%,敏感度为94.74%,特异度为90.91%。患者依据冰冻报告,并结合术前影像学检查以及穿刺细胞学结果决定手术方式。22例良性组患者中有13例行患侧腺叶全切(1例加行患侧Ⅵ区清扫)或次全切除术,6例行患侧腺叶及峡部+对侧次全切除术(其中3例行患侧Ⅵ区清扫),3例行甲状腺全切术。19例恶性组患者中有10例行患侧腺叶+峡部切除术(5例加行对侧次全切除术),其中有6例行患侧Ⅵ区清扫;9例行甲状腺全切术,其中有6例行患侧Ⅵ区清扫(4例加行患侧颈侧区清扫),2例行双侧Ⅵ区清扫。

2 结 果
2.1超声特征 超声描述较为完整并经术后病理确诊的结节有54个,其中恶性结节26个,良性结节28个。良性结节组直径为(2.65±1.41)cm,大于恶性结节组的(1.67±1.49)cm(P=0.018)。与良性结节组相比,恶性结节组的超声特征为低回声、微钙化、形态不规则、边界不清楚(P<0.05),血流情况差异无统计学意义(P>0.05),见表1。存在微小钙化或者粗大钙化结节中的恶性结节构成比差异无统计学意义(P=0.181)。各项超声特征诊断CLT合并甲状腺恶性结节的敏感度、特异度、阳性预测值、阴性预测值见表2。甲状腺结节TI-RADS分级3、4a、4b、4c级的恶性率分别为20%(1/5)、27.8%(5/18)、47.6%(10/21)、100%(10/10),各组间差异有统计学意义(P=0.002)。ROC曲线提示,TI-RADS分级诊断良、恶性结节的最佳诊断界点为4b,即视<4b为良性,以≥4b为恶性,TI-RADS诊断良、恶性结节的AUC为0.688(P=0.010),灵敏度为76.92%,特异度为60.71%,阳性预测值为64.52%,阴性预测值为73.91%。
2.2术后病理 术后病理证实良性病变有21例,包括CLT 11例,CLT合并结节性甲状腺肿9例,合并滤泡性腺瘤1例;恶性病变有20例,包括乳头状癌18例,淋巴瘤1例,滤泡癌1例。在18例CLT合并甲状腺乳头状癌(PTC)的患者中,单发病灶有10例,多发病灶有7例(单侧3例,双侧4例);微小癌有13例,其中有4例为双侧微小癌。
2.3淋巴结清扫结果 本组共有13例CLT合并PTC患者行Ⅵ区清扫,术后11例病理证实为淋巴结转移,2例阴性;有3例患者行颈侧区清扫,3例病理均证实为淋巴结转移。另有1例CLT合并滤泡癌的患者行患侧Ⅵ区及颈侧区清扫,术后病理证实淋巴结为阴性。
2.4术后情况及随诊 部分患者术后出现低钙血症,均在短期内恢复正常。1例声音嘶哑,1个月后恢复正常。有9例恶性患者术后行131I治疗,1例淋巴瘤患者术后行放疗。门诊随访包括超声检查、甲状腺功能测定及调整甲状腺激素水平。2例PTC患者术后复发,2例良性病变患者术后的残存甲状腺发现结节,其余患者均恢复良好。2例失访,随访率为95.1%,随访时间为3~17个月,中位随访时间8.0个月。
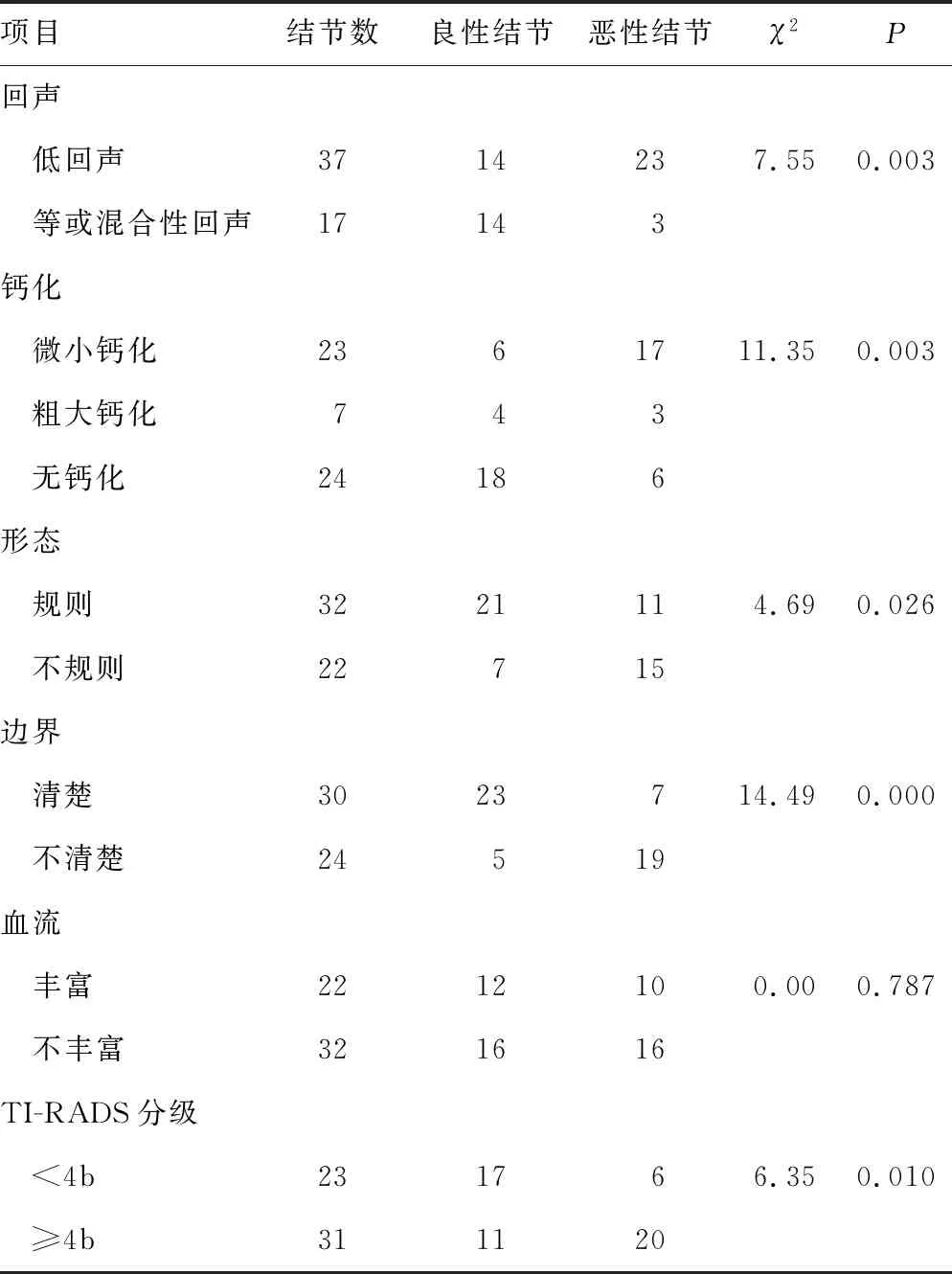
表1 CLT合并甲状腺结节的超声特征(n)

表2 各恶性特征诊断CLT合并甲状腺恶性结节的敏感度、特异度、阳性预测值及阴性预测值[%(n/n)]
3 讨 论
慢性淋巴细胞性甲状腺炎(CLT)临床上主要通过病理和/或检测患者的TG-Ab和TPO-Ab来确诊。在CLT人群中发现甲状腺结节较为普遍,其病理改变多为增生性结节,可合并腺瘤、甲状腺癌等。
超声在评估甲状腺结节中具有重要地位。本组资料发现恶性结节的超声特征包括微钙化、低回声、形态不规则以及边界不清楚(P<0.05),纵横比大于1和颈部淋巴结病理性肿大也是特征之一[2-3]。需要引起重视的是,一般认为微小钙化在恶性结节的诊断中具有很高价值,粗大钙化则常见于良性结节。但是在本组中,7例粗大钙化患者中有3例为恶性,统计分析发现本组中恶性结节在微小钙化或粗大钙化结节中的构成比差异无统计学意义(P=0.18),OHMORI等[4]也发现粗大钙化在CLT合并PTC中相对多见。因此存在CLT背景的粗大钙化也有相当的恶性风险,尤其是结节伴有不完整的环状钙化,并且钙化的外部能够看到软组织的边缘。本组资料也发现,相较于无CLT背景,超声对于存在CLT背景的甲状腺结节的诊断效能有所降低,本组超声诊断的ROC曲线面积为0.688(P<0.05),低于文献[5]报道。因此,对于结节性质的评估建议结合FNA进行,有利于进一步提高准确性 。
CLT合并结节的手术指征为合并颈部压迫症状或怀疑结节为恶性,单纯CLT或合并增生性结节没有手术指征。本组资料发现CLT合并的恶性结节相对较小(P<0.05),与文献报道一致,因此FNA容易受到抽样不全及技术因素等影响,其结果会有一定比例的假阴性。如BAKKAR等[6]报道了202例FNA后Bethesda系统分级为2类的直径大于3 cm的结节,术后46例(22.8%)为恶性,本组的假阴性率为36.4%。因此,对于FNA未能诊断恶性但是临床评估存在高度风险的患者应定期随诊或者手术。2015版ATA指南建议重复穿刺,如果仍不能确诊但是超声怀疑恶性,则应随访观察结节的增大程度,随访期间结节增大(两个切面的径线增大超过20%)或有甲状腺癌的临床危险因素者可行手术。
CLT合并结节的手术方式目前尚没有统一标准。鉴于多数患者术前怀疑恶性才行手术,临床上也常能遇到冰冻未能确诊而术后诊断恶性的病例,因此初始手术应符合肿瘤的根治性原则,建议基本术式可用单侧腺叶切除。如果术中冰冻提示良性,则可依据术前影像学和术中探查情况,如果对侧也有结节,部分患者(如较小的术前评估考虑良性的增生性结节、结节性甲状腺肿等)可暂时观察;如果决定继续手术,则至少应完全切除结节,笔者认为可行对侧腺叶的大部甚至全/近全切除,尤其是中、重度甲状腺肿的患者。因为(1)目前的研究多认为CLT是甲状腺乳头状癌和淋巴瘤发生的高危因素;(2)可以切除未被发现的癌灶。甲状腺肿瘤具有多灶性、隐匿性的特点。文献报道超过10%的患者可能为双侧癌,也易发现对侧的意外癌[7],在本组18例PTC患者中,多发癌灶有7例(41.2%),其中4例(23.5%)位于双侧,包括1例术后发现的术前超声及术中探查均未提及的对侧微小癌灶。DELRIO等[8]报道在Bethesda系统分级为3类、4类的909例患者中,甲状腺单侧腺叶+峡部切除组与甲状腺全/近全切除组相比,术后病理发现癌灶的比例显著降低,这一结果也证实了上述观点。(3)CLT发展的最终结果是甲状腺功能减退,保留甲状腺组织并不能改变这一结果;(4)能够缓解症状。部分患者由于消除或者减轻了由CLT产生的免疫负荷,内科治疗效果欠佳的一些症状如局部疼痛等可在术后明显缓解[9],本组患者在随访过程中也有这样的表述;(5)不增加手术并发症的风险,且可以避免二次手术带来的较高风险;(6)术后随访如果残存甲状腺发现结节(本组2例),如何给患者解释以及下一步的治疗选择均显被动。
对于术中冰冻考虑恶性的患者,术式选择的重点是甲状腺的切除范围,目前较多学者建议对多发病灶行甲状腺全/近全切除;对于单侧的单发癌灶,NCCN指南建议具有高危因素的患者需行全/近全甲状腺切除术;如果癌灶大于1 cm且小于4 cm,指南建议采取全/近全切除以便131I治疗和随诊,低危患者可行单侧腺叶+峡部切除。美国SEER数据库显示61 775例甲状腺乳头状癌患者的10年相对总生存率、复发率两种术式没有差别[10]。目前有争议的是,不少研究认为CLT是甲状腺癌发生的高危因素,因此较多学者建议单发病灶不论大小均应行甲状腺全/近全切除术。对于微小PTC患者,我国的2016版微小癌诊治指南[11]建议低危患者可行单侧腺叶+峡部切除,但是要注意微小癌不等同于危险小的癌,术式选择同样应该符合根治性的原则。关于病灶同侧的Ⅵ区淋巴结清扫,国内多数学者建议同时进行。此外,这类患者也可存在对侧Ⅵ区的转移淋巴结[12],因此,针对术前影像学或术中探查提示淋巴结异常的患者,应考虑行双侧Ⅵ区的淋巴结清扫。关于颈侧区淋巴结的清扫,鉴于此类患者颈侧区淋巴结转移的假阳性率较高,Ⅱ期颈清不影响预后等,建议严格把握手术指征。证实有淋巴结转移者应该行治疗性清扫[13],预防性清扫目前不提倡[14],建议重视影像学结果,并结合原发灶的位置、大小及术中探查情况慎重选择。
总之,存在CLT背景的甲状腺结节较难评估,尤其应重视存在粗大钙化者。超声和FNA仍然是鉴别的主要方法;此类病变具有多灶性、隐匿性的特点,对术中冰冻为良性的患者应保证手术的彻底性,至少行患侧腺叶切除;对诊断恶性的患者应坚持手术的根治性,至少行单侧腺叶+峡部切除,并清扫中央区淋巴结,建议慎重选择清扫颈侧区淋巴结。
