CDUS、CTA及DSA在颈动脉狭窄病变诊断中的临床价值*
2019-05-27河南省信阳市中心医院神经内科河南信阳464000
河南省信阳市中心医院神经内科(河南 信阳 464000)
程锋
动脉粥样硬化好发于颈动脉,特别是颈内外动脉分叉处,有研究表示,20%~50%的缺血性脑卒中由颈部动脉硬化所致,提示颈动脉狭窄病变与脑卒中间存在密切关联[1]。动脉狭窄程度及动脉斑块性质直接影响患者病程发展与预后,目前数字减影造影(DSA)是评估血管狭窄的金标准,但其检查危险性高,费用昂贵,临床应用性不强,颈部超声多普勒(CDUS)及CT血管造影(CTA)均为无创检查[2]。有研究提示,CDUS及CTA在心血管性疾病中具有良好的应用价值,能准确评估血管狭窄程度、筛查易损斑块[3]。为研究DSA、CDUS及CTA在颈动脉狭窄病变中的诊断价值,我院开展如下研究。
1 资料与方法
1.1 一般资料将我院神经内科2016年1月~2018年1月间收治60例的疑似颈动脉狭窄病变患者纳为研究对象。(1)纳入标准:所有患者均行DSA检查,部分患者行CDUS或(和)CTA检查;均具备完善的影像学检查资料。(2)排除标准:排除碘过敏等检查禁忌者、影像学资料缺失者。(3)病例资料:男39例,女21例,年龄35~71岁,平均年龄(56.47±15.12)岁;其中脑梗死21例,眩晕症24例,短暂性脑缺血发作15例;合并高血压32例,糖尿病21例,高血脂13例,既往吸烟史29例,饮酒史33例。
1.2 检查方法
1.2.1 DSA检查:①仪器设备:SIEMENS AXIOM dTA血管造影机;②检查准备:患者取平卧位,充分暴露双侧腹股沟,消毒后采用2%利多卡因进行麻醉;③检查步骤:使用sledinger技术穿刺股动脉,置入5F导管鞘,经导管鞘在导丝引导下送入5F导管,分别行主动脉弓、劲总动脉、颈内动脉、椎动脉、锁骨下动脉及颅内动脉造影,采集造影图像,观察并记录管腔狭窄及斑块情况。
1.2.2 CDUS检查:①仪器设备:PHILLIPS HD15为主的彩色多普勒诊断仪,探头发射频率为12MHz;②检查步骤:患者取平卧做,充分暴露颈部,由上到下观察其颈总动脉、颈动脉分叉、颈内动脉、锁骨下动脉、椎动脉的血管形态、走行、血流充盈情况等,记录颈动脉内径和内中膜厚度,管腔斑块、斑块形态、回声特点等。
1.2.3 CTA检查:①仪器设备:64排SIEMENS SOMATM 为主的多种CT机,电压120kv,最大电流600mA,层厚0.75mm;②检查步骤:CT专用单筒高压注射器,3.5~4.5ml/s静脉团注非离子型对比剂,自上而下扫描主动脉弓至颅底段颈动脉,主要观察颈总动脉、颈动脉分叉、颈内动脉,原始数据传送至工作站处理后,分离出血管,记录血管狭窄情况并计算狭窄度。
1.3 评估标准
1.3.1 DSA评估标准:参照NASCET[4]制定的相关标准。
1.3.2 CDUS评估标准:参照曼海姆颈动脉内膜中层厚度共识(2004~2006年)。
1.3.3 CTA评估标准:参照NASCET[4]制定的相关标准。
1.4 检查结果所有患者均完成DSA检查,其中有42例患者完成CDUS检查(CDUS+DSA组),31例患者完成CTA检查(CTA+DSA组),24例患者同时完成CTA联合CDUS检查(CDUS+CTA+DSA组)。
1.5 观察指标①较三组颈动脉狭窄检查结果。②以DSA检查结果作为金标准,评估CDUS、CTA以及CDUS+CTA检查在血管狭窄程度中诊断的灵敏度、特异度及准确度。③统计三组动脉斑块检出结果。
1.6 统计学方法计量资料以(±s)表示;计数资料以例或百分比形式表示,采用χ2检验,数据分析用SPSS 19.0软件处理,P<0.05为差异有统计学意义,以DSA检查结果作为金标准,采用McNemar检验,计算CDUS、CTA及CDUS+CTA对颈动脉狭窄检测的灵敏度、特异度及准确度。

表1 三种检查在颈动脉狭窄中的诊断结果统计(例)
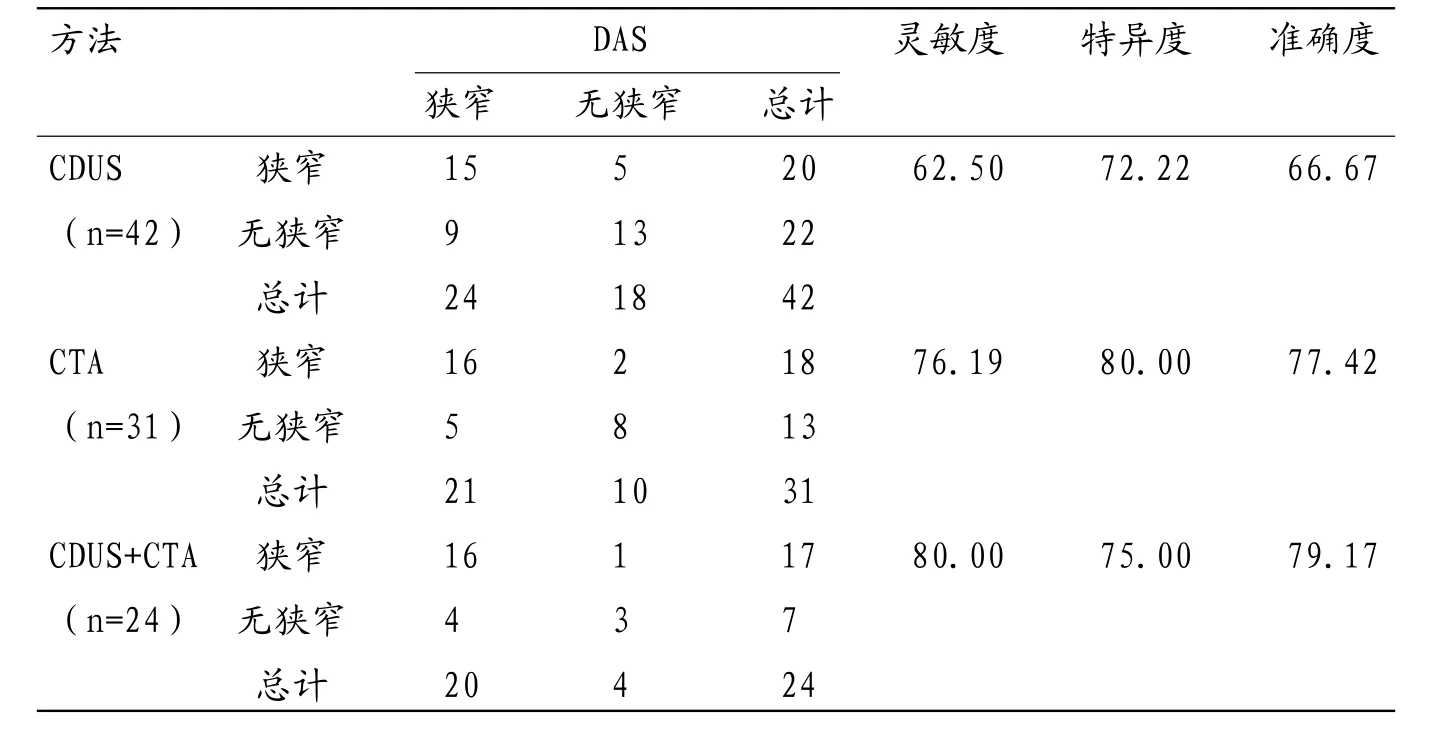
表2 CDUS、CTA、CDUS+CTA三种方法在颈动脉狭窄中的诊断价值(例)
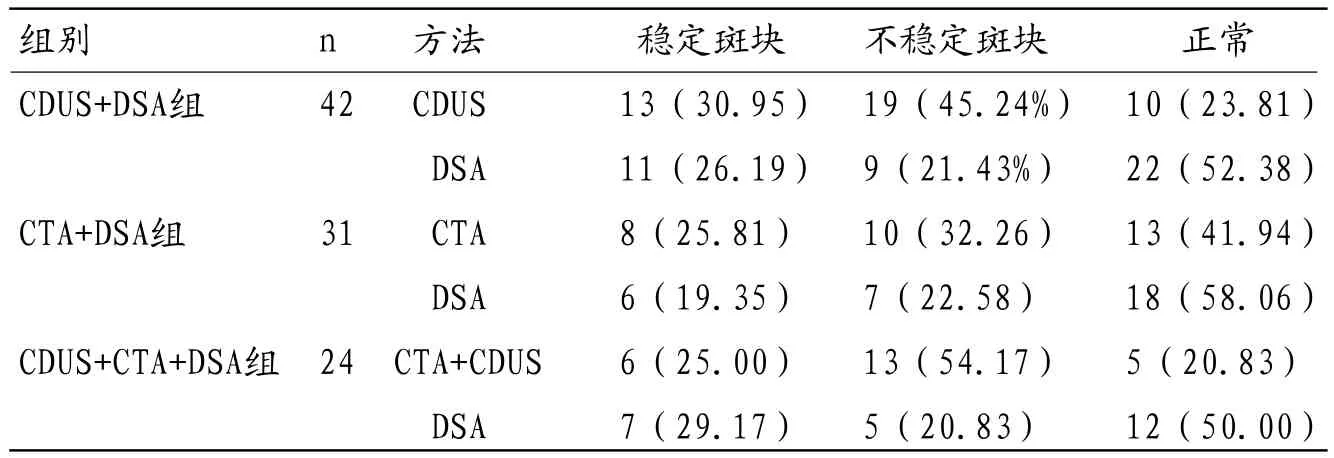
表3 三组动脉斑块检出结果统计[n(%)]
2 结 果
2.1 三种检查在颈动脉狭窄中的诊断结果统计42例行CDUS与DSA检查的患者中,DSA、CDUS分别检出24例(57.14)、20例(47.62%)存在血管狭窄;31例行CTA与DSA检查的患者中,DSA、CTA分别检出21例(67.67%)、18例(58.06%)存在血管狭窄;24例行CDUS、CTA及DSA检查的患者中,DSA、CDUS+CTA分别检出20例(83.33%)及17例(70.83%)存在血管狭窄。
2.2 CDUS、CTA、CDUS+CTA在颈动脉狭窄中的诊断价值以DSA诊断为金标准,CDUS在颈动脉狭窄诊断中的灵敏度、特异度及准确度分别为62.50%、72.22%、66.67%,CTA分别为76.19%、80.00%、77.42%,CDUS+CTA分别为80.00%、75.00%与79.17%。
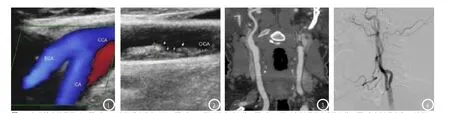
图1-4 部分检查结果展示。图1为CDUS造影颈动脉交叉处;图2为CDUS提示溃疡型斑块;图3为CTA提示左侧颈总动脉软斑块;图4为右侧颈动脉DSA造影。
2.3 三组动脉斑块检出结果统计经比较发现,CDUS+CTA不稳定斑块检出率最高,其次为单纯CDUS、CTA,DSA斑块检出率最低。
2.4 部分检查结果展见图1-4。
3 讨 论
全面了解颈动脉狭窄程度,是评估患者病情、制定相应治疗方案的有效依据,DSA一直是诊断血管狭窄的金标准,本研究收集医院2016年1月~2018年1月间60例疑似颈动脉狭窄病变患者影像学检查资料,研究发现,在以DSA诊断结果为准的基础上,CDUS与CTA在颈动脉狭窄中的诊断价值相似,且两者联合血管狭窄诊断价值较单独CDUS高,但其依旧不能取代DSA,与陈龙华等[5]研究结果相似。除开动脉狭窄程度外,斑块性质也将影响疾病的进展,溃疡斑、软斑等易损斑块的存在是缺血性脑卒中的公认危险因素[6]。本文研究发现,CDUS联合CTA检查易损斑块检出率最高,其次为单独CDUS、CTA、DSA,提示CDUS联合CTA在甄别动脉斑块性质中具有较高的应用价值。
虽然DSA一直是血管狭窄诊断的金标准,但其属于有创检查,危险性高,不能应用于有严重出血倾向性疾病、肝肾功能不全及机体状态较差者,且检查费用高、检查操作复杂[7]。随着影像技术的不断发展,超声、CT等无创检查逐渐应用于血管病变性疾病的诊断中,我院收集60例疑似颈部动脉狭窄病变患者影像学检查资料,发现CDUS及CTA在动脉狭窄中均具有一定的诊断价值。
CDUS检查可重复性强、价格低廉、无创伤,可通过采集血流图像及血流的声频信号波形,有效提示血管管腔情况及血流动力学变化信息[8]。但其在辨别完全闭塞性动脉中具有一定的困难,本研究有42例患者行CDUS与DSA检查,DSA检查提示有6例患者存在闭塞动脉,而单纯CDUS检查仅能识别2例,与焦翠莉等[9]研究结果相似。CTA检查先在快速团注造影剂时行连续薄层螺旋扫描,再对图像进行重建处理,其能清晰显示颈内动脉与椎基地动脉系较小分支,准确评估动脉狭窄程度[10]。本文提示CDUS、CTA及CDUS联合CTA检查在血管狭窄诊断中的准确度分别为66.667%、77.42%及79.17%,DSA依旧是血管狭窄诊断的金标准,但CTA联合CDUS诊断在高危人群及心血管疾病患者院外长期随访中具有很好的应用价值。
硬斑块以纤维成分为主,性质较为稳定,而软斑块、溃疡性斑块的主要成分为脂质与细胞碎片,在内外界刺激下更易脱落,诱发不良预后[11]。故除开血管狭窄程度外,鉴定颈动脉狭窄病变患者动脉斑块性质也相当重要。本文研究发现,CDUS+CTA不稳定斑块检出率最高,其次为单纯CDUS与CTA。CDUS通过回声强度判断斑块性质,低回音斑块一般是富含大量脂类物质的纤维脂肪斑块,且常伴有溃疡,属于易损斑块,中回音斑块多为以胶原蛋白为主的纤维斑块,属于混合型斑块,而高回音斑块多为钙化斑块,属于稳定斑块[12]。CTA具有良好的空间分辨率,能准确识别斑块性质,甚至定量评价斑块内钙化与非钙化成分,CTA对钙化斑块敏感性高,可清楚提示加大溃疡及出血斑,在评估患者斑块性质中具有良好的应用价值[13]。而CDUS联合CTA能有效弥补单独检查的不足,有效提高易损斑块检出率。
综上所述,DSA依旧是血管狭窄诊断的金标准,但CTA联合CDUS诊断在高危人群及心血管疾病患者院外长期随访中具有很好的应用价值,且CDUS联合CTA在甄别易损斑块中也具有良好的应用价值。
