芩珠凉血方配合NB-UVB治疗寻常型银屑病血热证疗效及对其T淋巴细胞亚群和MCP-1、M-CSF水平的影响
2019-05-24秦涛何丽娜
秦涛,何丽娜
(1.陕西省宝鸡市中医医院,陕西宝鸡721001;2.陕西中医药大学附属西安脑病医院,陕西西安721000)
银屑病属于临床常见皮肤病,多发生于青壮年,主要症状是红色斑疹、银白色鳞屑等,其中以寻常型银屑病最为常见,据统计寻常型银屑病在银屑病中所占比例高达95%[1]。该病有反复发作、治愈困难等特点,严重影响患者生活质量。目前窄谱中波紫外线(Narrow-band ultraviolet radiation B,NB-UVB)是临床治疗该病常用方法,通过照射皮肤可降低浸润性T细胞数量,改善临床症状,但单独使用见效慢,因而临床多联合药物共同治疗[2]。中医药在改善症状,减轻副作用等方面具有独特优势。芩珠凉血方是我院经验方剂,具有凉血活血、清热解毒之功效[3]。本研究观察芩珠凉血方联合NB-UVB治疗寻常型银屑病血热证患者的临床疗效并探讨其作用机制。
1 资料与方法
1.1 一般资料 选取2016年4月—2017年4月我院收治的寻常型银屑病血热证患者106例作为研究对象,按照随机数字表法分为研究组和对照组,各53例。其中研究组男29例,女24例;年龄25~49 岁,平均(37.28±8.16)岁;病程 1~6 年,平均(3.64±1.02)年;疾病分期:静止期、进行期分别为37例、16例;临床分类:斑块状、点滴状、混合型分别为35例、12例、6例。对照组男31例,女22例;年龄23~48 岁,平均(37.39±8.24)岁;病程 1~7 年,平均(3.71±1.08)年;疾病分期:静止期、进行期分别为39例、14例;临床分类:斑块状、点滴状、混合型分别为38例、11例、4例。2组基础资料比较差异无统计学意义(P>0.05)。
1.2 诊断标准 西医诊断标准:参照《中国临床皮肤病学》[4]中关于寻常型银屑病诊断标准。中医诊断标准:参照《中药新药临床研究指导原则》[5]中相关原则,并结合常见症状拟定标准。主症:瘙痒剧烈、点状出血、皮疹增多;次症:咽喉疼痛、颜色鲜红、心烦易怒;舌脉象:舌红,苔黄、脉滑。
1.3 纳入与排除标准 纳入标准:①符合上述中西医诊断标准;②均为血热证;③年龄18~60岁;④经医院伦理委员会批准,患者均知情同意。排除标准:①合并严重心、肝、肾等原发性疾病;②患有感染、干燥综合征等影响实验室指标评估者;③妊娠期或哺乳期女性;④关节型、脓疱型等其他类型银屑病;⑤对本研究所使用药物过敏者;⑥内分泌、免疫、血液等系统疾病;⑦既往接受系统治疗者;⑧患有失语、视听、认知等障碍。
1.4 治疗方法 对照组:给予NB-UVB治疗。使用波长峰值为311 nm的光疗机(型号PL-S9W/01,荷兰)照射患者全身,初始剂量0.3 J/cm2,之后每次以10%的剂量递增,如出现红斑、水泡,则适当调整剂量或者停止治疗,皮肤恢复后再进行治疗,3次/周,共治疗8周。
研究组:在对照组基础上配合芩珠凉血方治疗。组方:金银花、白花蛇舌草各30 g,徐长卿、桑白皮各15 g,黄芩、生地、玄参、珍珠母各12 g,牡丹皮、赤芍各10 g,紫草、防风、蝉蜕、甘草各9 g。上述药物加水500 mL并浸泡2 h,大火煮沸后改为文火煎煮0.5 h,加适当水复煎,将2次药液混合,分别于早晚饭后服用。1剂/d,共治疗8周。
1.5 观察指标 中医症状积分:分别于治疗前、治疗后计算主症:①瘙痒剧烈、点状出血、皮疹增多积分,按照症状无、轻、中、重依次记为0分、2分、4分、6分,症状随分值升高而越严重。②皮损面积和严重程度:分别于治疗前、治疗后采用银屑病皮损面积和严重程度指数(Psoriasis area and severity index,PASI)评估,包含皮损面积、鳞屑、红斑、浸润4项,其中皮损面积共0~6分,其余均为0~4分,分值越高,皮损越严重。③T淋巴细胞亚群:分别于治疗前、治疗后检测 CD3+、CD4+、CD8+、CD4+/CD8+,均采用FACS Calibur流式细胞分析仪(美国BD公司)检测。④单核细胞趋化蛋白-1(Monocyte chemotactic protein-1,MCP-1)、巨噬细胞集落刺激因子(Macrophage colony stimulating factor,M-CSF)水平:分别于治疗前、治疗后检测MCP-1、M-CSF水平,采集患者空腹时静脉血5 mL,离心并分离血清,分别采用酶联免疫双抗体吸附法、放射免疫分析法检测,按照试剂盒说明书严格操作,试剂盒由上海依科赛公司提供。
1.6 中医疗效判定标准 参照《中医病症诊断疗效标准》[6],再结合PASI评分判定。临床控制:瘙痒、鳞屑等症状基本消失,积分减少90%以上;显效:瘙痒、鳞屑等症状明显缓解,积分减少70%~90%;好转:瘙痒、鳞屑等症状有所改善,积分减少50%~69%;无效:未达到上述标准。总有效率=(临床控制例数+显效例数+好转例数)/总病例数。
1.7 统计学处理 采用SPSS18.0软件分析,计量资料用(±s)描述,t检验;计数资料用“率”描述,用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 中医症候积分比较 治疗前2组中医症候积分比较差异无统计学意义(P>0.05)治疗后2组中医症候积分显著低于治疗前(P<0.05),且研究组显著低于对照组(P<0.05),见表 1。
表1 2组中医症候积分比较 (分,±s)
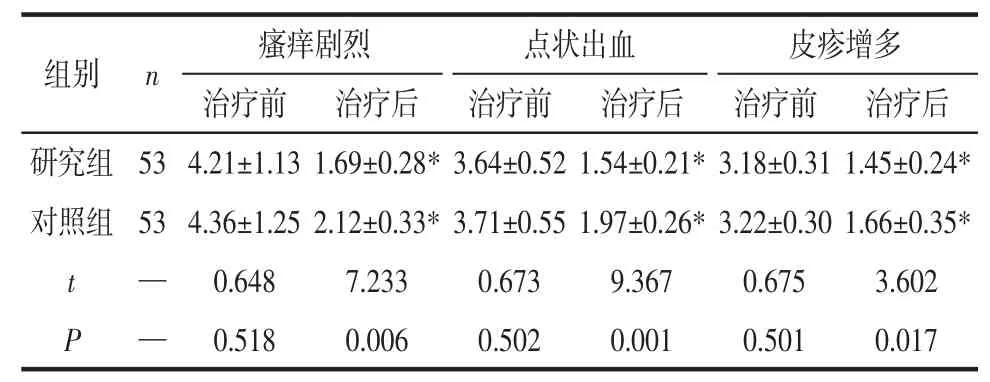
表1 2组中医症候积分比较 (分,±s)
注:与治疗前比较,*P<0.05。
组别 n 瘙痒剧烈 点状出血 皮疹增多治疗前 治疗后 治疗前 治疗后 治疗前 治疗后研究组 53 4.21±1.13 1.69±0.28*3.64±0.52 1.54±0.21*3.18±0.31 1.45±0.24*对照组 53 4.36±1.25 2.12±0.33*3.71±0.55 1.97±0.26*3.22±0.30 1.66±0.35*t—0.648 7.233 0.673 9.367 0.675 3.602 P—0.518 0.006 0.502 0.001 0.501 0.017
2.2 皮损面积和PASI评分比较 治疗前2组皮损面积及PASI评分(鳞屑、红斑、浸润评分)比较无统计学意义(P>0.05)治疗后2组皮损面积及PASI评分(鳞屑、红斑、浸润评分)显著低于治疗前(P<0.05),且研究组显著低于对照组(P<0.05),见表 2。
表2 2组PASI评分指数比较 (分,±s)
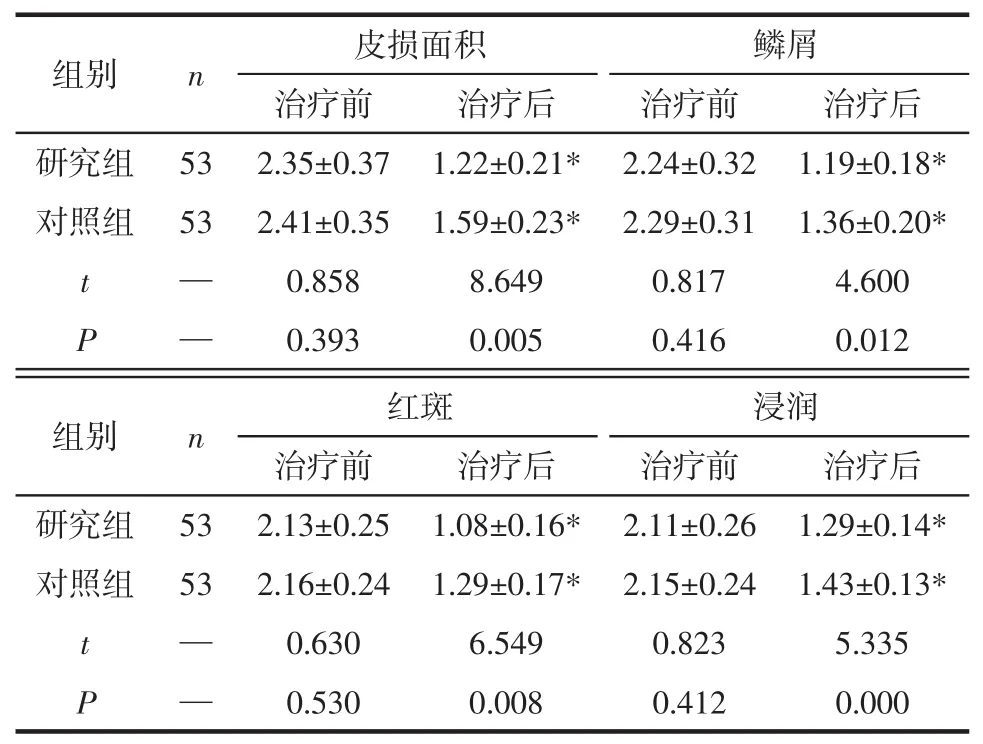
表2 2组PASI评分指数比较 (分,±s)
注:与治疗前比较,*P<0.05。
组别 n 皮损面积治疗前 治疗后 治疗前研究组 53 2.35±0.37 1.22±0.21* 2.24±0.32对照组 53 2.41±0.35 1.59±0.23* 2.29±0.31 t—0.858 8.649 0.817 P—0.393 0.005 0.416鳞屑治疗后1.19±0.18*1.36±0.20*4.600 0.012组别 n 浸润治疗前 治疗后研究组 53 2.11±0.26 1.29±0.14*对照组 53 2.15±0.24 1.43±0.13*t — 0.823 5.335 P — 0.412 0.000红斑治疗前 治疗后2.13±0.25 1.08±0.16*2.16±0.24 1.29±0.17*0.630 6.549 0.530 0.008
2.3 临床疗效比较 研究组总有效率90.57%显著高于对照组 73.58%(P<0.05),见表 3。

表3 2组临床疗效比较 例(%)
2.4 T淋巴细胞亚群比较 治疗前2组CD3+、CD4+、CD8+、CD4+/CD8+比较差异无统计学意义(P>0.05),治疗后 2 组 CD3+、CD4+、CD4+/CD8+显著高于治疗前(P<0.05),且研究组显著高于对照组(P<0.05),2 组 CD8+显著低于治疗前(P<0.05),且研究组显著低于对照组(P<0.05),见表 4。
表4 2组T淋巴细胞亚群比较 (%,±s)

表4 2组T淋巴细胞亚群比较 (%,±s)
注:与治疗前比较,*P<0.05。
组别 n CD3+治疗前 治疗后 治疗前研究组 53 54.68±4.25 65.54±5.36* 31.25±3.29对照组 53 54.97±4.17 61.79±5.41* 31.46±3.31 t—0.355 3.585 0.328 P—0.724 0.024 0.744 CD4+治疗后44.75±4.13*41.58±4.37*3.838 0.023组别 n CD4+/CD8+治疗前 治疗后研究组 53 0.96±0.21 1.76±0.37*对照组 53 0.89±0.23 1.52±0.36*t — 1.636 3.385 P — 0.105 0.027 CD8+治疗前 治疗后31.25±2.22 20.49±1.65*31.47±2.35 23.14±1.30*0.495 9.184 0.621 0.001
2.5 MCP-1、M-CSF水平比较 治疗前2组MCP-1、M-CSF 水平比较无统计学意义(P>0.05),治疗后2组 MCP-1、M-CSF水平显著低于治疗前(P<0.05),且研究组显著低于对照组(P<0.05),见表 5。
表5 2组MCP-1、M-CSF水平比较 (±s)
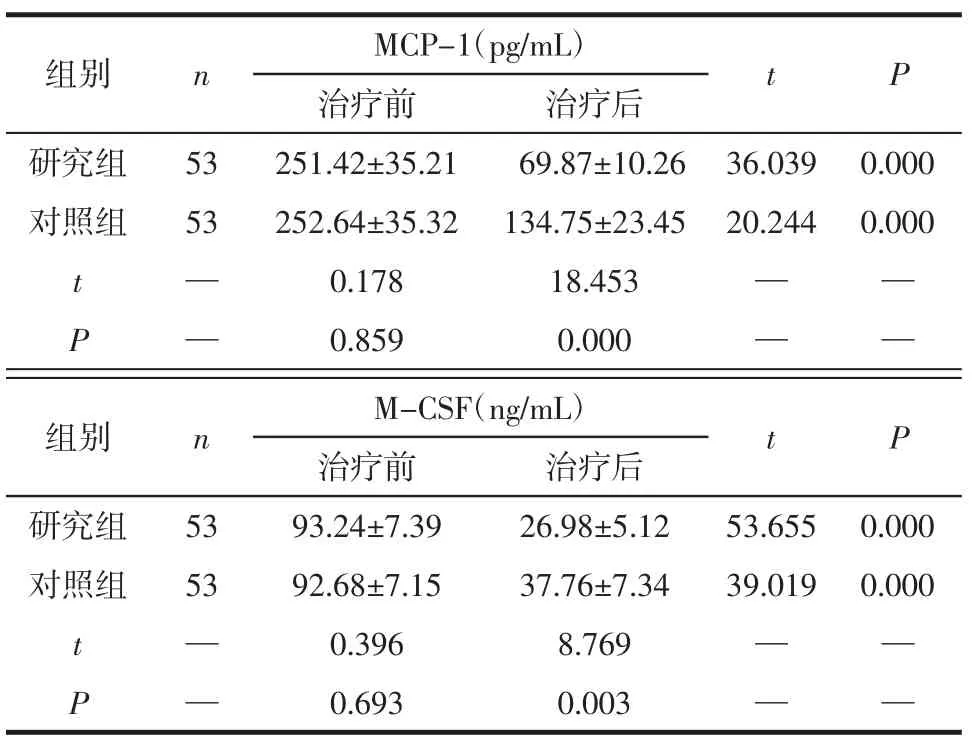
表5 2组MCP-1、M-CSF水平比较 (±s)
组别 n MCP-1(pg/mL) t P治疗前 治疗后研究组 53 251.42±35.21 69.87±10.26 36.039 0.000对照组 53 252.64±35.32 134.75±23.45 20.244 0.000 t— 0.178 18.453——P—0.859 0.000——组别 n M-CSF(ng/mL) t P治疗前 治疗后研究组 53 93.24±7.39 26.98±5.12 53.655 0.000对照组 53 92.68±7.15 37.76±7.34 39.019 0.000 t— 0.396 8.769——P—0.693 0.003——
3 讨论
寻常型银屑病发病机制尚未完全明确,多认为与遗传、细菌感染、精神等因素有关。有研究表明,免疫调节异常与寻常型银屑病的发生联系密切[7]。T淋巴细胞亚群是常见免疫指标,其改变可导致角质形成细胞过度增殖,其中CD4+、CD8+发挥关键性作用,前者可促进B细胞合成,并有效调节免疫防御反应活性;后者可抑制B细胞生理功能,有细胞毒性损害作用,并发挥负向调节作用[8],二者相互诱导和制约,并能够维持免疫防御功能,一旦失衡,可诱发疾病。另有研究发现,寻常型银屑病患者出现CD4+降低而CD8+升高现象,推测患者存在T淋巴细胞亚群紊乱现象[9]。近年来研究发现,炎症反应与寻常型银屑病发病机制有关[10]。MCP-1属于CC型趋化因子,也是促血管生成因子,可促进炎性血管生成,在银屑病发病中发挥重要作用。M-CSF属于炎性反应标记物,可损伤内皮细胞,促使单核-巨噬细胞分化。有研究发现,寻常型银屑病患者机体内MCP-1、M-CSF水平高于健康人群[11]。因而控制炎症反应,改善T淋巴细胞亚群稳定性对于控制患者病情进展,改善预后有重要意义。
目前NB-UVB是临床治疗寻常型银屑病常用方法,其具有较强穿透能力,通过照射可直达真皮乳头层,能够有效抑制患处表皮细胞DNA合成,促使T淋巴细胞凋亡,改善角质形成细胞角化过程,并抑制朗格汉斯细胞功能,进而降低免疫防御反应性[12]。此外该方法可进一步加剧损伤角化过度细胞,引起局部炎症反应,从而促使皮损消退,通过扩张毛细血管,进而改善皮肤血液循环[13]。
中医学将寻常型银屑病归于“白壳疮”、“白疪”等范畴,认为该病发病机制是外受风邪、客于皮肤;七情内伤、郁久化火、热伏营血、饮食不节、脾胃失和、气机紊乱、久则化热。中医治疗原则是清热去火、活血凉血。芩珠凉血方属于我院经验方剂,方中黄芩、珍珠母为君药,黄芩性寒,可清热燥湿、泻火解毒;珍珠母重镇咸寒,归入心经,可镇静安神、平肝潜阳;金银花、白花蛇舌草、紫草为臣药,金银花性寒,有清热解毒、泻火散热之功效;白花蛇舌草味苦,可利湿通淋、活血解毒;紫草可解毒透疹;徐长卿、生地、牡丹皮共为全方佐药,徐长卿善舒经活络;桑白皮味甘,有利水消肿之功效;生地善活血凉血、养阴生津;玄参性微寒,有祛瘀止痛、除烦安神之功效;牡丹皮善活血化瘀;赤芍味苦,有泻火降气、活血凉血之功效;甘草为使药,有缓解苦寒防其伤胃,并调和诸药之功效。上述药物共奏解毒透疹、活血凉血、清热泻火之功效,故名为芩珠凉血方[14]。
本研究结果显示,研究组中医证候积分优于对照组,提示采用芩珠凉血方联合NB-UVB可有效改善寻常型银屑病血热证患者临床症状。研究组皮损面积及PSAI指数评分、总有效率优于对照组,提示二者联合可有效缩小皮损面积,改善皮损程度,提高治疗效果。本研究对与疾病相关的T淋巴细胞亚群进行检测,结果发现,研究组CD3+、CD4+、CD8+、CD4+/CD8+优于对照组,提示二者联合可改善T淋巴细胞亚群水平。本研究进一步对炎症因子进行检测,结果显示:研究组MCP-1、M-CSF水平优于对照组,提示二者联合可改善MCP-1、M-CSF水平。
综上所述,采用芩珠凉血方联合NB-UVB治疗寻常型银屑病血热证患者,可有效改善临床症状和皮损程度,缩小皮损面积,改善T淋巴细胞亚群和MCP-1、M-CSF水平,提高临床疗效。但由于样本数量限制,本研究存在不足之处,今后将重视在扩大样本数量基础上进行深入研究。
