妊娠期亚临床甲减对妊娠结局及围产儿的影响及甲状腺激素替代治疗效果观察
2019-05-23张丽梅
李 进 张丽梅 于 宁
山东省淄博市中心医院(255036)
妊娠期母体甲状腺激素需求持续增长,若孕妇无法适应甲状腺激素应激反应,易导致内分泌紊乱,增加妊娠期甲状腺功能减退(甲减)风险[1]。引发胎盘早剥、流产、胎儿发育受限或胎儿畸形,低体重、高血压、糖尿病等,甚至对胎儿神经功能、智力发育产生明显影响[2]。《妊娠和产后甲状腺疾病诊治指南》已然明确[3],通过甲状腺激素替代治疗可降低上述并发症风险,但对亚临床甲减孕妇的治疗却并未明确。相关研究指出[4],妊娠期亚临床甲减亦同样可增加不良妊娠结局风险。是否能采取甲状腺激素替代治疗且改善妊娠结局,减少围产儿影响尚缺乏证据。本研究回顾分析妊娠期亚临床甲减者临床资料,探析采用甲状腺激素替代治疗的应用效果及对妊娠结局及围产儿的影响。
1 对象与方法
1.1 研究对象
回顾性收集本院2016年2月—2018年6月建立生育档案且完成分娩的妊娠期亚临床甲减产妇302例。通过血清游离甲状腺素(FT4)与血清促甲状腺激素(TSH)检测,符合参考文献[6]中妊娠期亚临床甲减标准。基于孕妇治疗意愿划分,未治疗组(70例),甲状腺激素替代治疗组(232例);另行等距抽样方式收集同期正常妊娠产妇为对照组(385例)。
1.2 纳入与排除标准
纳入标准:①妊娠期亚临床甲减者TSH≥2.5 μIU/mL,<10.0μIU/ml,血清 T4正常;②知情同意,经本院伦理委员会批准;③单胎妊娠;④资料完整,且自愿接受妊娠中期及晚期持续的甲状腺功能监测。排除标准:①确诊实属甲减或伴有既往甲状腺疾病史;②自身免疫性疾病;③心肝肾疾病;④胰腺疾病。
1.3 甲状腺激素替代治疗
明确告知孕妇临床甲减检测结果、潜在危害及甲状腺激素替代治疗存在的风险,征得同意后选用左甲状腺素钠片(优甲乐,Merck KGaA 生产,50μg/片),初始剂量视孕妇妊娠周期及TSH水平控制为25~50μg,晨间或空腹口服1片/次,间隔14d复查TSH,FT4及游离三碘甲状腺原氨酸(FT3)水平,并依据TSH、FT4、FT3水平与孕周变化调整左甲状腺素钠片剂量,每次调整量为25~50μg,待TSH指标恢复正常后每隔4周监测TSH、FT4、FT3,用药直至完成分娩。
1.4 观察指标
记录各组孕妇妊娠中期、晚期阶段TSH、FT4、FT3水平,比较各组孕妇不良妊娠结局和围生儿结局。
1.5 统计学方法
采用SPSS19.0软件进行χ2及t检验,P<0.05为差异有统计学意义。
2 结果
2.1 一般资料比较
妊娠期亚临床甲减者诊断时间均为孕期确诊。各组基础临床资料比较无差异(P>0.05)。见表1。

表1 各组基础资料比较(珚x±s)
2.2 各组孕期甲状腺功能指标比较
TSH水平,孕中期未治疗组>治疗组>对照组(P<0.05);孕晚期未治疗组高于治疗组和对照组(P<0.05),但治疗组与对照组比较无差异(P>0.05)。各组孕中、晚期FT4、FT3指标比较无差异(P>0.05)。见表2。
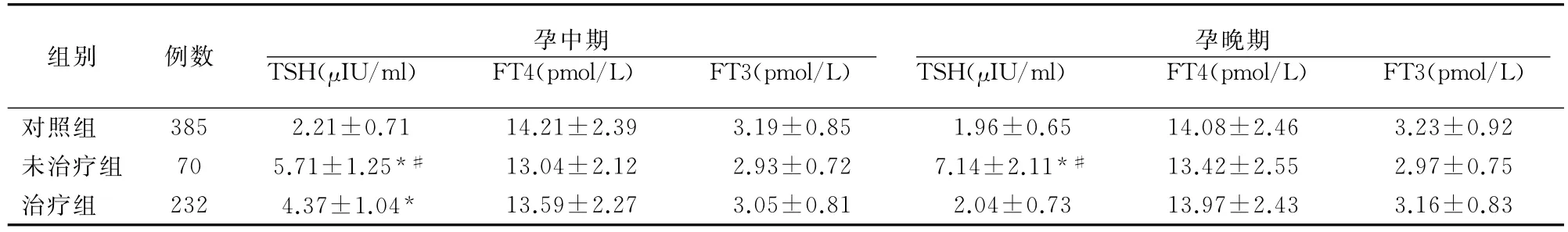
表2 各组不同孕期甲状腺功能指标比较(珚x±s)
2.3 各组妊娠情况比较
各组妊娠高血压、产后出血、胎盘早剥发生率比较无统计学差异(P>0.05);未治疗组妊娠糖尿病与早产发生率高于另外两组,妊娠糖尿病发生率治疗组高于对照组(均P<0.05)。见表3。

表3 各组妊娠情况比较[例(%)]
2.4 各组围生儿结局比较
对照组有1例新生儿畸形确诊为早产儿伴室间隔缺损。各组围生儿结局比较无统计学意义(P>0.05)。表4。

表4 各组围生儿结局比较[例(%)]
3 讨论
当前我国妇产科学、优生学及内分泌学科针对甲状腺疾病对妊娠孕妇及胎儿危害的研究越发重视,其甲状腺疾病筛查亦在不断增强。霍志平等[7]流行病学统计,妊娠期甲减发生率为0.86%~1.95%,临床预防控制降低了病症发生风险。由于亚临床甲减具有的隐匿性、无明显症状反应,仅有TSH水平呈轻度或中度升高,易被临床筛查忽略或漏诊,因此妊娠期亚临床甲减患病率并未得到控制,其发生率高达4.87%~7.31%[8]。
当前临床对妊娠期亚临床甲减病因机制研究尚存不足,但亚临床甲减对妊娠结局的危害早已有多项研究证实[9-11]。黄三秀[12]指出,妊娠 期亚临床 甲减可诱导增加各类不良妊娠结局,特别在妊娠期糖尿病、早产、产后出血风险可明显增高。本研究调查亦同样发现,妊娠期亚临床甲减组高血压、产后出血、胎盘早剥发生率均略高于正常产妇,但未见统计学意义,原因可能与本研究中部分实施了甲状腺激素替代治疗而影响统计结果所致。乔媛等[13]认为,妊娠期亚临床甲减可诱发TSH增高,刺激胎盘发育,而亚临床甲减对内分泌功能的干扰亦将导致母体甲状腺激素分泌发生异常弱化,增加胎盘早剥风险,更是诱发早产的主要因素。白洁等[14]研究,亚临床甲减对早产的诱导可造成胎儿组织器官功能发育受限,新生儿机体免疫受影响,故导致围生儿并发症率较高。
虽已证实妊娠期亚临床甲减对母儿的危害,但是否采取甲状腺激素替代治疗却缺乏足够的循征证据。美国内分泌学会(ACE)推荐及时给予L-T4治疗[15],但治疗是否会影响新生儿后期智力及神经功能的发育却缺乏前瞻性研究。我国甲状腺疾病诊治指南中明确了妊娠期甲减及妊娠期亚临床甲减者TSH>10.0μIU/ml时[16],需给予必要的甲状腺激素替代治疗,但对于 TSH 2.5~10.0μIU/ml孕妇是否治疗却未能明确。本研究分析发现,正常对照组、治疗组及未治疗组围生儿结局比较未见差异,表明妊娠期亚临床甲减对围生儿影响并不明显,是否采用激素替代治疗对围生儿影响不大,但治疗后妊娠糖尿病与早产风险降低,表明治疗改善了妊娠期亚临床甲减者妊娠并发症。妊娠期亚临床甲减者行激素用药后,孕中期TSH水平逐步降低,至孕晚期基本恢复正常水平,内分泌指标具备益向调节发展。未治疗组有1例新生儿伴先天性甲减。综上,基于整体治疗方面来讲,妊娠期亚临床甲减者给予甲状腺激素替代治疗是可行且利大于弊。
但本研究仅为回顾性分析,且收集病例均为孕期内确诊亚临床甲减,孕妇接受甲状腺激素替代治疗的时机稍晚,故影响整体疗效;缺乏对产妇持续随访,错失评估激素替代用药及亚临床甲减对新生儿智力及神经功能的影响。因临床样本受限,无法开展大规模、前瞻性研究来深度剖析L-T4对妊娠期亚临床甲减的用药意义。
