凶险型前置胎盘伴胎盘植入产前MRI诊断的影像特征及诊断价值
2019-05-23马再伦
马再伦
宁波市医疗中心李惠利东部医院(315000)
凶险型前置胎盘(PPP)植入率高,易出现产后大出血,手术治疗难度大,产妇往往面临切除子宫甚至死亡风险[1-2]。随着磁共振成像(MRI)技术的不断提高,对胎盘植入的定位、定性诊断准确率较高,成为产科重要检查手段[3-4]。然而,目前国内外MRI在胎盘植入的产前诊断标准尚未统一。鉴于此,本研究回顾性分析PPP患者的MRI影像特征,探讨MRI征象对PPP胎盘植入的诊断价值。
1 资料与方法
1.1 一般资料
回顾性收集2015年12月—2017年12月本院妇产科收治的PPP患者71例,年龄(30.3±4.1)岁(23~38岁),孕(36.4±3.5)周(29+2~41周);既往剖宫产≥2次46例,剖宫产均采取子宫下段横切口。纳入标准:符合参考文献[5]中晚孕期PPP的诊断;临床资料完整;MRI图像质量清晰;经手术或病理证实。排除标准:临床资料不完整,未进行MRI影像检查,中途转院治疗。本研究获得本院伦理委员会批准。
1.2 检测方法
1.2.1 MRI检查 采用飞利浦Ingenia 1.5T 核磁共振扫描仪,8通道相控阵线圈采集MR信号。患者取仰卧位或侧卧位,采用呼吸门控技术及屏气技术,扫描自耻骨联合到胎盘上缘,所有患者均行MRI常规平扫,快速自旋回波(FSE)T1WI矢状面、T2WI矢状面、轴位、冠状面和DWI矢状面及轴位扫描。常规平扫层厚5mm,层间距1mm,视野360×360mm,T1WI和 T2WI层厚6mm,层距1.5mm。
1.2.2 B超检查 采用PHILIPS EPIQ5彩色多普勒超声仪,探头频率3.5~8.0MHz。先行常规二维扫描血流的变化,观察胎盘位置、回声、后间隙等。
1.3 胎盘植入判断标准
1.3.1 MRI判断 由2名放射科主治医师对 MRI图像进行分析,PPP胎盘植入诊断依据参考文献[6-7]:胎盘内信号不均一,T2WI序列显示胎盘内条带状低信号影;胎盘与子宫肌层边界模糊;子宫局部外凸;胎盘内血管影增多、增粗;膀胱形态改变,以“帐篷”状或结节状突起为特征。
1.3.2 B超诊断 观察到胎盘实质内腔隙漩涡状血流,膀胱与子宫浆膜交界处血管增多,胎盘下肌层菲薄或消失,胎盘后间隙消失即可诊断。
1.3.3 病理诊断及预测值判定 ①胎盘黏连:为胎盘组织与子宫肌层表面粘连未侵入肌层。②胎盘植入:为胎盘绒毛组织侵入子宫深部肌层。③胎盘穿透:为胎盘绒毛组织达到或穿透子宫浆膜层、甚至累及膀胱、直肠等。以手术及病理检查为金标准,a为真阳性数,b为假阳性数,c为假阴性数,d为真阴性数,敏感性=a/(a+c),特异性=d/(b+d),阳性预测值=a/(a+b),阴性预测值=d/(c+d)。
1.4 统计学分析
采用SPSS22.0进行数据分析,以率(% )表示胎盘植入的MRI征象和阳性检出率,四格表法计算MRI诊断胎盘植入的灵敏度、特异度等诊断效能。P<0.05为差异有统计学意义。
2 结果
2.1 产前MRI影像特征
71例患者中,经剖宫产及术中取胎盘组织病理证实为PPP胎盘植入50例,其中胎盘黏连23例,胎盘植入20例,胎盘穿透3例。PPP患者MRI影像特征以胎盘内信号不均一、胎盘子宫分界不清为主要特征,分别为33例、36例,胎盘内血管影增多、增粗23例,20例出现T2W1条带状低信号影,11例膀胱形态结构呈“帐篷样”或结节状改变,8例子宫呈现局部凸起。
2.2 MRI及B超诊断与手术或病理符合情况
MRI及B超诊断胎盘植入正确率见表1。
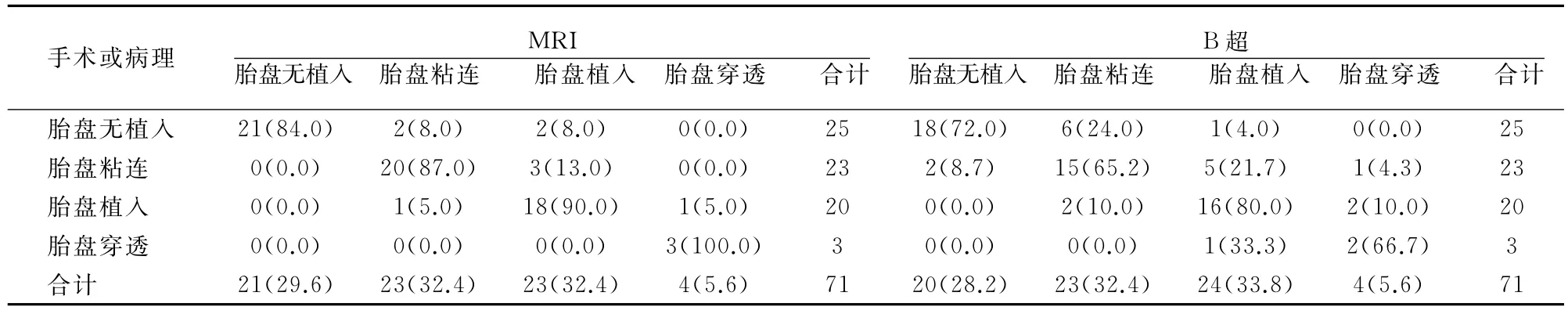
表1 MRI及B超诊断胎盘植入符合率[例(%)]
2.3 MRI征象诊断胎盘植入的效能
MRI征象诊断胎盘植入,T2W1低信号条带灵敏度最高,子宫局部凸起特异度、阳性预测值最高,胎盘内血管影阴性预测值最高,综合MRI诊断胎盘植入灵敏度、特异度、阳性预测值、阴性预测值均>95%。见表2。

表2 MRI征象诊断胎盘植入的效能分析(%)
3 讨论
胎盘植入是Nitaluch界面或是蜕膜的海绵层缺失或缺陷所致,人工流产、剖宫产史是植入性胎盘主要致病原因[8],PPP是前置胎盘的严重并发症之一,是围产期大出血、产妇休克、子宫切除和凝血功能障碍的主要因素。随着我国剖宫产率的增加,PPP发生率有增高趋势[9-10]。剖宫产孕妇再次妊娠前置胎盘风险增加约5倍,38.2%前置胎盘患者发生胎盘植入,胎盘植入与剖宫产次密切相关[11]。余琳[12]等报道显示PPP患者胎盘植入的发生率为53.3%。本研究以PPP患者为研究对象,经手术或病理证实70.4%患者存在不同程度胎盘植入,略高于上述同类研究,可能与本次研究对象中既往剖宫产次≥2次比例较高有关。提示既往有多次剖宫产史PPP患者存在较大的胎盘植入风险,做好产前胎盘植入诊断是改善预后的关键。
MRI具有对组织分辨率高的特点,多方位成像技术科实现任意角度观察病变部位情况[13]。超声对后壁胎盘植入、胎盘侵入子宫肌层的深度、宫旁组织受累程度等诊断存在一定局限性,MRI可弥补超声诊断的不足,是继超声诊断妇科疾病的主要影像检查手段。一项meta分析显示,MRI诊断胎盘植入敏感度为94.4%,特异度84.0%[14]。本研究 MRI诊断胎盘植入的正确率高于B超诊断,且MRI检查对植入型和穿透型胎盘植入诊断价值较高,而对粘连型胎盘植入诊断敏感性较低。可能与产前子宫壁菲薄,羊水流动和胎动活动等导致的伪影难以分辨胎盘侵入程度有关[5],限制了粘连型胎盘的检出。
MRI诊断胎盘植入目前尚无统一标准,具有子宫肌层低信号影中断,胎盘直接侵犯盆腔内组织器官即可诊断胎盘植入。但是孕晚期子宫肌层菲薄,MRI难以观察到以上征象。本研究显示,当胎盘内信号不均一、胎盘子宫分界不清,胎盘内血管影增多、增粗,T2W1条带状低信号影,膀胱形态结构呈“帐篷样”或结节状改变,子宫呈现局部凸起等,均对胎盘植入有一定诊断价值。临床结合胎盘附着位置位于剖宫产切口处,则可提示PPP合并胎盘植入。
MRI不同征象对胎盘植入的诊断效能不同,本研究显示T2W1低信号条带灵敏度最高,子宫局部凸起特异度、阳性预测值最高,胎盘内血管影阴性预测值最高。胎盘绒毛组织及其间质的血液供应较为充足,出现过度增殖,导致胎盘绒毛血管增多,穿透胎盘植入子宫肌层内,胎盘内血管影是诊断胎盘植入的敏感指标。子宫局限性外凸是诊断胎盘植入的最有价值的独立MRI征象[3]。T2WI及DWI矢状位出现子宫局部外凸,应高度怀疑胎盘植入[10]。T2WI低信号条带可能是胎盘绒毛组织缺血性坏死后形成的纤维素沉着及钙化。本研究显示,T2WI低信号条带单独诊断胎盘植入灵敏度最高,有助于胎盘植入诊断。联合MRI征象进行诊断时,灵敏度、特异度、阳性预测值和阴性预测值均最高,提示临床诊断胎盘植入应综合考虑各项MRI征象,可提高胎盘植入的诊断正确率。
综上,本研究认为PPP患者有较高的胎盘植入风险,产前MRI检查有助于早期发现胎盘植入,最大程度降低植入型和穿透型胎盘植入的妊娠风险。T2W1低信号条带、子宫局部外凸、胎盘内血管影增多是诊断胎盘植入价值较高的MRI征象,临床应联合MRI征象诊断,可提高胎盘植入的检出率。
