腹横肌平面阻滞联合静脉自控镇痛用于剖宫产术后镇痛效果
2019-05-23唐晓慧
姜 勇 唐晓慧
青海省西宁市第三人民医院(810005)
剖宫产术后疼痛剧烈,有效镇痛可减轻产妇疼痛相关应激反应。静脉自控镇痛(PCIA)为剖宫产术后常用镇痛方法,效果确切[1]。但单用PCIA不良反应较多,采用的阿片类药物易引起恶心呕吐、皮肤瘙痒等[2]。腹横肌平面阻滞(TAPB)为区域神经阻滞手段,可大幅减轻产妇术后疼痛,并减少阿片类镇痛药使用。随着超声技术的发展,TAPB逐渐在剖宫产术后镇痛中得到广泛应用。国外已有证据显示[3],腹部手术后联合TAPB可使镇痛作用获得强化,效果理想。本研究观察超声引导下TAPB联合PCIA用于剖宫产术后镇痛效果,为临床提供参考。
1 资料与方法
1.1 对象选择
纳入标准:①符合剖宫产手术分娩指征,自愿选择剖宫产手术;②气管插管全麻,ASA分级为Ⅰ、Ⅱ级;③年龄20~38岁;④单胎;⑤对手术与麻醉风险知情,签订知情同意书。排除标准:①有腹部既往手术史;②伴严重全身性感染、传染性疾病;③合并严重心、肺、肝、肾功能异常;④有阿片类药物滥用或过敏史;⑤伴严重妊娠合并症(如重度肝内胆汁淤积症);⑥有精神疾病;⑦伴呼吸系统与凝血系统疾病。选取本院2014年10月—2017年10月收治的剖宫产产妇。按随机数表法分为观察组与对照组。本研究获医院伦理委员会批准,均签署知情同意书。
1.2 麻醉方法
术前30min肌内注射长托宁0.02mg/kg,全麻。入室后开放外周静脉,常规监测心率、血压、脉搏、血氧饱和度、心电图,记录基础值。消毒铺巾,麻醉诱导:丙泊酚1.5~2mg/kg、氯胺酮1~1.5mg/kg和琥珀胆碱2mg/kg行快速诱导气管插管。3 min后切皮,取出胎儿后,静脉追加咪唑安定2mg、舒芬太尼25μg和顺式阿曲库铵0.2mg/kg,并用丙泊酚4~10mg/(kg·h)和瑞芬太尼0.1~0.3μg/(kg·min)静脉泵入维持。缝合切口后停止麻醉维持药物。待产妇清醒及自主呼吸恢复后,拔出气管导管送入麻醉恢复室。观察组予超声引导下TAPB联合PCIA镇痛,对照组采取单纯PCIA。PCIA配方:舒芬太尼100μg+地佐辛10mg+阿扎司琼10 mg溶入142ml水中,首次剂量3ml,背景输注速度2ml/h,单次剂量2ml,锁定时间10min。
1.3 TAP阻滞
观察组于产妇未恢复意识前、切口覆盖后行超声引导下TAPB:将超声探头垂直腋前线轴置于髂嵴上方,腋中线入路,依次识别腹外斜肌、腹内斜肌、腹横肌。腹内斜肌最厚,平面内进针,确认针尖位于腹横肌平面上后,回抽无血无气后注入0.375%罗哌卡因25ml,对侧阻滞方法相同。神经阻滞操作和超声图像识别由同一资深麻醉主治医师进行。
1.4 观察指标
1.4.1 术后镇痛、镇静效果与舒适度 两组分别于术后2h、6h、12h、24h评估麻醉镇痛效果与舒适度:①镇痛效果采用视觉模拟评分法(VAS)评估,0分无痛,1~3分为轻微疼痛,4~6分为中度疼痛,7~10分为重度疼痛。②镇静效果采用Ramsay镇静评分评估,焦虑或烦躁不安1分,安静、合作、定向力良好2分,嗜睡但对指令的反应尚算敏捷3分,睡眠状态可唤醒、对强声刺激反应较敏捷4分,睡眠状态、对强声刺激反应较迟钝5分,深睡眠、对强声刺激无任何反应6分,1分为镇静不足,5~6分为镇静过度。③舒适度采用BCS舒适度评分评估,0分为持续疼痛,1分为安静时无痛、咳嗽或深呼吸时剧烈疼痛,2分为安静时无痛、咳嗽或深呼吸时轻微疼痛,3分为深呼吸时无疼痛,4分为咳嗽时无痛。
1.4.2 镇痛药物使用 两组术后24h内镇痛泵按压次数、地佐辛及舒芬太尼使用剂量。
1.4.3 不良反应 两组术后48h内不良反应,包括恶心呕吐、头晕头痛、低血压、皮肤瘙痒、呼吸抑制等。
1.5 统计学方法
应用SPSS19.0处理数据,计量资料采用(珚x±s)表示,比较采取独立样本t检验;计数资料计算构成比(%),采用χ2检验或连续校正χ2检验;P<0.05为差异有统计学意义。
2 结果
2.1 一般临床资料
共纳入102例,两组分别51例。两组基线资料比较无差异(P>0.05),见表1。
2.2 术后镇痛、镇静效果与舒适度
观察组术后不同时点的疼痛VAS评分低于对照组,Ramsay评分、BCS评分高于对照组 (均P<0.05),见表2。

表1 两组基线资料比较[(珚x±s),例(%)]

表2 两组术后不同时点效果评估比较(分,珚x±s)
2.3 镇痛药物使用情况
观察组术后24h内镇痛泵按压次数、地佐辛使用剂量与舒芬太尼使用剂量均低于对照组(P<0.05),见表3。
2.4 不良反应
观察组未见因TAPB穿刺部位感染、腹壁血肿、脏器损伤等并发症,不良反应总发生率低于对照组(P<0.05),见表4。
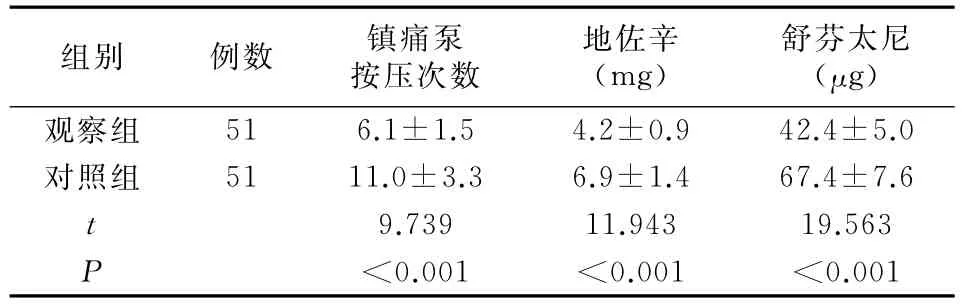
表3 两组术后镇痛药物使用比较(珚x±s)

表4 两组术后不良反应比较[例(%)]
3 讨论
3.1 镇痛效果
本研究观察组采取持续TAPB联合PCIA,术后不同时间点的疼痛VAS低于对照组,Ramsay评分、BCS评分高于对照组,说明持续TAPB联合PCIA镇痛效果更佳,使剖宫产产妇获得良好的术后舒适度,较之单独PCIA可更好地满足剖宫产手术镇痛的周期需要。腹壁切口是剖宫产术后疼痛的主要原因,而腹部皮肤、肌肉的感觉神经主要受到T6~L1神经前支的影响[4]。T6~L1神经前支经腹壁外侧、通过腹内侧斜肌及腹横肌间的筋膜而到达腹壁前侧[5]。TAPB将麻醉药物注入腹内斜肌与腹横肌间的筋膜平面,使该平面向腹部前测的神经传导被阻断,从而阻断疼痛信号的传递,最终减轻腹壁切口的疼痛程度[6]。已有证据证实[7],TAPB的阻滞作用确切,且对植物及循环神经系统的影响轻,具有较高的安全性;TAPB可有效从组织T9~L1甚至从T7弥散至L1,为剖宫产提供良好镇痛[8]。
3.2 不良反应
本研究中观察组未见因TAPB穿刺所引起的并发症,这主要与超声的引导作用有关。传统TAPB主要利用解剖标志定位,穿刺时以穿刺针穿过腹外斜肌与腹内斜肌的突破感判定为阻滞成功,穿刺成功率与麻醉师的临床操作经验及主观因素有关,且可能会损伤腹腔脏器[9]。超声引导利于麻醉师清晰辨别腹内斜肌于腹横肌间的筋膜平面,并动态监测穿刺针方向[10],有效避免了周围脏器的损伤,可获得较高穿刺成功率。本研究中观察组未发生TAPB穿刺相关不良反应。
3.3 镇痛药物
本研究TAPB使用的罗哌卡因作为局麻药,是一种长效酰胺类局麻药,具有较好的感觉神经阻滞作用,对 心 血 管 影 响 小[11-12]。有 国 外 研 究 认为[13-14],其具有较低的脂溶性与较高的血浆蛋白结合率,可能是导致神经毒性反应的原因之一。故剖宫产术中行TAPB时应注意减小罗哌卡因浓度。本研究中观察组舒芬太尼、地佐辛的使用剂量均较对照组减少,这可能是观察组不良反应总发生率低于对照组原因之一。研究表明[15-16],阿片类镇痛药物易产生呼吸抑制、恶心呕吐等不良反应。观察组中随着阿片类镇痛药使用剂量的减少,不良反应也明显减少。
综上所述,超声引导下TAPB可减少剖宫产术后PCIA的镇痛药物用量,并发挥持续镇痛作用,提高产妇术后镇静效果与舒适度,不良反应少,是一种值得应用的多模式镇痛。
