骨碎补总黄酮治疗绝经后骨质疏松症的Meta分析
2019-05-23王清滢章轶立谢雁鸣姜俊杰魏戌王洋李晋玉
王清滢 章轶立 谢雁鸣 姜俊杰* 魏戌 王洋 李晋玉
1. 中国中医科学院中医临床基础医学研究所,北京 100700 2. 中国中医科学院西苑医院,北京 100091 3. 中国中医科学院望京医院,北京 100102 4. 北京中医药大学,北京 100029 5. 北京中医药大学东直门医院骨1科,北京 100700
绝经后骨质疏松症(postmenopausal osteoporosis,PMOP)是绝经后妇女体内雌激素水平下降,导致的一种以骨量减少、骨组织显微结构遭到破坏为特征,骨脆性增加和易于骨折的全身代谢性骨病,属原发性骨质疏松症[1]。PMOP一般发生在女性绝经后5~10年内[2]。以腰椎及髋部任意一个部位骨密度(T值)低于临界值作为骨质疏松诊断标准,PMOP在女性各个年龄段的发病率分别是:40~49岁为2.6%、50~59岁为10.6%、60~69岁为42.7%、70~79岁为67%、80岁以上为90.3%[3]。女性一生发生骨质疏松性骨折的危险性(40%)高于乳腺癌、子宫内膜癌和卵巢癌的总和[4]。
PMOP主要是因绝经后雌激素水平降低,对破骨细胞的抑制作用减弱,骨吸收功能增强[5]。此外,雌激素的减少导致骨骼对力学刺激的敏感性降低,不利于骨重建[6]。防治骨质疏松的主要措施有服用骨健康基本补充剂和抗骨质疏松药物等。骨健康基本补充剂(如钙剂、维生素D)已被最近研究证实疗效欠佳[7]。多数抗骨质疏松药物停药后药效不能持续[8],或有胃肠道不良反应、肾脏毒性等副作用。激素治疗是防治PMOP的有效措施,但雌激素与孕激素分别证实与子宫内膜癌和乳腺癌的发病相关,且血栓是激素治疗的禁忌证。选择性雌激素受体调节剂类如雷洛昔芬,总体安全性良好,但禁用于有静脉栓塞病史及有血栓倾向者[5]。因此,上述治疗措施均有一定局限性。
骨碎补总黄酮的商品名称是强骨胶囊,在改善症状及维持骨量方面疗效显著且副作用小,对用性激素替代治疗有禁忌或顾虑及不能耐受其不良反应的患者,是一种有效的治疗途径[10]。强骨胶囊在临床已得到广泛应用,且研究其有效性和安全性的临床试验近年来日益增多,但迄今为止,尚未发现其应用于PMOP防治的系统评价或Meta分析。本文旨在对强骨胶囊治疗PMOP的有效性及安全性进行评价,从而为临床实践和科学研究提供进一步的证据。
1 材料和方法
1.1 纳入标准
1.1.1 研究类型:公开发表的临床对照试验。
1.1.2 研究对象:PMOP患者。诊断标准是:绝经后女性使用双能X线吸收测定(DXA)测得的股骨颈骨密度,骨量减少2.5标准差(-2.5SD或者-2.0SD)及以上,或者骨量下降25%,或者腰椎定量CT骨密度低于80 mg/cm3[11]。
1.1.3 干预措施:试验组单用强骨胶囊或在对照组常规干预措施基础上联合强骨胶囊(剂量、用法及疗程均不限);对照组可为无干预、安慰剂或常规干预措施。常规干预措施为相关指南推荐药物。
1.1.4 结局指标:主要结局指标:骨折、生活质量、死亡;次要结局指标:骨密度(bone mineral density,BMD)、血钙(calcium,Ca)、血磷(phosphorus,P)、血清碱性磷酸酶(alkaline phosphatase,ALP)、雌激素(estrogen,E2)、甲状旁腺素(parathyroid hormone,PTH)、降钙素(calcitonin,CT)、骨钙素(osteocalcin,OC)、I型胶原羧基端肽交联(β cross-linked C-telopeptide of type 1 collagen, β-CTX)、白介素-6(interleukin-6,IL-6)及不良事件和药物不良反应。
1.2 排除标准
非公开发表的文献、非RCT文献、实验研究、药物研究、综述、个案报道、重复报道以及不符合纳入标准的研究等。
1.3 文献检索
检索的中文数据库为中国期刊全文数据库(CNKI)、中国生物医学文献数据库(CBM)、中文科技期刊全文数据库(VIP)、万方数据库,英文数据库为PubMed、Embase、Cochrane。检索年限均为建库以来至2017年11月03日。检索主题词有“强骨胶囊”、“骨碎补总黄酮”、“骨质疏松”、“The total flavonoids of Rhizoma Drynariae”、“qianggujiaonang”、“QGJN”。根据不同的数据库,采取主题词+自由词检索相结合的方式。中文检索式:摘要=强骨胶囊or摘要=骨碎补总黄酮and摘要=骨质疏松;英文检索式:total[All Fields] AND (“flavonoids”[MeSH Terms] OR "flavonoids"[All Fields]) AND Rhizoma Drynariae[Title/Abstract]。
1.4 质量评价和资料提取
1.4.1 质量评价:采用Cochrane协作网RCT偏倚风险评价工具对纳入文献进行偏倚测评。包括:随机序列生成、分配隐藏、受试者及研究人员的盲法、结局评估者的盲法、结果数据不完整、选择性报告结果及其他问题。
1.4.2 资料提取:资料提取内容主要包括第一作者、发表年份、干预措施、样本量、相关疗效评价标准、疗效指标、不良反应等。
1.5 统计学处理
本Meta分析采用的结局指标包括连续型变量和二分类变量,采用RevMan5.3软件进行统计分析。分析二分类变量采用相对危险度(relative risk,RR),以95%可信区间(confidence interval,CI)表示。分析连续型变量采用加权均数差(WMD),以95%CI表示。因为大多数效应模型应用随机效应模型(REM)更合理,且如果研究之间不存在异质性,随机和固定效应模型得出的结果一致[12],所以,所有结局指标使用REM。异质性检验使用I2检验,若I2>50%,说明统计学异质性较大,进行敏感性分析后,找出异质性原因,根据可能出现异质性的因素进行亚组分析,包括:观察指标不同的测量部位、用药时间不同。若亚组内仅有一个研究,则该研究的疗效分析仍采用与Meta分析相同的统计量。若研究不适合做Meta分析,则进行描述性分析。在描述性分析中,对研究提供的原始数据进行RevMan5.3软件分析,得出相应的P值,从而判定该项研究组间差异有无统计学意义[13]。如果纳入研究对同一测量结果使用不同单位,先尝试是否可以自行转换成相同单位,若不能转换,则用标准化均数差(SMD)进行合并。若某结局指标所纳入的文献≥10篇,用漏斗图分析是否存在发表偏倚[13]。
2 结果
2.1 文献筛选流程及结果
双人双次独立操作,依据预先制订的文献纳入与排除标准,对检索的文献信息进行筛选。初检得到483篇,查重后剩余275篇,再进行人工筛选,将不符合纳入标准的文献予以剔除,最终纳入4篇。筛选过程中如有分歧,讨论解决,必要时由第三位研究人员协助解决。详见图1。
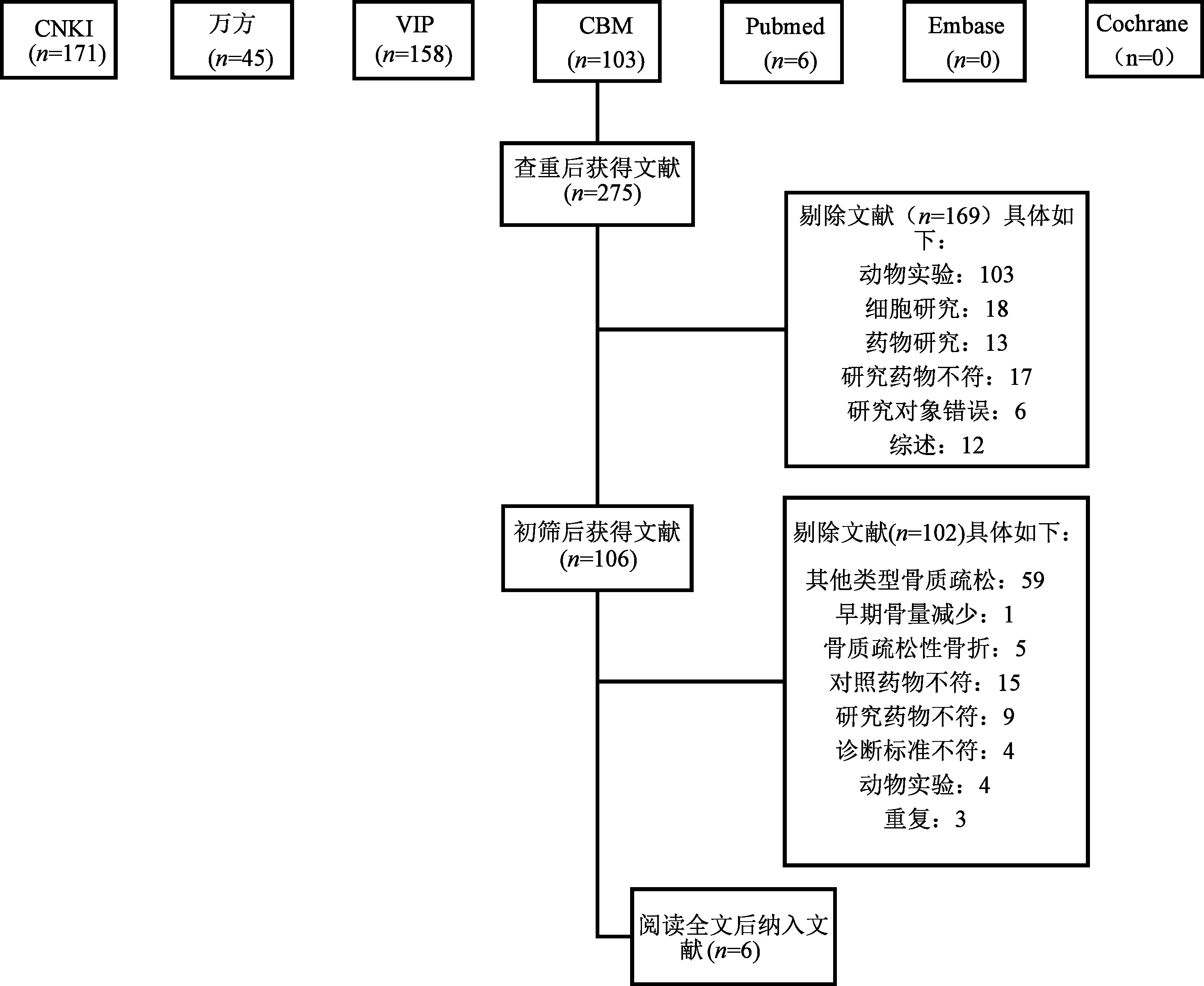
图1 文献筛选流程及结果Fig.1 Selection of studies and conclusion in the Meta-analysis
2.2 纳入研究的一般特征
6篇文献中有3篇为3组比较,其中2篇有两组符合纳入标准,故将这2篇文献共拆分为4个研究,故相当于纳入8个原始研究进行分析。6篇文献共纳入505例受试者,最大样本量为120例,最小为33例。8个研究中试验组301例,对照组286例。纳入的8个研究的基本特征见表1。
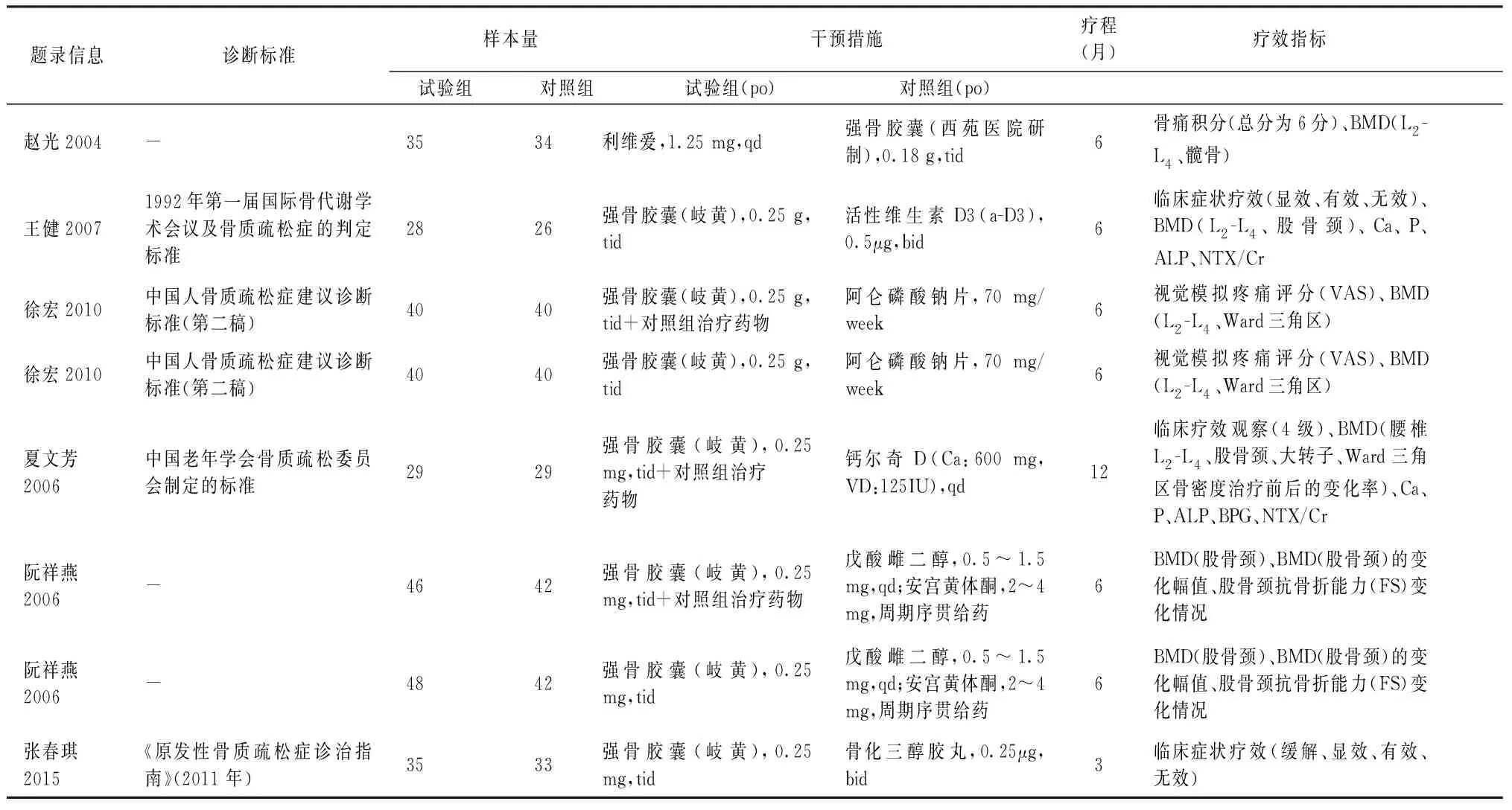
表1 纳入研究的基本特征Table 1 Basic information included in the studies
2.3 方法学质量评价
6篇原始文献中有1篇采用随机数字表,其余均只提及“随机”字样,无研究描述分配隐藏和盲法。3篇文献描述结局是否完整及不完整的原因。选择性报告偏倚和其他偏倚来源方面,8个研究均为不清楚。6篇文献的方法学质量评价见图2。

图2 纳入研究偏倚风险评估图Fig.2 Risk of bias assessment in studies
2.4 疗效评价
2.4.1 有效率
3项研究[9,15,18]比较了治疗前后的有效率,将每项研究的有效率进行二分类指标转化,即有效(文献中描述为“有效”、“显效”、“痊愈”、“缓解”转化为有效)和无效。因3项研究干预措施类型不同,分别是强骨胶囊vs常规治疗、强骨胶囊+常规治疗vs常规治疗。因此,将强骨胶囊vs常规治疗的2项研究[9,18]合并分析,异质性检验结果显示:P=0.63,I2=0%,异质性较小。Meta分析结果是RR=1.09,95%CI(0.95~1.24),P=0.21,两组有效率差异无统计学意义。夏文芳等[18]对强骨胶囊+钙尔奇D、钙尔奇D两组治疗后的痊愈率及有效率进行比较,均显示强骨胶囊+钙尔奇D组优于钙尔奇D组,差异具有统计学意义(均为P<0.01)。对原始数据进行Meta分析后,结果是RR=1.50,95%CI(1.04~2.17),P=0.03,两组有效率差异有统计学意义,说明强骨胶囊+钙尔奇D治疗PMOP的有效率可能优于钙尔奇D。详见图3。
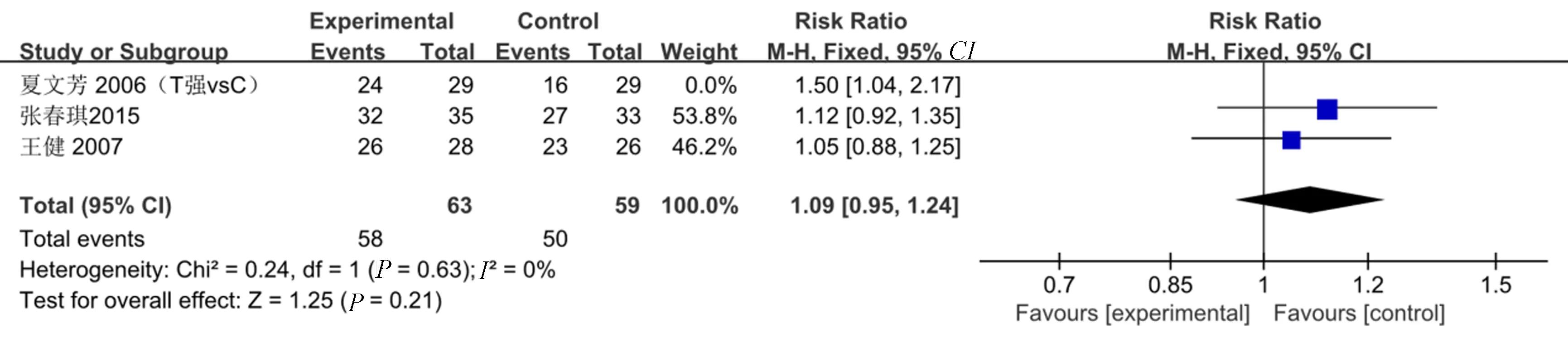
图3 强骨胶囊vs常规治疗临床有效率的Meta分析Fig.3 Meta analysis of clinical efficiency treated with Qianggu Capsule vs conventional therapy
2.4.2 骨密度
2.4.2.1 腰椎:共有4项研究[9-10,14]比较了治疗6个月前后L2-L4的骨密度。其中3项研究[9-10,14]干预措施类型一致,均为强骨胶囊vs常规治疗,故进行Meta分析。异质性检验结果显示:P=0.11,I2=55%,异质性较大。敏感性分析后,因1个研究用药的生产厂家不同,故排除。剩余2个研究,异质性检验结果为P=0.40,I2=0%,说明同质性较好。Meta分析结果是:MD=0.02,95%CI(-0.01~0.05),P=0.28,说明强骨胶囊组与常规治疗组比较差异无统计学意义,提示临床,强骨胶囊在增加腰椎骨密度方面,疗效可能与常规治疗无差异。详见图4。
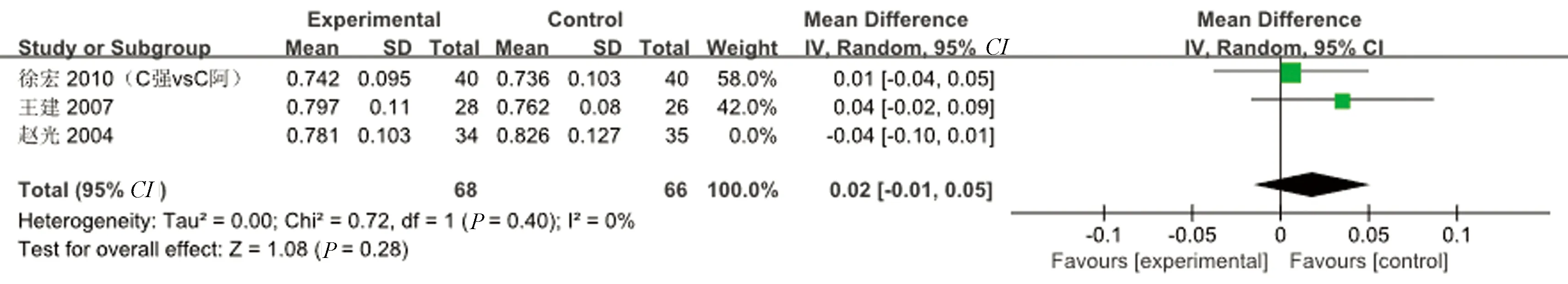
图4 强骨胶囊vs常规治疗改善腰椎骨密度的Meta分析Fig.4 Meta analysis of lumbar spine bone mineral density treated with Qianggu Capsule vs conventional therapy
夏文芳等[15]的研究比较了强骨胶囊+钙尔奇D与钙尔奇D治疗12个月后L2-L4骨密度的变化率,强骨胶囊+钙尔奇D组增加(3.62±0.87)%,钙尔奇D组增加(-0.34±0.16)%,差异有统计学意义(P<0.01)。因缺少原始数据,故未进行Meta分析。
2.4.2.2 髋骨:赵光等[10]的研究采用自身对照比较了治疗6个月后强骨胶囊组、利维爱组髋骨的骨密度变化。强骨胶囊组治疗后,髋骨的骨密度升高,与治疗前比较差异无统计学意义(P>0.05),利维爱组治疗后,髋骨的骨密度升高,差异有统计学意义(P<0.05)。对原始数据进行Meta分析,比较两组在提高髋骨骨密度方面的差异,结果为:MD=-0.05,95%CI(-0.09~0.00),P=0.05,两组差异无统计学意义,强骨胶囊在增加髋骨骨密度方面,疗效可能与利维爱无差异。
2.4.2.3 股骨:共有5项研究[9,14,17]比较了治疗6个月后股骨的骨密度。其中3项研究[9,14,17]干预措施类型一致,均为强骨胶囊vs常规治疗,故进行Meta分析。异质性分析结果为:P=0.51,I2=0%,各研究间存在较低异质性。Meta分析结果是:MD=0.02,95%CI(-0.00~0.03),P=0.09。两组比较差异无统计学意义。其中2项研究[14,17]干预措施类型一致,均为强骨胶囊vs强骨胶囊+常规治疗,故进行Meta分析。异质性分析结果为:P=0.32,I2=0%,各研究间存在较低异质性。Meta分析结果是:MD=0.04,95%CI(0.02~0.06),P=0.0002。两组比较差异有统计学意义。提示临床,强骨胶囊+常规治疗,在增加股骨骨密度方面,疗效优于常规治疗。详见图5。夏文芳等[15]的研究比较了治疗12个月后股骨颈、Ward和股骨大转子的骨密度变化率。强骨胶囊+钙尔奇D组与钙尔奇D组比较,差异无统计学意义(P>0.05)。因缺少原始数据,故未进行Meta分析。
2.4.3 血液生化指标
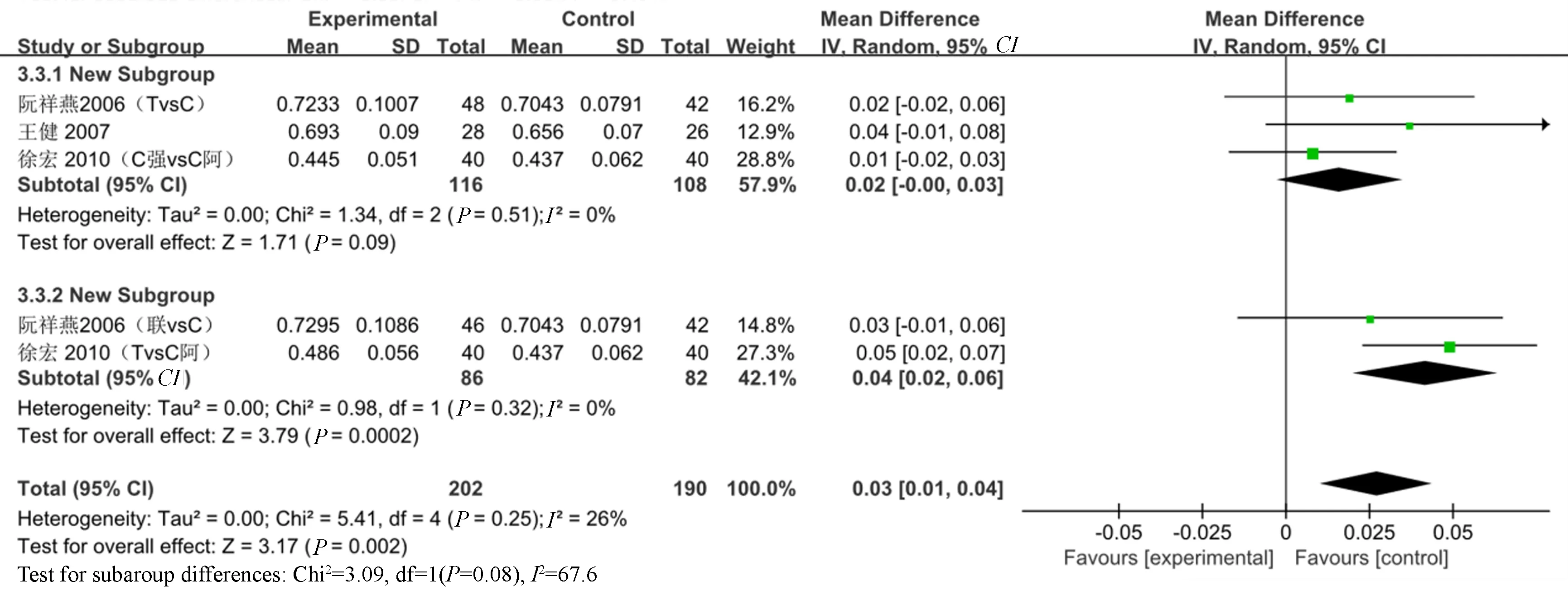
图5 强骨胶囊vs常规治疗与强骨胶囊+常规治疗vs常规治疗改善股骨骨密度的Meta分析Fig.5 Meta analysis of improving bone mineral density of femur treated with Qianggu Capsule vs conventional therapy and Qianggu Capsule plus conventional therapy vs conventional therapy
2.4.3.1 血钙、血磷、血碱性磷酸酶:共有2个研究[9,15]比较了治疗前后血钙、血磷、血碱性磷酸酶的变化情况,由于2个研究的干预措施类型不同,故无法进行合并分析。王健等[9]的研究表明:强骨胶囊组与活性维生素D3组治疗前后的血钙、血磷、血碱性磷酸酶差异均无统计学意义。对原始数据进行Meta分析,结果分别为:MD=0.01,95%CI(-0.06~0.08),P=0.77;MD=0.02,95%CI(-0.05~0.09),P=0.58;MD=4.28,95%CI(-6.98~15.54),P=0.46,说明两组改善血钙、磷、碱性磷酸酶方面差异无统计学意义。夏文芳等[15]的研究比较了强骨胶囊+钙尔奇D、钙尔奇D治疗12个月后血钙、血磷的变化,两组差异无统计学意义,说明强骨胶囊+钙尔奇D与钙尔奇D在改善血钙、血磷方面的疗效无差异。两组血碱性磷酸酶明显升高,差异有统计学意义(P<0.05),说明在升高血碱性磷酸酶方面,强骨胶囊联合钙尔奇D的疗效优于单纯使用钙尔奇D。因缺少原始数据,故未进行Meta分析。
2.4.3.2 骨钙素:夏文芳等[15]的研究比较了强骨胶囊+钙尔奇D、钙尔奇D治疗12个月后骨钙素的变化,强骨胶囊+钙尔奇D升高,钙尔奇D组降低,两组组比较差异有统计学意义(P<0.01)。因缺少原始数据,故未进行Meta分析。
2.5 不良反应
共有4篇文献[9-10,14-15]记录了强骨胶囊的不良反应。其中包括便秘6例[9-10, 15],胃肠道不良反应5例[14],恶心6例[14],口干2例[9,14]。3篇文献[9,14-15]指出不良反应经对症处理后缓解,不需停药。
2.6 发表偏倚
本系统评价纳入的分析共5项研究,无结局指标所纳入的文献≥10篇,故未做发表偏倚漏斗图。
3 讨论
3.1 证据总结
本研究从强骨胶囊治疗PMOP的有效率、增加不同部位的骨密度以及血液生化指标3个方面进行评价。Meta分析结果表明:在有效率和提高股骨骨密度方面,强骨胶囊联合常规治疗优于常规治疗。文献中,是否有效的界定是基于患者的症状,主要表现在骨痛、活动是否自如等主观感受。因此,强骨胶囊在改善患者自觉症状方面,可能有一定的辅助治疗作用。在增加腰椎和髋骨骨密度,改善血钙、血磷、血碱性磷酸酶、血骨钙素方面,与常规治疗比较,差异无统计学意义。说明在改善客观指标方面,如骨密度、血液生化相关指标,可能无明显优势。
安全性方面,7个研究[9,14-15,17-18]报告了强骨胶囊的不良反应,包括便秘、口干、恶心、胃肠道反应,均指出不良反应经对症处理后缓解,不需停药,表明强骨胶囊安全性较好。
3.2 研究局限
本研究纳入的研究质量偏低,结局指标方面,目前的国内外主要关注的是骨折发生率、生活质量[16],而纳入的文献均未涉及骨折发生率这个指标。建议未来的骨质疏松症相关的RCT研究开展长期随访,观察受试者的骨折发生率。另外,建议完善检测骨转换标志物的种类,如最新指南[5]推荐的血清Ⅰ型前胶原N端前肽、Ⅰ型前胶原C端前肽、骨钙素、Ⅰ型胶原羧基端肽区等。研究设计方面,仅有1个研究提供了明确的随机分配方法,没有研究提到分配隐藏和盲法的实施。大多数RCT未报告脱落、剔除病例情况,研究开始前未进行临床试验注册等。在后续研究中,建议严格按照CONSORT(2010版)清单的标准进行设计与实施。
