三叉神经痛的颅外非半月节射频治疗进展*
2019-05-21陈雅静谢可越吴承远
黄 冰 陈雅静 谢可越 姚 明△ 吴承远
(1嘉兴学院附属第一医院麻醉与疼痛医学中心,嘉兴 314000;2山东大学齐鲁医院神经外科,济南 250012)
三叉神经痛是指三叉神经支配区反复发作的阵发性电击样或针刺样剧痛,且多为难以忍受的顽固性剧烈疼痛[1],又称“天下第一痛”,发病年龄多在50~80岁之间,年发病率约为12.6/10万[2],随着人口老龄化,其发病率在逐年增高,是折磨中老年病人常见的疼痛性疾病。
三叉神经痛的发病机制尚未完全明确[1],目前依据有无相应的器质性病变(如肿瘤压迫和/或病毒感染等)分为继发性或原发性三叉神经痛。除继发性三叉神经痛须针对肿瘤等病因进行原发病治疗外,原发性三叉神经痛多首选口服抗惊厥药进行保守治疗。当保守治疗无效或不能耐受药物的不良反应时,外科治疗是方案,外科治疗主要为两大类[2]:射频(干扰或破坏神经)或非射频(减轻血管对神经的压力)[3~5]。其中开颅微血管减压术(microvascular decompression,MVD)和球囊压迫术是目前临床最常用的外科非消融治疗方案,但MVD为侵袭性开颅手术,风险高,费用大,并发症多,且不易被病人及家属接受[6,7]。球囊压迫术因并发症相对较多,且难以实现对分支的选择,故在临床未能广泛应用[8]。而经皮穿刺三叉神经半月节射频热凝消融术治疗以其创伤小、有效率高、适应证广等优势渐成为治疗三叉神经痛的主要手段之一[9~15]。但三叉神经半月节虽为脑外组织,却位于中颅窝内,半月节射频时穿刺针必须进入颅内,相关的颅内感染、颅内出血等严重并发症的风险一直难于完全避免。而且在半月节内精确实施高选择性分支治疗也十分困难。为了更好地提高三叉神经痛的治疗效果,减少治疗期间的并发症及不良反应,本文创新性地提出三叉神经颅外非半月节射频治疗概念,即将三叉神经痛的射频治疗靶点由颅内半月节转移至颅外三叉神经各分支出颅孔洞。本文综述在三叉神经颅外治疗靶点和穿刺路径选择、穿刺影像引导技术、穿刺针具改进、射频参数设定、适应证的选择及治疗过程舒适化等方面的临床进展。
一、射频治疗三叉神经痛的原理
射频治疗三叉神经痛的主要原理是干扰(脉冲射频)或阻断(射频热凝)三叉神经的疼痛信号传导功能,以减少外周刺激向中枢传递,从而防止三叉神经痛的发生。尽管目前原发性三叉神经痛的发病机制并未完全明了,多数学者倾向于三叉神经根部受到伴行血管压迫所致,进而认为开颅微血管减压术才是三叉神经痛的唯一对“因”治疗,而认为射频治疗并未涉及这一病因[6,7]。但从临床效果看,针对三叉神经半月节或神经干的射频治疗常可取得比微血管减压术相近甚至更好的疗效[10,11,14,16]。因为疼痛的产生需要神经系统结构和功能的完整性,射频治疗正是通过干扰三叉神经功能(脉冲射频)或破坏其解剖结构的完整性(射频热凝)来达到治疗效果的。
二、射频治疗三叉神经痛的靶点选择
首先回顾一下三神经痛觉产生和形成的神经结构基础:外周剌激经由三叉神经外周支(VI、V2、V3)的感觉末梢上行至三叉神经半月节,再由感觉根进入三叉神经核脊束核,经脊髓丘系投射到丘脑内侧背核和丘脑腹内侧后核,再经内囊投射到大脑前扣带皮层、中央后回感觉皮层和背侧岛叶皮层形成痛觉。若基于射频治疗三叉神经痛的原理是破坏或干扰三叉神经结构和功能的完整性,则射频治疗靶点选择在三叉神经外周支及中枢侧何部位均可取得良好效果。但囿于射频穿刺针的可及性及脑内核团、投射系统的功能兼容性,以及尽量减少无关神经功能损伤原则,位于脑外的三叉神经半月节成了三叉神经射频治疗的理想靶点,因为V1、V2、V3支均在此交汇更换神经元,当穿刺针尖经卵圆孔进入三叉神经半月节后,可实现对V1、V2、V3支的任何一支或多支实施治疗。但尽管三叉神经半月节是脑外组织,仍位于颅内的中颅窝,以半月神经节为治疗靶点时,穿刺针必须进入颅内操作,反复穿刺寻找责任属支的过程不但增加了病人的痛苦,而且也增加了无关神经损伤、颅内出血和颅内感染的风险,且半神经节内V1、V2、V3三支纤维交错编织,实现对其中某一分支的高选择性治疗并非易事。
既然三叉神经射频治疗靶点选择在三叉神经外周支及中枢侧任何部位均可取得良好效果,为何不将治疗靶点由颅内的三叉神经半月节转移到颅外三叉神经各出颅孔道(眶上裂、圆孔、卵圆孔)呢?为此,本研究已作了相应的探索,通过观察颅骨标本的三叉神经出颅孔道解剖,研发了“CT引导下经皮颧弓下入路圆孔穿刺射频治疗三叉神经V2支疼痛”[11],也有学者经眶入圆孔进行射频热凝治疗[13,17],发现以V2支出颅孔道圆孔为治疗靶点进行射频治疗不但可实现对V2支有效的高选择性治疗,可完全避免非责任分支(V1、V3)的损伤,而且不入颅内,可规避穿刺造成的脑组织损伤、颅内出血和颅内感染,大大提高了三叉神经射频治疗的安全性。并进而提出三叉神经痛的颅外非半月节射频治疗理念,也以卵圆孔[16,18]、眶上孔[15]为治疗靶点进行了针对V3支、V1支射频治疗并取得了成功[14]。这一治疗靶点的革新大大提高了三叉神经射频治疗的安全性,为其临床应用与推广打下了坚实的基础。
三、射频治疗三叉神经痛穿刺路径的拓展
射频治疗三叉神经痛的经典穿刺路径为Hartel前外侧入路[19],是经皮经卵圆孔三叉神经半月节穿刺的最常用路径,最早由Hartel在1914年提出,即穿刺点选择在患侧口角外侧2.5~3 cm,穿刺方向位于穿刺点与患侧瞳孔连线所在平面和穿刺点与患侧外耳孔前方连线所在平面的交汇线上,至今已沿用百年。对于大多数病人,该路径均可穿刺到达卵圆孔,随后可经卵圆孔进入颅内的半月节。但对于少数卵圆孔开口方向有变异(开口方向偏后)者,可能会穿刺入孔困难。针对这类病人,丁卫华[20]发现经下颌下入路穿刺更易取得成功。针对经Hartel前外侧入路在半月节内寻找V2支相对困难,陶高见等[13]则提出经眶下裂圆孔入路半月节穿刺技术更易解决这一难题,但经眼眶入路因易误入眶上裂伤及动眼神经或眼动脉引起眶尖综合症,目前在临床推广并不易。随着颅外非半月节射频治疗理念的提出与推广,治疗靶点已由颅内半月节转移到三叉神经各分支出颅孔道,除卵圆孔穿刺仍可沿用Hartel前外侧入路外,经皮颧弓下入路圆孔穿刺技术[21]也应运而生,而更外周的眶上孔、眶下孔、颏孔穿刺射频技术也已用于临床[15]。
四、三叉神经射频穿刺的影像引导技术更替
在Hartel提出前外侧入路圆卵孔穿刺时,尚无任何影像学引导,多凭操作者的经验和病人的反应来判断穿刺成功与否,失败率较高,损伤风险大。随着医学工程学的进步,各种影像学技术先后引入临床,为穿刺操作提供影像引导,大大提高了穿刺成功率。
对于浅表的眶上孔、眶下孔、颏孔穿刺,高频超声即可胜任[22]。但对于深在的卵圆孔和深在且隐蔽的圆孔穿刺,超声基本没有引导价值。因三叉神经射频穿刺多以卵圆孔或圆孔等骨性标志为参考,而软组织与骨性组织在X线下有较为鲜明的对比,因而基于X线的影像引导(C形臂X线机、CT)已成为最佳选择。借助斜位和侧位定位,传统的C形臂X线机或O臂机、DSA设备等均能为卵圆孔穿刺提供定位引导[23],但限于C形臂X线定位的模糊性和不精准,用于指导圆孔穿刺尚有困难。计算机断层扫描(CT)以其空间立体感强(起始为三维平面,还可行三维重建), 精准度高(可精确到mm级)、可辅助设计穿刺路径并测量进针角度和深度(见图1~4)而成为目前引导穿刺三叉神经各出颅孔道的最佳选择[11,21,24]。基于CT影像数据的后处理,目前也有学者提出3D打印技术[25,26]或VR技术[27]辅助引导穿刺,理论上讲,这些技术都是可行的,但真正用于临床还需进一步探索。核磁共振(MRI)可直接显示神经或三叉神经半月节,也可作为三叉神经射频穿刺的引导工具[28],但需用特制的消磁针具,且成本高昂,与CT比并无优势。另有基于CT或MRI影像数据后处理的神经导航技术也是引导三叉神经射频穿刺的高端技术[29],但需价格不菲的神经导航设备,不太适合我国国情。
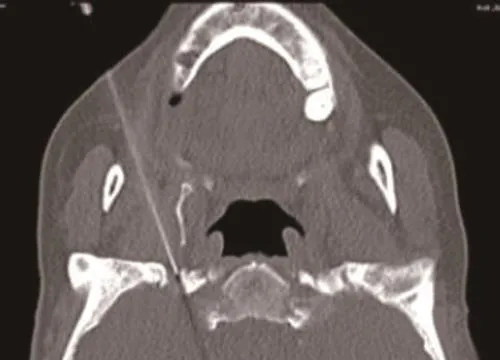
图1 在CT引导下穿刺进入右侧卵圆孔(针尖平内口,高选择性V3支射频,不入颅内半月节)[14]

图2 在CT引导下经颧弓下入路圆孔内(高选择性V2射频治疗,不入颅内半月节)[14]

图3 CT引导下经眶入路圆孔(高选择性V2射频治疗,不入颅内半月节)[13]

图4 CT引导下穿刺进入眶上孔(高选择性V1射频治疗,不入颅内半月节)
五、穿刺针具改进
市售射频穿刺均为直射频针,用于经典的经卵圆孔半月神经节穿刺射频并无不妥。但用于颅外非半月节射频,特别是用于治疗V2支痛的圆孔穿刺射频时,常因圆孔管的走行方向与穿刺方向成角而难于进入圆孔管内。为此,笔者提出对直射频针进行改进,通过自行设计制作的射频穿刺针个体化弯折器,可对穿刺针尖端进行个体化的弯折处理,使穿刺针尖端能随圆孔管与穿刺方向夹角转弯进入圆孔管内,从而使直射频针完全无法企及的穿刺成为可能。而且,已往的射频针并无深度刻度标识,本研究也设计制作了带度刻度的射频针,大大方便了操作者对穿刺深度的掌握,进一步提高了穿刺安全性。
六、射频模式选择与参数设定
穿刺成功后,射频模式选择与参数设定至关重要。多数学者认为,选用脉冲射频模式(工作电压45 V,工作时针尖温度低于42℃)只干扰三叉神经的传导功能,不破坏三叉神经结构的完整性,对病人影响小,也有一定疗效[9]。但从文献结果看,脉冲射频用于治疗三叉神经痛效果不甚理想,治疗后,每个病人都需要使用镇痛药物,没有达到疼痛完全缓解[30]。也有相关报道指出,对脉冲射频的电压和电场强度进行优化,采用高电压(60 V)长时程脉冲射频或可取得更满意的镇痛效果[16]。而采用经典的连续射频热凝模式疗效却是公认的,尽管因热凝毁损破坏了三叉神经结构的完整性,可能遗留原疼痛区较长时间的感觉减退或咀嚼肌肌力下降。对于连续射频热凝的温度和时程选择,目前尚无统一标准。但大多数学者认为,为减少术后原疼痛区感觉减退或咀嚼肌肌力下降的机率,应采用逐步升温的方法选择性的破坏痛觉纤维,保留触觉纤维(传导痛觉的无髓细纤维在加热后首先变性,而传导触觉的有髓鞘粗纤维能耐受较高的温度),即毁损温度为55~75℃,起始温度为55℃,每5℃一个阶跃,每次30 s,共4~6次2~3 min[31]。也有研究采用60~95℃的温度进行射频热凝治疗,但认为热凝温度超过90℃的射频热凝治疗,其面部麻木及眼部并发症较多[32]。这些温度与时程参数的取得是基于颅内半月神经节射频得来的。温度由低温开始进行阶跃上升更多地考量是避免损及半月神经节内的非责任分支,毕竟半月节内各支的神经纤维不仅非常贴近,而且有交织。阶跃式升温可以一边射频热凝,一边测试病人的非责任分支支配区的感觉变化,一旦发现非责任分支被波及,可以及时调整针尖位置的,避免非责任支的进一步损伤。但若进行高选择性颅外非半月节射频,完全不用顾忌损伤非责任分支,所以无需采用阶跃式升温。笔者所在团队近年来实施三叉神经痛颅外非半月节射频治疗500余例,均直接采用90℃ 120 s连续射频热凝,并无眼部并发症发生。
七、病人的筛选和治疗过程舒适化
一般认为,射频治疗三叉神经痛适用于口服药物保守治疗无效或不能耐受药物并发症的原发性三叉痛病人,且该病人不愿意接受开颅微血管减压手术或有手术禁忌证。本研究在临床中也发现,对于继发于肿瘤的三叉神经痛病人,若失去外科手术治疗原发病(肿瘤切除)的机会,也可以行姑息性的三叉神经痛射频治疗以解除病人的顽固性疼痛。而且,当采用颅外非半月神经节射频时,对治疗适应证还可进一步放宽,比如术前血小板及凝血功能检查可以放宽至外科手术要求的最低标准。而且实施颅外非半月节射频治疗时,因无需担心伤及非责任分支,术中亦无需病人保持清醒配合测试非责任分支支配区的感觉变化,因而可以提供类似“无痛人流”或“无痛胃肠镜”的舒适化医疗服务,即射频治疗时于吸氧监护下应用适量麻醉性镇痛药和丙泊酚等全麻药,让病人在睡眠中无痛苦地接受治疗。
综上所述,射频治疗三叉神经痛的临床进展在于治疗靶点的改变和引导穿刺技术的更新。当射频治疗靶点由颅内半月节转移至三叉神经各出颅孔道后,再使用CT影像计算机导航,即可实施更精准的颅外非半月节射频热凝治疗。因针尖已无需进入颅内,可更加安全有效地实现对各分支痛的高选择性治疗,且无需对射频温度进行由低到高的阶跃式“爬坡”升温,更便于实施无痛苦的舒适化医疗,改善病人的治疗体验,从而使这一经典技术焕发新的生命力。
