太原市流感流行期间病毒性脑膜(脑)炎的临床特征
2019-05-20翟飞鹏蔚洪恩赵晓霞董银桃胡风云
翟飞鹏 蔚洪恩 赵晓霞 董银桃 胡风云○☆
中国疾病预防控制中心(Chinese Centers for Disease Control and Prevention,CDC)下属中国国家流感中心流感病毒实时监控数据显示,我国北方地区开始在 2017年 11、12月及2018年1、2月期间出现流感大范围流行,主要病原体为两种甲型流感病毒株系H1N1和H3N2,以及一种乙型流感病毒株系BV型(B-Victoria)。目前国内外有关流感病毒直接导致的病毒性脑(膜)炎的病例报告罕见[1]。在此次2017年末至2018年初流感流行期间,我院神经内科收治的太原市病毒性脑(膜)炎病例较非流感流行季节明显增多。为了解太原市病毒性脑膜(脑)炎住院诊治病例数量变化的趋势,我们对最近18个月在我院神经内科住院诊治的所有病毒性脑(膜)炎病例进行流行病学分析,并分析其临床特征和流行特征。
1 对象与方法
1.1 研究对象
2016年10 月至2018年3月在山西省人民医院神经内科住院诊断的112例病毒性脑膜(脑)炎病例(诊断标准参照[2])。病毒性脑炎34例,病毒性脑膜炎78例。
纳入标准:①根据病史、局限和弥散性脑损害症状和体征、脑电图、影像学及脑脊液检查结果诊断为病毒性脑膜(脑)炎,并排除细菌性、结核性及真菌性等特殊病因的炎症;②无其他中枢神经系统疾病、精神病史和药物、酒精依赖及中毒史;③发病年龄≥15岁;④首次发病,未经治疗。排除标准:①出院诊断病毒性脑膜(脑)炎不能确诊者;②除外已知的自身免疫性脑炎;③合并严重的心、肝、肾等其他系统疾病者。该研究通过医院伦理委员后批准。
分组按照是否在流感流行季节发病,流感流行季节(2017年 11、12月及 2018年 1、2月)内发病患者作为病例组(influenza season,IS 组,n=46),非流感流行季节内发病的患者作为对照组(noninfluenza season,NI组,n=66)。
1.2 研究方法 所有病例均来自我院神经内科及NICU病房,所有检查均采集在病程第1周内。病程计算以发病时间至复查腰穿脑脊液化验正常或者神经系统症状控制为止。头颅MR平扫及增强结果为,34例病毒性脑炎中颞叶出现病灶及强化有22例(64.7%),基底节区出现病灶及强化有8例(23.5%),边缘叶出现病灶及强化有9例(26.5%);病毒性脑膜炎患者均未见病灶及强化。动态脑电图结果为,呈癫痫样放电有24例(21.4%),单纯呈非特异性慢波有42例(37.5%)。第一次腰穿行脑脊液常规、生化、涂片、培养等化验,脑脊液白细胞范围在11×106/L~135×106/L,均以单核细胞为主,有104例(92.8%);脑脊液蛋白增高范围在0.46~1.2 g/L之间,有 109例(97.3%);脑脊液糖、氯化物、找抗酸杆菌、墨汁染色找新型隐球菌、培养等均未见异常。血清病毒五项:单纯疱疹病毒Ⅰ型阳性24例 (21.4%),单纯疱疹病毒Ⅱ型阳性1例(1%),巨细胞病毒阳性 27例(24.1%),风疹病毒阳性32例(28.5%),EB病毒阳性17例(%)。所有入组病毒性脑炎组患者均行脑脊液自身免疫抗体为阴性。所有入组患者因均无上呼吸道症状,均未行咽拭子流感病毒抗体等检查。
1.3 统计学方法 采用SPSS 25.0进行统计学分析。一般资料采用描述性分析;计量资料采用x±s表示,组间比较采用单因素方差分析;计数资料采用数量和百分比(n,%)表示,组间比较采用χ2检验。以所有病毒性脑膜(脑)炎患者的临床特点作为自变量,以病例组(IS组)和对照组(NI组)作为应变量,通过logistic回归分析。检验水准α=0.05。
2 结果
2.1 流行病学监测 从2016年10月至2018年3月达18个月的病毒性脑(膜)炎住院病例,在此次流感流行期间(2017年 11月~2018年2月)病毒性脑(膜)炎住院患者较非流感流行期间明显增多,病例纳入月份以发病时间为基准(图1),所占总纳入人数比例41.1%。
2.2 一般资料 流感流行期间发病的病毒性脑(膜)炎的IS组患者多累及青少年,易出现精神障碍,且病程小于2周,预后较好;而性别,发热,头痛恶心呕吐等颅高压症状,颅高压,脑脊液细胞数及蛋白增高,继发性癫痫,认知障碍等临床指标比较,差异无统计学意义(表1)。
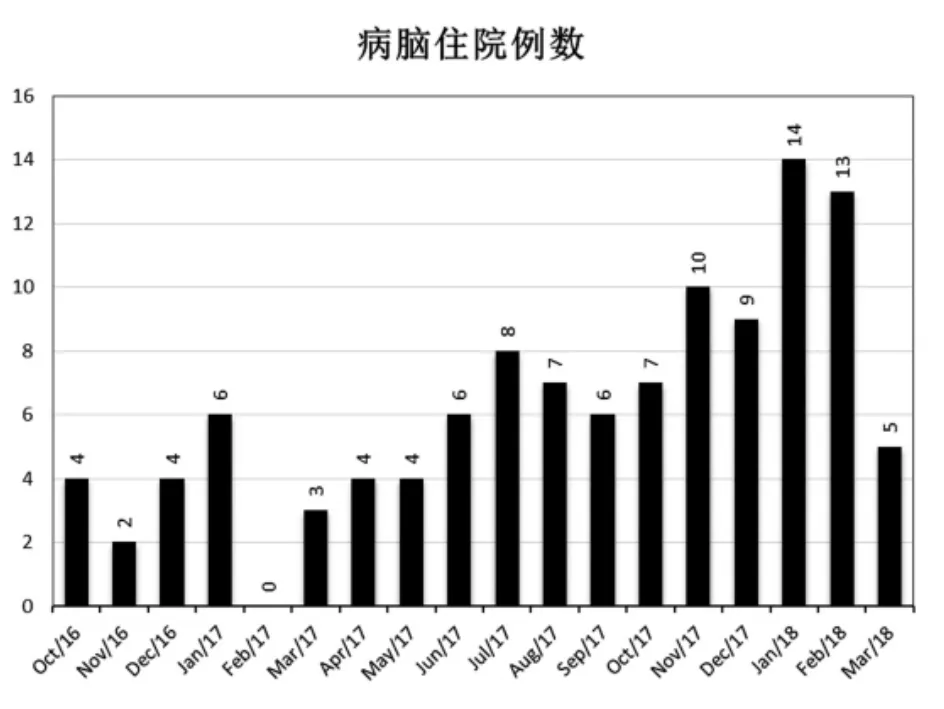
图1 病脑监测时间分布曲线图
2.3 回归分析 以是否为流感流行季节发病组患者为因变量,将上述临床指标引入回归模型。回归分析得出,易累及青少年(OR=3.879,P=0.020),容易出现精神障碍(OR=2.843,P=0.032),病程小于2 周(OR=3.001,P=0.017)征出现在流感流行季节发病的病毒性脑(膜)炎病例组(表2)。
3 讨论
流感病毒的全世界年感染率达10%~20%,每年住院人次达数百万[3]。病毒性脑(膜)炎全世界的年患病率为3.5/10万~7.4/10万[4],国内尚缺乏病毒性脑炎详细的流行病学资料。目前国内外有关流感相关性脑病或脑炎(influenza-associated encephalopathy or encephalitis,IAE)的报告绝大多数为个案报告[3,5-6,8,16-19],只有极少数的流行病学调查[7,13],且其定义尚无统一结论。
本研究发现,在此次2017年底到2018年初流感流行期间,15岁以上病毒性脑(膜)炎的住院发病率较前有所增多。TOGASHI等[21]报告了日本8年内8个流感流行季节期间的89例流感相关急性脑病患儿,19%患儿出现神经系统症状,考虑为可疑流感相关性脑炎,病原学可疑为流感病毒;而81%的流感相关性脑病,其病原学可疑为其他病毒;但死亡率高达37%;因此,他们认为流感流行期间,病毒感染引起脑病或脑炎发病率明显增高,而流感相关脑炎被低估。与本研究简易的流行病学调查结果一致。但瑞典的HJALMARSSON等[22]收集了长达11年14250例住院流感患者的临床资料,仅21例患流感相关性脑炎,因此,他们认为流感后脑炎发病率为罕见。芬兰的研究报道,成人病毒性脑炎的病原学4%为甲型流感病毒,发病率很低。LEE等[6]报告了2007年1月至2008年8月期间香港威尔斯亲王医院住院的460名流感患者,有13例(2.8%)出现意识混乱或意识下降等颅脑症状,仅有3例通过脑脊液检查诊断为流感相关性脑病。由于病原体检测技术的局限性,病毒性脑炎的年发病率极有可能被低估,特别是在发展中国家[4]。本研究样本量仅局限于医院内观察,且缺乏明确的流感病毒病原学检测阳性结果,但还是有可能增多的部分病例为流感相关性脑炎,因为流感病毒仅仅可以在极少数患者脑脊液中检测到的,因此IAE的诊断非常困难,其阳性率被低估可能性大[1]。

表1 IS组与NI组相关临床特征的比较[n(%)]

表2 流感流行季节发病的病毒性脑(膜)炎的IS组与各种临床特征的logistic回归分析
而且,本研究结果显示,流行季节内的病毒性脑炎病例的发病年龄多处于青少年至青年这个年龄段,其原因有可能是,随着年龄增长,很多人均已感染过流感病毒,均有不同程度的流感病毒抗体,因此不易出现严重的神经系统并发症,这与感染后脊髓炎、吉兰-巴雷综合征等发病机制有相似之处。目前大多数IAE病例报道均为儿童和青少年,且多见于来自日本和台湾的病例[6]。在日本,儿童流感相关性脑炎是发病率高且症状严重[7-8]。我国汤正珍等[9]报告了2009年儿童甲流H1N1流感相关神经系统并发症的发生率为14.0%(21/150),其中脑病 18例(85.7%),惊厥 2例(9.5%),脑炎 1例(4.7%),结果显示流感相关神经系统并发症发生率高。也有不同观点,比如MEIJER等[1]通过MEDLINE收集到44例个案报告,均为成人急性流感病毒相关脑炎/脑病(IAE),主要感染免疫能力强的男性,而且不局限于成年期的任何一个特定的年龄阶段。其发病机理尚未完全阐明,症状可能是由一种引发的炎性反应或病毒对大脑的神经入侵造成的。还有DICKY等[10]报告发现在法国大多数严重的流感病例都是在成人病例,多表现为流感相关性脑炎,仅少数为儿童病例,这与东亚地区的流行特点正好相反。尽管IAE已经被世界各地的均有病例报告,但东亚人群的发病率似乎较高,这表明存在遗传易感性的可能性[3]。
另外,我们发现其出现精神障碍、癫痫症状的例数较多,其原因可能是,有部分病例为上呼吸道感染为前驱感染史的自身免疫性脑炎干扰了结果判断,在临床上自身免疫性脑炎主要表现为精神症状,不同程度的认知功能障碍,亚急性或急性发作的癫痫等症状[11]。北京协和医院神经科的研究结果显示:在病因不明脑炎中抗NMDAR脑炎的比例达16.2%,由此可见自身免疫性脑炎并不罕见[12]。
最后,其病程时间较长,预后相对较好,其原因有可能是我们的研究对象为15岁以上人群,其免疫力相对较成熟[20]。PATRICK等[13]收集了88例流感相关性脑炎患者,年龄为29天到17岁,5岁以下的死亡人数占47%,1岁以下死亡患儿占16%;报道显示年龄越小,死亡率越高。JUNHONG等[14]的多中心研究报道,收集了261病毒性脑炎患儿和285例病毒性脑膜炎患儿,但未发现流感相关性脑炎,其病毒性脑炎病死率为0.8%,病毒性脑膜炎的预后较好。LOHITHARAJAH等[15]收集了南亚地区99例住院的脑炎/脑膜炎患者,发现其平均住院日为15 d,与本研究报告一致。
目前,对季节性流感相关的神经系统疾病(influenza-associated neurological disease,IAND)的纵向研究很少。由于受到成人发病率低、病原学检测阳性率低的限制,成人IAE的相关研究相对较少,且样本量均很小。我们的研究受到样本量不大、观测点局限、缺乏明确的病原学检测等等因素的限制,得出的结论有限,尚需进一步研究。
