伴海马硬化的颞叶内侧面癫痫围发作期SPECT脑血流灌注特点研究
2019-05-20赵泽仙黄崇慧刘小利庄丽英楼跃李雅国
赵泽仙 黄崇慧 刘小利 庄丽英 楼跃 李雅国
伴海马硬化的颞叶内侧面癫痫(mesial temporal lobe epilepsy with hippocampus sclerosis,MTLE-HS)是药物难治性癫痫中最常见的类型[1]。其最常见的发作类型是伴认知损害的局灶性癫痫发作(focal impaired awareness seizure,FIAS)[1-3]。这种发作可能是颞叶放电传播激活其他脑区而引起的[4-5]。单光子发射计算机断层成像(single-photon emission computed tomography,SPECT)通过在癫痫发作期/发作间期或发作结束后注射放射性示踪剂,示踪剂可短时间内被大脑迅速摄取而不再重新分布,从而反映注射时间点的脑血流灌注特点[6-7]。既往研究表明放射性示踪剂静脉注射时间不同,所获得的脑血流灌注图像也不同[8-10]。Newton等[11]研究表明,颞叶癫痫患者SPECT所示颞叶脑血流灌注存在“发作后期转变”:在发作开始2min内,整个致痫灶侧的颞叶表现为高灌注;在发作开始2~15min内,外侧颞叶表现为低灌注,而内侧颞叶如海马等部位仍表现高灌注;在发作结束后10~38min全脑灌注恢复至发作前水平。但这项研究的结果是基于对感兴趣区(region of interest,ROI)的手工计算,且病例数较少,随访时间较短。近年来部分研究使用统计参数成像(statistical parametric mapping,SPM)的方法再次探索了脑血流灌注随时间变化的特点[12-13],但该类研究仅针对发作期SPECT,没有涉及发作后期SPECT的研究。因此本研究进一步使用SPM方法,探索围发作期脑血流灌注与癫痫发作传播的关系。
1 对象和方法
1.1 对象 收集1995至2005年在悉尼大学附属Westmead医院神经内科癫痫中心住院接受前颞叶切除手术,且术后病理检查证实为MTLE-HS的患者30例,男 18 例,女 12 例;年龄 14~56(32±18)岁。完善 SPECT及其他可以帮助定位定侧的评估手段如3.0T高分辨MRI、脑葡萄糖代谢显像、神经心理学测试、Wada实验、颅内电极等。随访3~10年;纳入患者中大多数患者术后疗效较好[手术预后良好定义为术后随访2年以上,术后癫痫完全无发作或仅有先兆发作即EngelⅠ级,本研究中为癫痫完全无发作;癫痫发作极少(≤3次/年)定义为EngelⅡ级;癫痫发作>3次/年,但发作减少≥75%定义为EngelⅢ级,EngelⅡ级和EngelⅢ级均定义手术疗效欠佳],其中 EngelⅠ级 20 例,EngelⅡ级 8 例,EngelⅢ级2例。排除标准:(1)仅有全面强直阵挛发作者;(2)MRI提示存在明显的颞叶以外的非致痫病灶如额叶病灶者;(3)视频脑电图(VEEG)监测期间FIAS后继发全面强直阵挛发作者;(4)曾做过颅内手术者;(5)随访时间少于3年者;(6)发作起始时间不能确定者。
1.2 数据采集 完善VEEG监测,VEEG监测期间至少记录到3次FIAS,并筛选出一次符合定义的FIAS的癫痫发作。监测发作期间予以预先留置放射性核素注射针管,准备好放射学示踪剂六甲基丙二基胺肟(HMPAO)(批号:99944-78-2,规格:383g/mol,美国化学工业公司),当患者FIAS发作时,核医学技师即刻将HMPAO以最快的速度(通常在10s内)推入静脉内,待患者发作结束,恢复平静时,一般在发作结束后90min内完善发作期SPECT扫描;并在间隔上一次发作至少24h无发作后完善发作间期SPECT扫描。2位癫痫中心医师在不知道SPECT影像结果情况下,回顾性分析了所有患者VEEG监测到的癫痫发作,癫痫发作起始定义为临床发作或脑电图最早发生演变的时间;癫痫发作结束定义为脑电图停止演变的时间;注射时间定义为从示踪剂完全被注射完毕与癫痫发作起始时间之间的一段时间[14-15]。FIAS由观察者观察视频及发作期患者是否能对答和发作后期是否能回忆发作事件等综合判断;发作症状学和脑电图改变的定位定侧由2位癫痫中心和脑电图室医师共同判断。
1.3 图像处理 SPECT扫描时嘱患者闭上双眼,保持安静,避免头动,发射的光子被飞利浦SPECT仪器采集器(荷兰贝斯特公司)收集,进行横断面成像,成像后传导给个人电脑系统,保存成分析格式进行分析[16]。将采集的SPECT数据按注射时间分为发作期注射组和发作后期注射组,发作期注射组注射时间为(61.11±30.30)s,发作后期注射组注射时间为(107.15±60.49)s。随后对发作期和发作后期注射所采集图像在MATLAB2010 a平台上进行 SPM 处理(http∶/www.fil.ion.ucl.ac.uk/spm/该网站可以下载SPM软件)[17]。分析之前,先将所有左侧病灶图像翻转到右侧以使数据一致并扩大数据容量;将所有图像进行校正,空间标准化,16mm×16mm×16mm高斯平滑,用SPM软件分析发作期或发作后期的图像减去发作间期的图像(ictal-interictal SPECT analyzed by SPM,ISAS),并与正常对照对比[17],最终得到SPM-T统计图。基于自动解剖标记图集[18]模板画出SPM-T统计图上具有统计学意义的高灌注和低灌注ROI,其中要求感兴趣簇水平阈值为≥125个体素,相当于容积为1cm3[19-20];单个体素水平阈值为0.001,相当于T值为2.75。
1.4 统计学处理 根据ISAS成组分析的SPM-T结果,基于自动解剖标记图集模板画出SPM-T统计图上具有统计学意义的高灌注和低灌注ROI,采用模拟信号计算工具分别计算发作期注射组和发作后期注射组ROI脑血流信号改变,采用Graphpad分析ROI脑血流信号改变与注射时间的相关性。P<0.05为差异有统计学意义。
2 结果
2.1 围发作期脑血流灌注特点 发作期注射组致痫灶同侧颞叶内侧、基底核区表现为高灌注改变,而前额叶、前后扣带回、顶叶等区域则表现为低灌注改变,见图1(插页)。发作后期注射组致痫灶同侧颞叶内侧未及明显高灌注,表现为低灌注改变;前额叶、前扣带回、顶叶等区域呈明显低灌注改变,但低灌注范围较发作期缩小,见图 2(插页)。
2.2 脑血流灌注改变与注射时间的相关性分析 从发作期和发作后期注射组SPM-T统计图中画出明显高灌注和低灌注ROI,并计算出该ROI脑血流信号改变值,发现该信号改变值随注射时间不同而演变。发作期注射组颞叶内侧和基底核区高灌注ROI脑血流信号改变与注射时间呈正相关(r=0.66,P<0.05),见图 3a。发作后期注射组前扣带回、前额叶等区域低灌注信号值满足T值≥2.75,其中前扣带回低灌注ROI脑血流信号改变与注射时间呈负相关(r=-0.66,P<0.05),见图3b,但前额叶低灌注ROI脑血流信号改变与注射时间无相关性(r=0.55,P>0.05),见图 3c;发作后期病灶同侧颞叶低灌注ROI脑血流信号改变与注射时间呈负相关(r=-0.58,P<0.05),见图 3d。
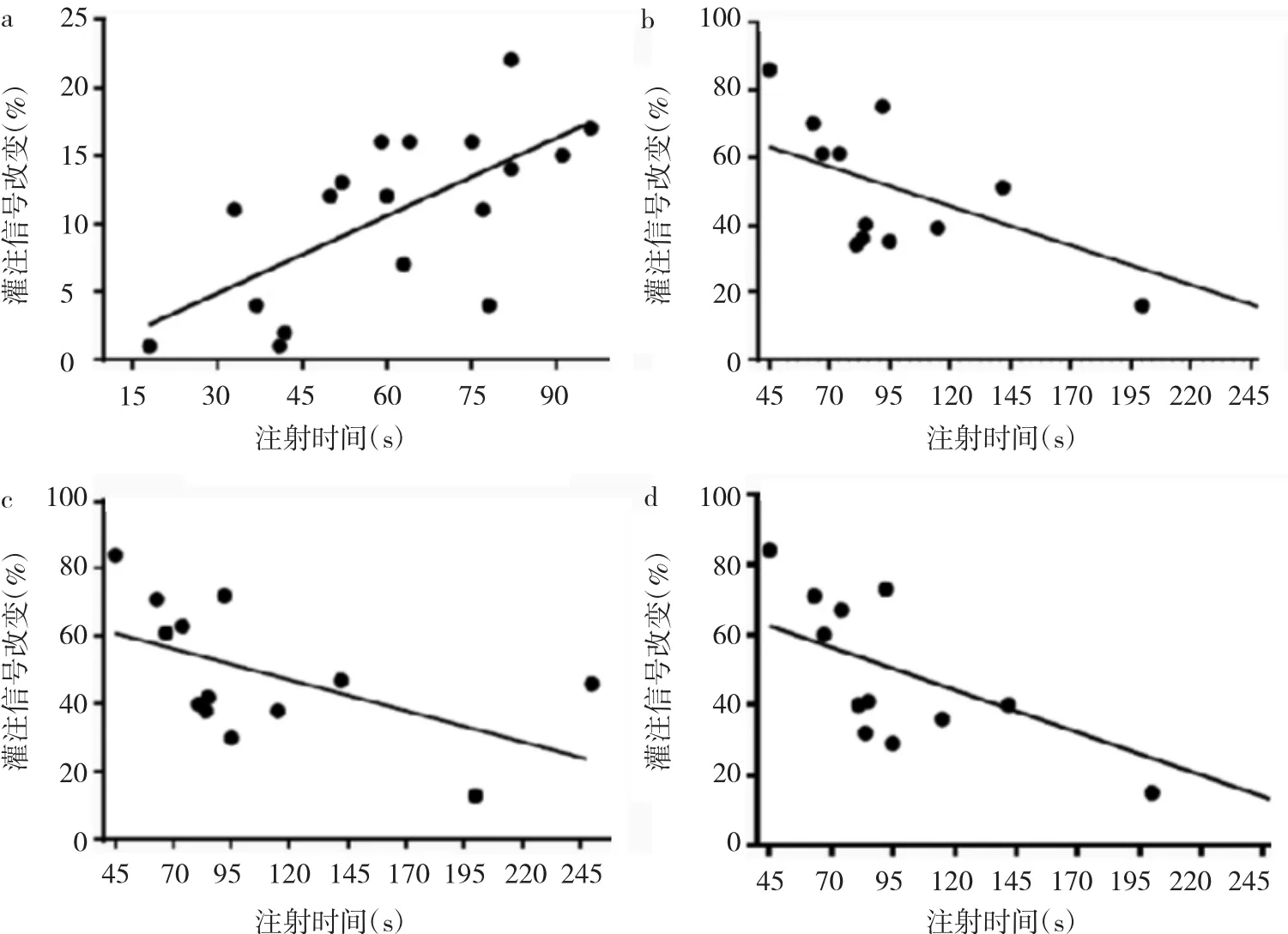
图3 脑血流灌注改变与注射时间的相关性分析(a:发作期同侧颞叶内侧和基底核区;b:发作后期前扣带回;c:发作期前额叶;d:发作后期同侧颞叶)
3 讨论
当前研究发现,MTLE-HS在FIAS发作期和发作后期表现为明显不同的灌注改变,发作期致痫灶区及致痫灶同侧皮质下结构表现为明显高灌注改变;而致痫灶以外的额顶叶联合皮层及扣带回等区域主要表现为低灌注改变;额顶叶联合皮层及扣带回为主的颞叶外低灌注也可见于发作后期,但范围缩小。这些高灌注和低灌注改变和注射时间呈明显相关性,表明MTLE-HS患者FIAS围发作期脑血流灌注特点与癫痫发作传播有关。
发作期SPECT是一种可以动态追踪痫样放电传播的功能影像学手段,部分SPECT研究发现这一脑血流灌注改变可能与临床症状学相关[21-23];既往许多SPECT研究主要关注致痫灶区的高灌注及其定位意义,致痫灶高灌注改变可帮助定位致痫灶,进而指导下一步手术切除病灶[20,24-25],也有研究证实SPECT脑血流灌注改变定位的准确性也同手术疗效高度相关[26]。近年来,多个SPECT研究发现MTLE-HS的脑血流灌注可表现为全脑分布,存在于双侧颞叶、皮质下结构、大脑皮层及小脑[12,19-20]。
本研究通过将研究对象分为发作期注射组和发作后期注射组两组,全面动态地观察围发作期MTLE-HS脑血流灌注特点,结果发现发作期脑血流高灌注主要位于颞叶内侧,这与手术证实的颞叶致痫灶分布区是一致的。同时也观察到该高灌注区尚可延伸到基底核区,与Dupont等[12]报道的结果一致 ,提示发作期脑血流灌注随癫痫活动不断演变。同时发作期和发作后期尚可观察到部分脑区表现为低灌注表现,主要分布在额叶和扣带回区域。Schwartz等[27]研究表明,这些低灌注的脑区可能是通过周围性抑制效应以避免或减少痫样放电传播到病灶外的脑区,这与临床上FIAS时脑血流灌注仅局限于颞叶等脑区,而很少泛化到颞叶外脑区相互映衬。相关性分析发现,发作期同侧颞叶内侧和基底核区高灌注ROI信号改变值与注射时间呈正相关,而发作后期注射组中,同侧颞叶、前扣带回等区域低灌注脑血流信号改变与注射时间均呈负相关,动态揭示了脑血流灌注随时间演变的特点。这与Newton等[11]和Ducan等[24]的研究有相似之处。在他们的研究中,颞叶癫痫患者SPECT所示颞叶的脑血流灌注在发作开始2min内,整个致痫灶侧的颞叶表现为高灌注,这一点与本研究相似;但他们还发现,发作开始2~15min期间,外侧颞叶表现为低灌注,而内侧颞叶如海马等部位仍表现高灌注,这一点在本研究中未得到证实。此外,他们还发现发作开始10~38min全脑灌注恢复至发作前水平,由于本研究没有采集到发作结束后10~38min后的脑血流灌注图像,无法验证这一观点。本研究中发作后期注射者没有观察到和Newton等[11]、Ducan等[24]发作后期研究结果完全一致的脑血流灌注改变特点,可能与研究方法、研究数据及注射时间的不同有关。
综上所述,本研究基于SPM方法和相关分析方法,阐述了MTLE-HS患者FIAS围发作期脑血流灌注特点随时间演变的特点;进一步验证了发作期SPECT高灌注的定位定侧意义,同时也很好地追踪了脑血流灌注的时间转变特点,揭示了脑血流灌注演变与癫痫传播的关系。
