肝豆状核变性肝硬化失代偿期患者预后及影响因素分析
2019-05-17许亚运杨任民方明娟胡文彬韩永升胡纪源
许亚运 杨任民 方明娟 胡文彬 韩永升 胡纪源
肝豆状核变性(wilson disease,WD)是ATP7B基因突变导致体内铜代谢障碍的一种疾病,主要以肝脏和脑损害为主要临床表现,其中以肝损害为首发症状或主要表现的患者最多见,笔者曾对1 200例WD患者的超声图像进行研究[1],发现表现为肝损害者达100%,表现为结节性肝硬化者达12%,部分患者在坚持规范的中西医结合治疗后,超声图像得到较大的改善,然而部分患者对治疗的依从性很差,往往很轻的肝损伤最终发展成为肝硬化,而WD肝硬化失代偿期因为多种严重的并发症通常预后较差、病死率较高。本研究收集WD肝硬化失代偿期患者的临床资料,进行多因素分析,探讨影响预后的相关因素,为临床评估病情及治疗提供依据。
1 对象和方法
1.1 对象 选取2012年10月至2015年12月安徽中医药大学神经病学研究所附属医院住院的WD肝硬化失代偿期患者67例,其中男36例,女31例;年龄9~61(27.99±11.19)岁;所有患者随访至2018年10月1日,根据预后情况将患者分为存活组(51例,76.12%)和死亡组(16例,23.88%),平均随访46.5个月,最长生存72.0个月。纳入标准:经临床和实验室检查确诊的WD肝硬化失代偿期患者,WD的诊断标准参考2008年中华医学会神经病学分会神经遗传病学组和运动障碍学组发布的《WD的诊断与治疗指南》[2],肝硬化失代偿期的诊断参考《病毒性肝炎防治方案》[3]。排除标准:(1)以急性暴发性肝炎起病的腹型WD患者;(2)合并自身免疫性肝病;(3)合并有病毒性肝炎、HIV的感染和(或)药物性肝病。
1.2 方法 收集患者的临床资料,包括一般资料、入院后首次检查的各种实验室指标、并发症等,比较两组性别、年龄、BMI、TBiL、白蛋白(ALB)、胆碱酯酶(CHE)、PT、国际标准比值(INR)、血清钠、血氨、肝纤维化指标(HA)、铜蓝蛋白(CP)及并发症包括中等量以上腹水(经腹水彩超定量分析500ml以上)、肝性脑病(hepatic encephalopathy,HE)、腹膜炎、上消化道出血有无差异,通过临床资料计算Child-Turcotte-Pugh(CTP)分值及终末期肝病模型(model for end stage liver disease,MELD)分值,MELD 分值 = 3.8×ln(TBilμmol/L×0.058)+11.2×ln(INR)+9.6×ln(肌酐 μmol/L×0.011)+6.4×(病因学:胆汁淤积型或酒精性肝硬化为0,其他原因为1),其中CTP分值5~6分为A级,7~9分为B级,≥10分为C级,将MELD分值分为<5分和≥5分两组,评价两种评价系统对于WD肝硬化失代偿期3年内的预测效果;将有可能影响生存率的因素纳入Cox比例风险模型,计算出影响WD肝硬化失代偿期患者预后的相对独立危险因素。
1.3 统计学处理 采用SPSS 21.0软件统计,正态分布的计量资料以表示,组间比较采用两独立样本t检验,不满足正态分布或方差不齐的计量资料采用Wilcoxon秩和检验;计数资料采用χ2检验,多因素生存分析采用Cox比例风险模型估计参数。P<0.05为差异有统计学意义。
2 结果
2.1 两组患者一般资料比较 至随访结束时,67例WD肝硬化失代偿期患者存活51例(76.1%),死亡16例(23.9%);存活组中男27例,女24例,平均年龄(26.71±11.43)岁;死亡组中男 9例,女7例,平均年龄(32.06±9.62)岁,差异均无统计学意义(均 P >0.05);存活组 BMI为(21.90±2.71)kg/m2,死亡组 BMI为(24.25±2.91)kg/m2,差异有统计学意义(P<0.05)。
2.2 两组患者生化指标比较 存活组ALB、CHE、血清钠均较死亡组高,差异均有统计学意义(均P<0.05);TBil、PT、INR、血氨、HA、CP 较死亡组低,差异均有统计学意义(均P<0.05),见表 1。
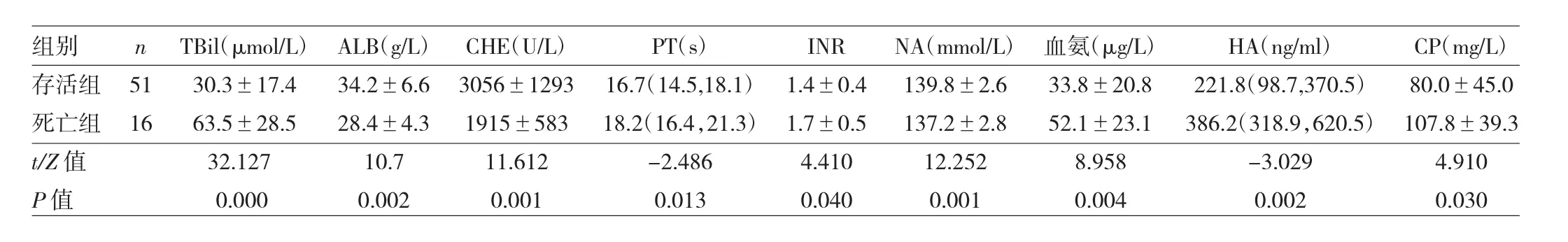
表1 两组患者生化资料结果比较
2.3 两组患者并发症、CTP分值、MELD分值比较 中等量以上腹水与肝性脑病两组间比较差异均有统计学意义(均P<0.05);腹膜炎和上消化道出血两组间无统计学差异(均P>0.05);两组间CTP分值、MELD分值结果均有统计学差异(均P<0.05),见表2。
2.4 CTP分级及MELD分值对于WD肝硬化失代偿期患者预测价值 比较CTP系统A级、B级、C级的患者3年内病死率分别为0.00%、7.14%、48.00%,差异有统计学意义(χ2=17.086,P<0.01);MELD 评分<5 分和>5分的患者3年内病死率分别为12.50%、47.06%,差异有统计学意义(χ2=8.872,P<0.01)。
2.5 WD肝硬化失代偿期预后影响因素 将有可能会影响生存率的因素(TBil、ALB、CHE、PT、INR、血清钠、血氨、HA、CP、中等量以上腹水、肝性脑病、MELD分值、CTP 分值)纳入 Cox模型,结果提示 TBil、CHE、肝性脑病为影响WD肝硬化失代偿期的独立危险因素,见表3。
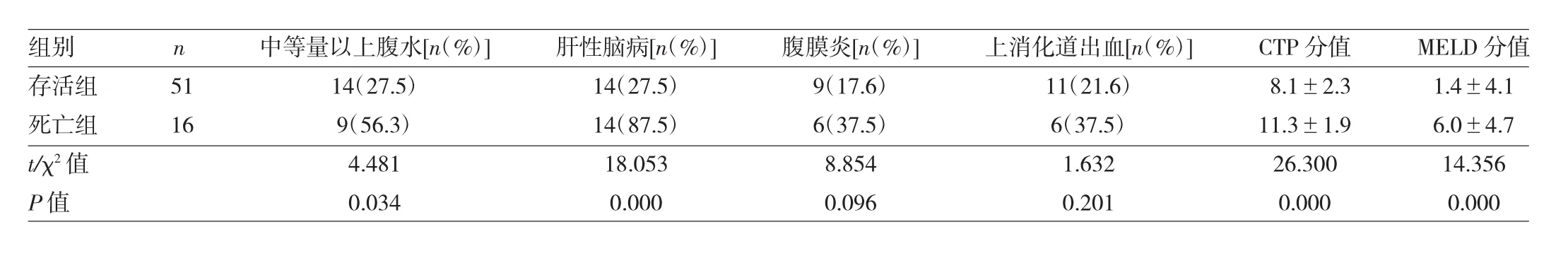
表2 两组患者并发症、CTP分值、MELD分值效果比较

表3 影响WD肝硬化失代偿期预后Cox比例风险模型分析
3 讨论
WD是ATP7B基因表达异常导致体内铜代谢障碍的常染色体隐性遗传病,铜离子在全身各器官均可有不同程度的沉积,尤其以肝脏为最早受累的靶器官。本研究发现TBil、CHE、肝性脑病可能是影响WD肝硬化失代偿期患者预后的独立危险因素,因此积极的纠正上述指标可以极大的缓解患者的病情,改善患者的预后,此外CTP系统及MELD模型均能较好预测WD肝硬化失代偿期患者的预后。
WD肝硬化失代偿期患者的性别、年龄在两组间并无统计学差异,因此对于预测患者的预后并无价值,但死亡组BMI更高,WD患者摄食增多的同时铜也摄入增多,肥胖是脂肪肝形成机制之一,脂肪肝可以继发肝硬化,且死亡组有着更严重的钠水潴留,这些因素可能与死亡组BMI较高有关,因此适度的控制体重对于WD肝硬化失代偿期患者来说或许利大于弊。
肝功能指标中TBil和CHE是WD肝硬化失代偿期患者死亡风险的独立影响因素,胆红素水平越高提示肝细胞损坏程度越重,其病死率越高,CTP系统及MELD模型均将TBil纳入评价系统,提示该指标具有良好的预测价值,黄丽等[4]认为WD肝型患者CTP分值≥7的患者预后较差,黄疸是判断预后最有价值的指标之一,与本研究结果一致。本研究中患者CHE水平异常率达92.5%(62/67),血清CHE是肝脏合成的非特异性水解酶,肝脏是其唯一合成场所,CHE代表肝脏的合成和储备能力,其活性与肝细胞损伤程度相关,肝脏损伤越严重,CHE水平越低,若CHE持续性降低,则提示预后不良[5];笔者在临床中发现WD肝硬化患者随着临床症状的改善,CHE水平也能较好的恢复;郭飞波[6]研究发现CHE与肝纤维化指标、血氨水平、CTP分级均有良好的相关性,因此检测CHE水平可作为肝损伤程度判定的一项敏感指标,并有助于肝病进展情况的判断及评估疗效和预后。ALB由肝脏合成,能直接反应肝脏的损伤情况,ALB的降低与腹水、诱发HE与肝肾综合征等密切相关,直接关系到患者的预后[7],但在肝功能指标中ALB的预测价值不如TBiL及CHE。
低钠血症与失代偿期肝硬化患者预后有关,血清钠水平越低,肝和肾损害程度越重,预后越差。血清Na每降低1mmol/L,HE的发生的危险率增加8%,此外与血清钠变化相比,当前血清钠水平对HE的影响更大[8]。郑晓丽等[9]将血清钠水平纳入MELD模型,结果显示能够更好的评估失代偿期肝硬化患者的预后。因此血清钠水平可以作为患者病情和预后的判断指标之一。血氨是影响HE发生发展的最重要的因素之一[10],而HE是影响WD肝硬化失代偿期患者预后的独立危险因素,因此血氨水平与疾病严重程度及预后也有较好的相关性。肝纤维化指标是评估肝硬化进展的一项敏感指标,本研究发现肝纤指标中HA水平两组间存在显著差异,但肝纤指标并不是判断肝硬化患者预后的独立影响因素,因此笔者认为肝纤维化指标与肝功能严重程度有相关性,但不适合评估肝硬化预后,这与Qi等[11]研究一致。本研究发现驱铜前死亡组CP水平较存活组高,差异有统计学意义,CP是一种急性时相蛋白,且与肝脏损害的程度有关,CP在肝脏分解后主要通过胆汁排泄,失代偿期肝硬化患者胆汁淤积更加严重,这可能是CP升高的原因之一。
HE是WD肝硬化并发症中最严重的一种类型,它是一系列从亚临床改变到昏迷的神经精神异常综合征,是慢性肝病患者再次入院、ICU治疗和死亡的主要原因[12]。刘华等[13]认为感染是HE的显著诱发因素,周秀琳等[14]研究发现感染是影响HE患者预后的独立危险因素,因此积极预防及控制感染对于预后相当重要。在本研究中,Cox风险比例模型中HE的RR值达9.994,表明HE比TBil、CHE能够更好的预测WD肝硬化失代偿期患者死亡风险,这也说明WD肝硬化失代偿期同时合并HE的患者往往预后很差。轻微肝性脑病由于神经心理学/神经生理学异常,而认知功能正常,临床往往忽视,因为累计发病率高、整体生活质量下降、工作效率低、容易进展为显性肝性脑病等原因,若不积极预防及治疗,预后较差[15]。最近一项长期(≥6个月)研究显示利福昔明可以调节肝肠循环减少内毒素血症,将致病菌转化为有益的微生物,标准的乳糖治疗中加入利福昔明可以明显减少HE的复发[16]。
1973年 Pugh 等[17]将血清 TBil、ALB、PT、腹水、HE共5项指标纳入CTP评分系统,临床中被广泛应用,21世纪以来随着肝移植的广泛开展,CTP系统因为主观因素的参与及不能准确预测1年之内(短期)的生存率,于是2001年Kamath等[18]提出了新的评价体系,即MELD模型,该系统的主要优势是评价指标全部为客观指标,有较好的连续性,且它能更好的预测患者的短、中期预后,尤其对于3个月的死亡风险预测[19]。本研究中死亡组中CTP分值及MELD分值均较存活组高,其中CTP系统A级、B级、C级及MELD模型<5分和>5分对于预测3年内病死率均能较好完成,说明两个系统均能较好的反映肝脏的损害程度和评估预后,因此笔者建议可以将CTP系统及MELD模型共同运用到临床可以更好的评估WD患者预后。
WD是为少数可治性遗传代谢性疾病之一,通过长期系统的驱铜治疗,往往可以获得较佳的临床疗效,若患者因长期误诊或不能坚持规范治疗,该病晚期常常会出现肝硬化失代偿期的各种并发症或严重的扭转痉挛而危及生命。WD患者肝损伤的程度主要与铜在体内蓄积的时间和量相关,因此患者的预后与疾病的早期诊断、及时准确的动态评估以及综合有效的治疗密切相关。
