胃肠道重建术后患者ERCP的应用进展
2019-05-10周明新综述黄永辉审校
周明新 综述 黄永辉 审校
(北京大学第三医院消化科,北京 100191)
内镜下逆行胰胆管造影(endoscopic retrograde cholangiopancreatography,ERCP)从20世纪70年代以来,作为各类胆胰疾病的重要诊断手段广泛应用于临床[1]。随着近年内镜技术的发展,ERCP也越来越多地应用于胃肠道手术后患者,但是相比于具有正常胃肠解剖结构的患者,胃肠道手术后解剖结构发生变化,传统侧视镜无法满意到达病变部位,使得这部分患者ERCP的成功率明显下降,有研究表明,Billroth Ⅱ吻合术后患者的成功率约为83%[2],而Roux-en-Y吻合术后患者的成功率仅有33%[3]。为手术后胃肠道结构发生改变的患者寻找切实可行的ERCP方法是目前研究的热点之一。
Billroth Ⅰ式吻合、Billroth Ⅱ式吻合、包含Bruan吻合的Billroth Ⅱ式吻合、Roux-en-Y吻合以及Whipple手术是目前常用的胃肠道重建手术方式(图1)。其中Billroth Ⅰ式吻合基本保留了与常规生理结构相似的食管、胃、十二指肠的连续的解剖结构,有研究指出即使是使用常规的侧视十二指肠镜,Billroth Ⅰ式吻合胃肠道重建术后患者的ERCP成功率也可达100%[4]。因此,目前对于胃肠道重建手术后患者的ERCP技术的研究主要集中在Billroth Ⅱ式吻合、包含Bruan吻合的Billroth Ⅱ式吻合、Roux-en-Y吻合以及Whipple手术这几类胃肠道重建方式上。我们结合各类胃肠道重建术后患者的解剖特点及操作难点,将目前ERCP在胃肠道重建术后患者中的应用进展作一综述。
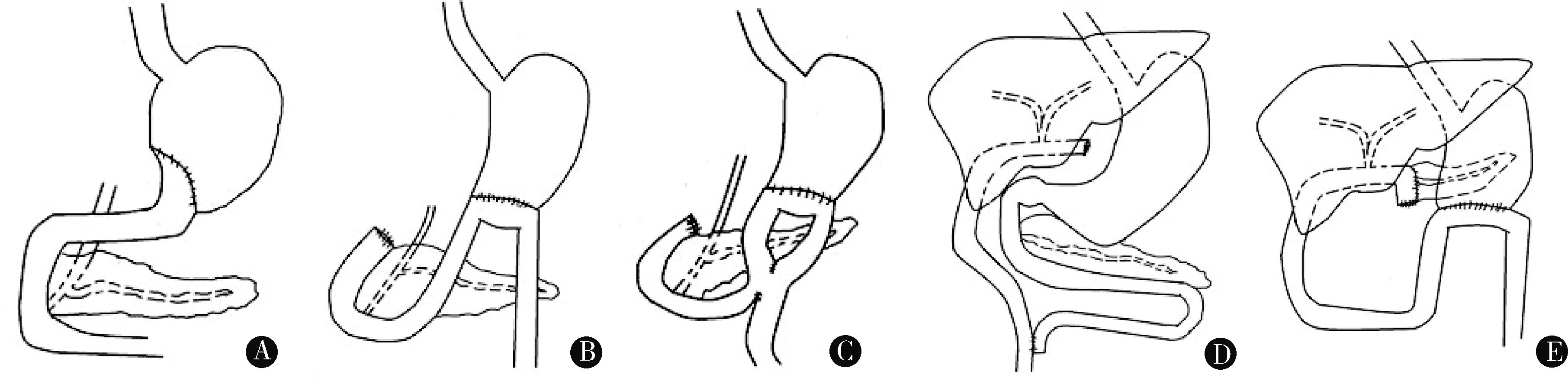
图1 常见的胃肠道重建手术方式:A.Billroth Ⅰ式吻合;B.Billroth Ⅱ式吻合;C.包含Bruan吻合的Billroth Ⅱ式吻合;D.胆肠Roux-en-Y吻合;E.Whipple手术
1 胃肠道重建术后ERCP的困难及一般处理策略
对于胃肠道重建术后患者,进行ERCP时主要面对以下两大问题:①胃肠道重建术后会失去食管、胃、十二指肠的正常排布,同时,术后胃肠道成角、粘连均会使进镜到达十二指肠乳头或胆肠、胰肠吻合口处的难度增加;②胃肠道重建术后可能因为正常的十二指肠乳头被吻合口取代及插管方向改变等问题而致插管困难增加。
为了提高胃肠道重建术后患者的ERCP成功率,研究者们提出了一些基础的处理策略:①ERCP前应充分复习患者的胃肠道手术资料以了解重建方式,肠襻长度及吻合方式(如侧侧吻合、端侧吻合等)[5],这是进行ERCP的基础;②在ERCP前进行腹部增强CT检查可以帮助内镜医生更好地了解胃肠道重建方式,尤其是缺乏既往手术资料时[6];③进行ERCP时,可以在内镜下在接近输入襻与输出襻处向肠腔内注射靛蓝胭脂红,因为输入襻从盲端向近端的蠕动,会使大部分染料进入输出襻,从而帮助区分输入襻与输出襻[7];④在进入选定被认为是输入襻的肠襻前,可在入口处使用夹子或印度墨水标记,以避免在辨别错误时重复进入相同的肠襻[8]。
除了上述这些基础的策略外,针对不同的胃肠道重建方式,也产生了许多新的ERCP技术。
2 Billroth Ⅱ式吻合术后的ERCP
Billroth Ⅱ式吻合术会产生胃空肠的端侧吻合、十二指肠残端结扎后形成的输入襻以及与剩余正常肠道结构相连的输出襻[5],针对此类患者,常规的侧视十二指肠镜仍是重要的手段之一。研究表明,在单纯Billroth Ⅱ式吻合术后患者中,ERCP成功率在79%~91%[2,9,10]。在使用常规的侧视十二指肠镜进行ERCP时,主要存在以下2个问题:①由于侧向视野的缘故,会导致在区分输入襻并向其中进镜时难度增加;②在进行胆管插管时,Billroth Ⅱ式吻合术后患者需向5点钟方向插管,而在胃肠道解剖正常情况下,一般是向11~12点钟方向插管[11]。
为了解决进镜困难的问题,一些研究者提出了使用前视内镜进行ERCP的方法,因为前视内镜可以更好地观察胃肠道结构[12]。一项meta分析[13]表明,相比于传统的侧视十二指肠镜,前视内镜有更高的进镜成功率[90.3% (95%CI:85.6~93.6) vs.86.8% (95%CI:82.8~89.9)],更低的穿孔发生率[3.0% (95%CI:1.7~5.3) vs.3.6% (95%CI:2.3~5.7)],但前视内镜的选择性插管的成功率却较低[91.1% (95%CI:87.2~93.9) vs.92.3% (95%CI:88.0~95.2)]。前视内镜选择性插管的成功率下降可能是由于前视内镜缺乏抬钳器(elevator),导致插管时操作难度增加所致。为了克服这一问题,一些研究者提出了在前视内镜前加装前置透明帽的方法。既往这一技术被用于帮助展开肠皱襞从而减少盲区,从而使内镜医师可以更好地观察肠壁[14,15]。而在进行ERCP时,透明帽可以帮助内镜通过吻合术后胃肠道形成的锐角从而进入输入襻,同时其可以展开空肠皱襞暴露处于盲区的乳头,并使镜头与肠壁间保持恰当的距离,以获得良好的视野,并提供足够的操作空间。而当十二指肠乳头被卡在透明帽中时,可以帮助内镜医师在选择性插管时其轴线对准。研究表明,使用透明帽辅助的前视内镜对Billroth Ⅱ式术后患者进行ERCP时,进镜成功率为91.5%~100%,而选择性插管的成功率则达到95.4%~100%[16~18]。此外,使用双工作通道内镜也可以帮助克服前视内镜缺乏抬钳器的问题。双通道内镜在进行ERCP时可以通过一个通道伸出鼠齿钳固定住十二指肠乳头的位置,并通过另一通道进行插管操作。我们2014年报道[19]使用双通道前视内镜对Billroth Ⅱ式吻合术后患者进行ERCP,插管成功率可达95%(38/40),而ERCP的总体成功率则为82.6%(38/46)。
3 含Bruan吻合的Billroth Ⅱ式吻合术后的ERCP
除了单纯的Billroth Ⅱ式吻合外,还有一些胃肠道重建时在胃肠吻合口的远端将输入襻及输出襻的肠管进行侧方吻合,从而减少胰液及胆汁反流对胃造成的刺激,这一吻合方式称为Braun吻合[20]。然而这一胃肠道重建方式会使ERCP的难度大大增加,金正等[10]的研究表明含Bruan吻合的Billroth Ⅱ式吻合术后患者行ERCP时成功率仅有28.6%(2/7)。为了提高这类患者的ERCP成功率,Wu等[21]提出可以先让内镜在胃空肠吻合口处进入输出襻,因为其成角较轻,更有利于内镜的进入,之后在Braun吻合处,可以看到一个三向的开口,沿着中间开口的方向进镜,往往可以到达十二指肠乳头所在的输入襻。在此基础上还可使用球囊造影引导进镜法,即通过向按上述方法确定好的“中间开口”内插入带球囊的导丝,膨胀球囊使其紧贴肠壁,从而封闭肠腔,同时向肠腔内注射造影剂并在X线下判断其是否进入输入襻,若进入则沿导丝继续进镜。通过这一方法对含Bruan吻合的Billroth Ⅱ式吻合术后患者进行ERCP时,成功率可达80%(16/20),同时仅有5%(1/20)的患者发生穿孔,提示使用这一方法是安全而有效的,但这一方法是否可以确实提高含Bruan吻合的Billroth Ⅱ式吻合术后的ERCP成功率有待进一步验证[21]。
4 Roux-en-Y吻合术后的ERCP
Roux-en-Y吻合是常见的胃肠道重建方式之一,是将空肠离断后将远端与需要引流的器官或病灶(如胰、残胃、肝或假性囊肿等)相连接,同时近端空肠与远端空肠再次吻合,从而恢复消化道连续性。研究表明,Roux-en-Y吻合术后患者的ERCP成功率为33%~67%[3,22]。此外,有研究表明,使用十二指肠镜进行ERCP时,Billroth Ⅱ式术后患者的成功率为86.3%(138/160),Roux-en-Y吻合术后患者的成功率为62.5%(5/8),提示Roux-en-Y吻合术后ERCP的难度高于Billroth Ⅱ式吻合术后[4],这可能是由于Roux-en-Y吻合术后重建的胃肠道结构更长,使得进镜和插管更加困难[23]。
双气囊内镜(double balloon enteroscope,DBE)2001年首次应用于临床,其原理是通过使气囊固定肠壁,避免进镜过程中肠壁向前伸展,通过进行气囊充气、放气及推拉操作从而对小肠深部进行检查[24]。目前针对Roux-en-Y吻合术后患者的解剖特点,许多研究者提出使用双气囊内镜辅助ERCP(DBE-ERCP)的方法。Parlak等[25]对14例Roux-en-Y胆肠吻合术后患者行DBE-ERCP,结果显示仅1例因无法找到胆肠吻合口而失败,其余13例均找到胆肠吻合口并插管成功,成功率达92.9%(13/14)。而另一项规模更大的研究[26]中,包括86例Roux-en-Y消化道重建术后患者的DBE-ERCP,76%(65/86)成功进入输入襻找到十二指肠乳头或胆肠吻合口,70%(60/86)胆道插管成功,同时仅有2例出现术后并发症,说明DBE-ERCP对于Roux-en-Y吻合术后患者是安全而可靠的。目前常见的双气囊内镜主要包括标准款及短款2种类型,标准款工作长度200 cm,短款为152 cm。对于标准长度的双气囊内镜,难以获得与其长度相匹配的ERCP器械,而短款则可以与大多数标准ERCP工具匹配。此外,短款双气囊内镜可以让内镜医师更有效地施加推力,具有更好的操作性,尤其在肠道手术后粘连严重的情况下。因此,短款双气囊内镜可能更适合用于ERCP[27,28]。虽然有观点认为短款双气囊内镜因为长度过短可能会使到达输入襻盲端的难度增加,但研究[29,30]表明,使用短款或长款双气囊内镜到达输入襻盲端的成功率并没有显著差异,而短款双气囊内镜可以更快到达输入襻盲端。
除双气囊内镜外,单气囊内镜目前也用于Roux-en-Y吻合术后患者的ERCP中。相比于双气囊内镜,单气囊内镜所需的准备时间更短,且具有更好的操作性[31]。使用单气囊内镜辅助对Roux-en-Y吻合术后的患者行ERCP时,诊断性造影的成功率为68%~80%,而ERCP后续的内镜下治疗的成功率则为73%~91%[32~34]。同时,现有的研究表明,在对Roux-en-Y术后患者行ERCP时,双气囊内镜与单气囊内镜成功率及术后并发症发生率未见显著性差异[35]。
螺旋管内镜是近年来出现的深部内镜,其原理与气囊内镜使用的推拉技巧不同,是使用螺旋式的外套管将肠壁逐渐套叠并固定于外套管从而使内镜逐渐到达小肠深部[36],目前这一技术也应用于Roux-en-Y吻合术后患者的ERCP中。Ali等[37]用螺旋管内镜对35例Roux-en-Y吻合术后患者行ERCP,结果86%(30/35)的患者成功进镜到达十二指肠乳头,而插管成功率则高达100%(30/30)。此外,Lennon等[38]对比螺旋管内镜与气囊内镜在Roux-en-Y吻合术后患者ERCP中成功率,结果显示二者并无显著性差异[40%(10/25)vs.48.3%(14/29),P=0.59]。
5 Whipple术后的ERCP
Whipple手术大致可以分为经典Whipple手术及保留幽门的Whipple手术两大类,Whipple手术往往同时具有胃空肠吻合、胰肠吻合及胆肠吻合,因此对这类患者行ERCP往往是极为困难的,研究表明Whipple术后ERCP成功率仅51%(45/88)[39]。对于Whipple术后患者,气囊内镜依然是一种可靠的ERCP辅助工具。Mizukawa等[40]使用双气囊内镜对46例Whipple术后患者行ERCP,成功率高达100%,同时仅有7%出现术后并发症(3例胆管炎)。而在Itokawa等[41]的研究中,使用气囊内镜对Whipple术后患者行ERCP的成功率为85.7%(24/28),术后无ERCP相关并发症。此外,我们使用结肠镜对Whipple术后患者行ERCP,也可获得高达87.5%(7/8)的成功率[42]。结肠镜相比于气囊内镜花费更低且操作更简单,提示其相比于气囊内镜可能是Whipple术后患者行ERCP的更好选择。
6 小结
因为胃肠道重建术后胃肠结构改变以及术后肠管粘连、成角等问题,这类患者的ERCP一直被视为巨大的挑战,但是这类患者对ERCP的需求却越来越大。近年来,透明帽辅助内镜、气囊内镜及螺旋管内镜等技术的出现有效提高了胃肠道重建术后患者ERCP的成功率。
除了与传统技术类似的经口ERCP外,腹腔镜辅助ERCP、超声引导下经皮经肝胆道引流或外科手术也可用于诊断胃肠道重建术后患者的胆管结石、胆管炎、胆肠吻合口狭窄等疾病的诊断,但是相比于经口ERCP,这些操作创伤相对较大,住院时间较长,可能导致生活质量下降。此外,无创的磁共振胰胆管显影也是胃肠道重建术后患者胆胰疾病诊断的选择之一,但是其在明确梗阻性黄疸病因方面的能力较弱,且若需要进行内镜下治疗,仍需再次行ERCP[43]。因此,经口ERCP仍应被视为胃肠道重建术后患者胆胰疾病诊断的首选方案。
虽然随着内镜技术的发展,胃肠道重建术后患者的ERCP已经取得了一些令人满意的进展,然而,对于各种不同的胃肠道重建方式的首选ERCP技术尚缺乏统一认识。就目前的研究来看,对于Roux-en-Y吻合术后患者,使用气囊内镜行ERCP可能是较为理想的选择[44];而对于Billroth Ⅱ式吻合术后患者,虽然使用气囊内镜同样可以获得较高的成功率[45],但是因为其操作复杂且花费较高,使用前视内镜可能是更好的选择,但尚需更多相关研究证实。
