经脐单孔腹腔镜辅助下体外巨大卵巢肿瘤剥除术4例报告*
2019-05-10代雪林唐均英
龚 瑶 秦 艳 代雪林 唐均英
(重庆医科大学附属第一医院妇科,重庆 400016)
卵巢巨大肿瘤一般指直径>12 cm的肿瘤,曾被认为是腹腔镜手术的禁忌证[1]。随着腔镜技术的提高和设备的改进,越来越多的学者尝试对12 cm以上的卵巢肿瘤开展腹腔镜手术[2, 3]。经脐单孔腹腔镜是经脐2~3 cm单一切口置入腔镜器械进行操作,具有术后美观、易于取出标本等优势。2018年1~5月我科对4例直径>12 cm的卵巢肿瘤行单孔腹腔镜手术,采用“抽、拉、剥、缝、探”五步进行手术,取得良好效果,报道如下。
1 临床资料
病例1:17岁,因发现下腹包块1周入院。BMI 24.8,无性生活史。入院查体:盆腹腔巨大囊性包块。术前CT提示包块径线30 cm×22 cm×19 cm,囊性,边界清,无乳头或实性成分,内无分隔。CA125 81.0 U/ml,抗缪勒管激素(AMH)6.9 μg/L(我院正常值0.96~13.34 μg/L)。完善术前准备,行经脐单孔腹腔镜辅助下体外巨大卵巢肿瘤剥除术。采用自制入路平台配合常规腹腔镜直器械进行操作。平卧位。全身麻醉后导尿,常规消毒、铺巾。鼠齿钳钳夹肚脐左右两侧皮肤上提,纵行切开脐孔处皮肤25 mm,逐层切开进入,注意勿损伤脐孔下腹腔内组织,放置切口保护套(北京航天卡迪技术开发研究所,内圈60 cm,外圈70 cm)。自制入路平台在Lee等[4]的方法上改良,见图1,包括6.5号无菌手套、切口保护套及自制器械通道[5]。采用“抽、拉、剥、缝、探”五步进行手术操作。①抽:穿刺抽液,避免囊液外溢。切口保护套撑开肚脐后,可见卵巢肿瘤位于肚脐切口下方。肿瘤与腹壁间放置纱布,避免溢出囊液污染腹腔。12号针头连接负压吸引管,直视下穿刺抽吸囊液。囊液稍黏稠,采用5 mm金属trocar穿刺,加快抽液[6]。囊内压减少后鼠齿钳钳夹上提肿瘤壁。扩大肿瘤切口,抽净囊内液,共抽液5200 ml。②拉(图2):边抽液边提拉肿瘤出肚脐外,肿瘤与周围组织无粘连,提拉顺利。③剥(图3):将肿瘤完全暴露于体外,剪开肿瘤,采用开腹技术剥离囊壁。剥离面渗血明显,纱布压迫或细针缝合止血,减少电凝止血。④缝(图4):2-0薇乔线连续缝合卵巢皮质,不留死腔,减少血肿形成。重塑卵巢大小约7 cm×6 cm×4 cm。⑤探(图5):将卵巢放回盆腔,安置入路平台,重建气腹,行单孔腹腔镜下探查,肿瘤来源于右侧卵巢,卵巢表面无出血、血肿,盆腹腔未见其他异常。2000 ml灭菌水冲洗盆腹腔。缝合肚脐切口,术毕。手术时间140 min,估计手术出血200 ml,术后24 h肛门排气,术后4 d出院,最高体温37.4 ℃。术后病理:成熟性畸胎瘤。术后随访3个月,无不适,未发生卵巢扭转,切口一期愈合。术后3个月B超测卵巢大小4.2 cm×3.6 cm×2.0 cm,CA125 22.2 U/ml,AMH 3.3 μg/L。
病例2:28岁,因下腹坠胀10 d入院。BMI 18.9,有性生活史,无孕产史。术前CT提示包块径线14 cm×12 cm×11 cm,囊性,边界清,无乳头或实性成分,可见3个分隔。CA125 18.8 U/ml,AMH 5.9 μg/L。膀胱截石位。手术步骤同病例1。共抽液1200 ml,为稀薄清亮液体。重塑卵巢大小5 cm×5 cm×4 cm。手术时间150 min,估计手术出血100 ml,术后8 h肛门排气,术后2 d出院,最高体温36.8 ℃。术后病理:黏液性囊腺瘤。术后随访3个月,未发生卵巢扭转, 切口一期愈合。术后3个月B超测卵巢大小3.3 cm×3.0 cm×1.5 cm, CA125 16.2 U/ml,AMH 5.3 μg/L。
病例3:14岁,因体检发现腹部巨大包块1 d入院。BMI 18.6,无性生活史。术前CT提示包块径线18 cm×17 cm×14 cm,囊性,边界清,无乳头或实性成分,可见5个分隔。CA125 22.0 U/ml,AMH 2.5 μg/L。平卧位。手术步骤同病例1。共抽液1800 ml,为黏稠清亮液体。重塑卵巢大小5 cm×4 cm×3 cm。手术时间110 min,出血100 ml,术后15 h肛门排气,术后3 d出院,最高体温36.9 ℃。术后病理:黏液性囊腺瘤。术后随访3个月,未发生卵巢扭转,切口一期愈合。术后3个月B超测卵巢大小3.8 cm×3.0 cm×1.8 cm,CA125 18.6 U/ml,AMH 2.4 μg/L。
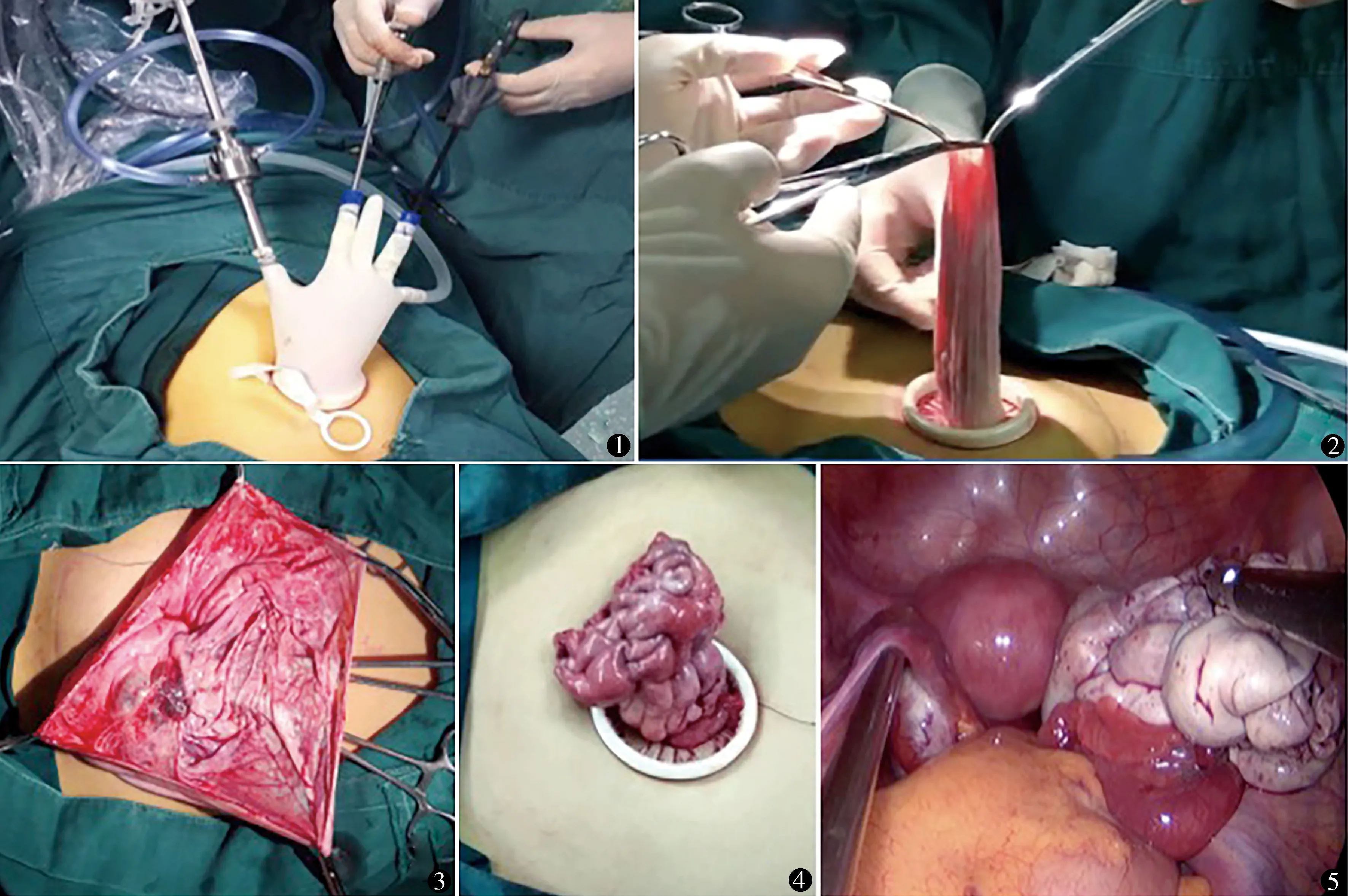
图1 自制入路平台及器械位置 图2 拉出肿瘤于体外 图3 体外剪开肿瘤,见囊内壁光滑 图4 缝合成形后的卵巢 图5 单孔腹腔镜下探查盆腔
病例4:24岁,因B超提示腹部巨大囊性包块3 d入院。BMI 20.9,有性生活史,无孕产史。术前CT提示包块径线30 cm×26 cm×20 cm,囊性,边界清,无乳头或实性成分,可见2个分隔。CA125 42.0 U/ml,AMH 1.9 μg/L。膀胱截石位。手术步骤同病例1。共抽液6200 ml,为黏稠清亮液体。术中见部分囊壁增厚偏硬,送冰冻病理,提示良性病变。重塑卵巢大小7 cm×7 cm×6 cm。手术时间170 min,手术出血200 ml,术后24 h肛门排气,术后3 d出院,最高体温37.1 ℃。术后病理:黏液性囊腺瘤。术后随访3个月,未发生卵巢扭转,切口一期愈合。术后3个月B超测卵巢大小4.1 cm×2.5 cm×1.5 cm,CA125 17.9 U/ml,AMH 2.6 μg/L。
2 讨论
近年来,腹腔镜下巨大卵巢肿瘤剥除术广泛应用于临床,但仍不乏质疑之声,原因有以下几方面:①腔镜下操作容易引起囊液外溢,污染盆腹腔,导致疾病复发;②腔镜下电凝止血、切除较多卵巢皮质导致卵巢功能受损[7];③腔镜下剥离和缝合较开腹操作困难。基于以上原因,学者们进行了相应的改良:术中采用穿刺套管抽液,减少囊液外溢[6];缝合、消融法替代电凝,减少对卵巢的损伤[8];改良镜下缝合方法,降低缝合操作难度[9]。但这些腔镜下的改良均不能达到开腹手术对卵巢功能保留的优势。有学者采用腹腔镜辅助下腹小切口治疗巨大卵巢囊肿[10, 11],融合腔镜与开腹保留卵巢功能的优势,但下腹部小切口仍会增加术后瘢痕。
单孔腹腔镜通过一个小的脐部切口置入单孔道多通路腹腔镜器械进行手术,可用于卵巢囊肿剥除术等妇科常规手术[12]。我科开展单孔腹腔镜技术以来,在巨大卵巢肿瘤剥除术中采用经脐单切口操作,手术主要包括5个步骤:抽、拉、剥、缝、探。前4个步骤均在腹壁外完成,类似开腹手术,第5步探查在腹腔镜下完成,因此称为“经脐单孔腹腔镜辅助下体外巨大卵巢肿瘤剥除术”。该术式的最大优势是结合腔镜微创和开腹保护卵巢功能的特点,具体包括:①保护卵巢功能。巨大卵巢肿瘤剥除术主要适用于年轻有生育要求的患者,术中对卵巢储备功能的保护尤为重要。直视下剥离卵巢囊壁可减少卵巢皮质的丢失,缝合止血可避免电凝止血对卵巢的热损伤,优于多孔腹腔镜。4例卵巢皮质均得到充分保留,术后成形卵巢均在5 cm以上。术后3个月卵巢大小恢复正常,AMH未见明显降低。②避免囊液外溢。抽液操作直视下完成,肿瘤与腹壁间放置纱布,避免囊液渗入腹腔,必要时丝线结扎破口。4例均无囊液溢入腹腔。肚脐切口因切口保护套的隔离,可免受囊液污染。③术后恢复快。单孔腹腔镜具有微创优势,术后肠道功能恢复快,住院时间短。4例均于术后24 h内肛门排气,术后3 d内出院。④术后美容效果。肚脐手术切口2~3 cm,无其他手术瘢痕,术后3个月几乎不可见,患者满意度高。
在开展本术式时需要注意以下问题:①在病例选择上,术前需全面评估患者病史、年龄、生育要求、CA125、影像学检查,同时结合术者手术能力制定手术方案。避免对实性肿瘤或可疑恶性肿瘤开展此手术,必要时术中冷冻,明确肿瘤性质。若提示恶性肿瘤或单孔下操作困难,需及时中转开腹或增加辅助孔,保证患者安全。②在手术技巧上,因巨大包块牵引,卵巢肿瘤蒂部较长,多可顺利提出体外进行操作。若提拉困难,丝线结扎卵巢破口后将肿瘤放回盆腔,腔镜下探查明确有无粘连及实性成分。探查时需仔细观察全腹及盆腔,可疑病灶取活检,避免遗漏恶性病变。在体外对卵巢皮质缝合时需仔细,避免遗留死腔形成血肿,镜下探查时若发现卵巢较大血肿,需及时切开镜下缝合或电凝止血。
因例数较少,以下问题尚需更多的临床研究回答:①因肿瘤蒂部较长,成形卵巢较大,术后是否可能出现卵巢扭转,是否有必要预防性缝合固定卵巢位置,避免扭转;②此类手术的适应证和禁忌证,囊性为主的恶性肿瘤是否可行此类手术。
综上所述,经脐单孔腹腔镜辅助下体外巨大卵巢肿瘤剥除术有效结合开腹和腹腔镜下巨大卵巢肿瘤剥除术的优势,采用“抽、拉、剥、缝、探”五步操作,保护卵巢功能,避免囊液外溢,术后美容优势明显,值得临床推广。
