术前白蛋白/ 球蛋白比值在非肌层浸润性膀胱癌患者预后评估中的价值
2019-05-06张景波安瑞华
张景波,韩 博,安瑞华
(哈尔滨医科大学附属第一医院泌尿外科,黑龙江哈尔滨 150006)
膀胱癌是泌尿系统最常见的恶性肿瘤。美国癌症协会预测2018年膀胱癌新发病例数和死亡例数分别是81 190人和17 240人[1]。近年来,我国膀胱癌的发病率和死亡率也呈上升趋势[2]。在初发膀胱癌的患者中,非肌层浸润性膀胱癌(non-muscle invasive bladder cancer,NMIBC)占75%[3]。在对NMIBC患者的管理中,术后肿瘤复发和进展是重要的临床终点[3-4]。近年来有研究发现低白蛋白和高球蛋白均能反映机体的慢性炎症,而慢性炎症可以促进肿瘤的发生及进展[5],因此我们认为低白蛋白/球蛋白比值(albumin/globulin ratio,AGR)可能与肿瘤的发生及进展有关。已有研究发现术前低AGR对多种恶性肿瘤包括接受根治性膀胱切除术的膀胱癌患者的预后具有预测价值[6-9]。然而截止目前,关于AGR与NMIBC预后关系的研究还较少。因此,本研究的主要目的是探讨术前AGR能否作为NMIBC患者预后的独立预测指标。
1 资料与方法
1.1 一般资料回顾性分析2012年1月至2015年1月在我院泌尿外科新确诊为膀胱癌并行经尿道膀胱肿瘤切除术(transurethral resection of bladder tumor,TURBT)的219例患者的临床资料。
入组标准:①首次确诊并接受手术治疗;②术后病理证实为NMIBC;③术前无急慢性肝炎、自身免疫性疾病及免疫抑制剂治疗史;④术前无慢性肺炎等其他慢性炎症病史;⑤术前无其他恶性肿瘤病史;⑥采血前未进行过放疗、化疗等任何肿瘤治疗措施;⑦病历资料完整。
由病历获得患者一般资料,术前及术中膀胱镜检查获得肿瘤数量、直径;术前1周内采血获得AGR;术后病理获得肿瘤分级与分期,肿瘤分级与分期以WHO 2004分级法和国际抗癌联盟(Union for International Cancer Control,UICC)2009年第7版TNM分期法为标准。
1.2 治疗方法与随访本研究中所有患者均于术中将肿瘤组织完全切除并暴露出正常膀胱肌层组织,术后均常规行膀胱灌注化疗,药物选择吉西他滨1 000 mg(术后24 h内完成第1次,之后每周1次,连续10次,后改为每月1次,连续10次)。
术后前2年每3月随访1次,第3年开始每6月随访1次,第5年之后每年随访1次。本研究采用门诊随访、电话随访等方式。对低危NMIBC及拒绝膀胱镜检查的患者,可行泌尿系彩超检查作为替代[10]。通过随访获得患者无复发生存期(recurrence-free survival,RFS)及无进展生存期(progression-free survival,PFS)。RFS为首次确诊至术后首次复发或患者死亡的时间。PFS为首次确诊至术后首次进展为肌层浸润性膀胱癌的时间或患者死亡的时间。
1.3 统计学方法采用SPSS 22.0进行统计学分析。使用受试者工作特征曲线(receiver operating characteristic curve,ROC曲线)确定AGR的截断值;采用χ2检验及Mann-WhitneyU检验对比分析两组患者的临床病理特征;使用Kaplan-Meier生存分析评估患者生存情况,并采用Log-rank进行显著性检验;使用Cox回归模型进行单变量及多变量生存分析。P<0.05表示差异有统计学意义。
2 结 果
2.1 确定AGR的最佳截断值在中位时间为52个月(9~73个月)的随访过程中,有74例(33.8%)患者至少发生一次肿瘤复发,15例(6.8%)患者进展为肌层浸润性膀胱癌,7例(3.2%)患者死亡。我们为确定最佳截断值所得的ROC曲线见图1,曲线下面积为0.706(95%CI:0.635~0.778,P<0.001),根据约登指数求得最佳截断值为1.56。根据截断值将患者分为低AGR组(AGR<1.56)和高AGR组(AGR≥1.56)。其中,低AGR组患者100例(45.7%),高AGR组患者119例(54.3%)。
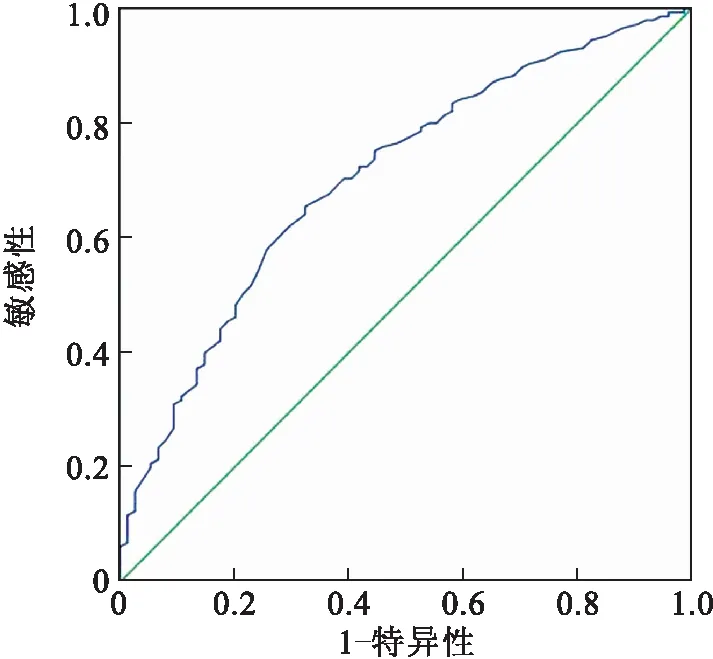
图1 AGR对NMIBC患者预后评估的ROC曲线
2.2 患者的基本临床病理特征统计显示(表1),除了年龄,低AGR组(AGR<1.56)和高AGR组(AGR≥1.56)相比,在性别、吸烟状况、肿瘤数量、肿瘤直径、肿瘤分级和分期等方面差异均无统计学意义,低AGR组患者年龄显著大于高AGR组(P=0.006)。
表1 两组患者的基本临床病理特征[例(%)]
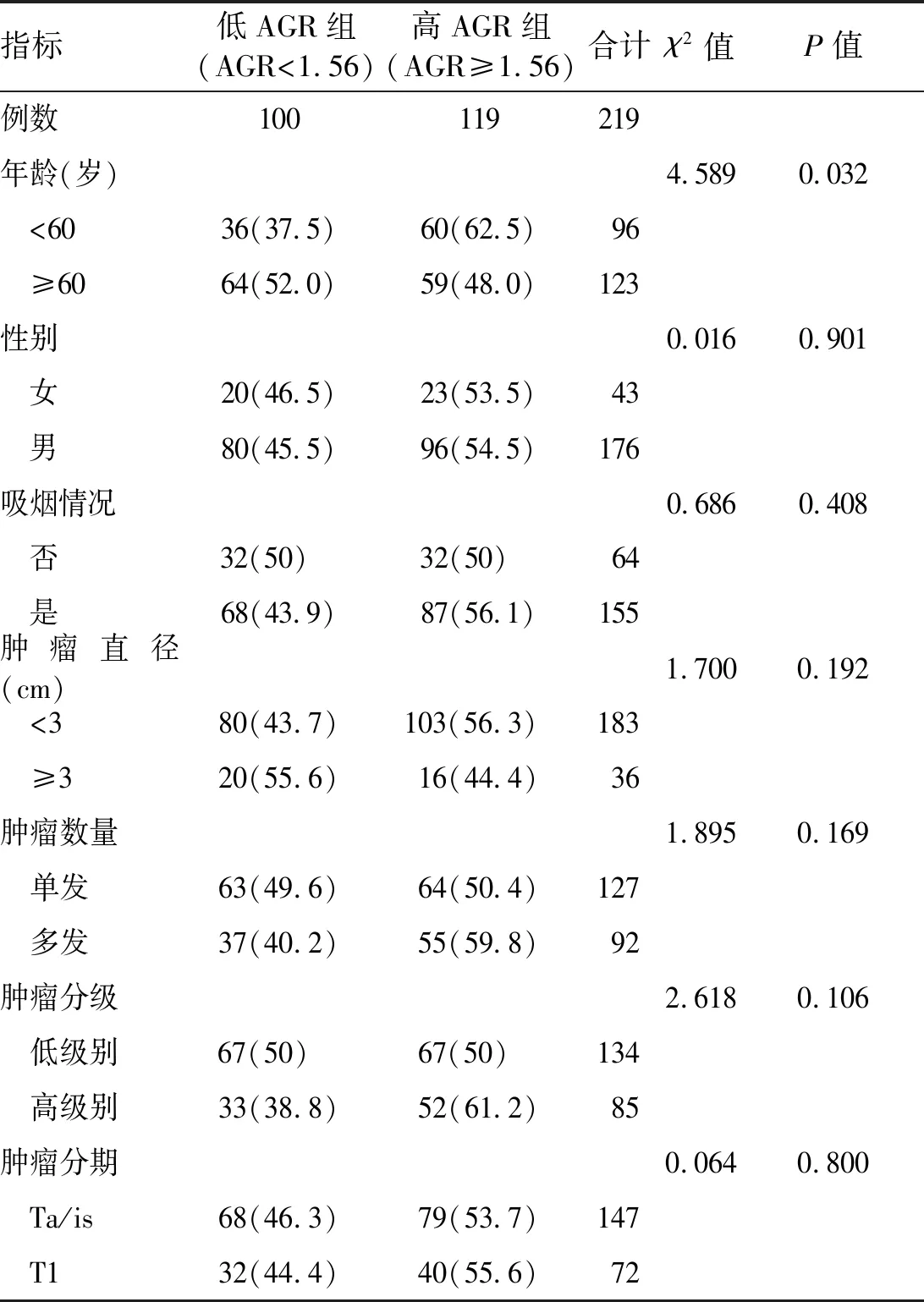
AGR:白蛋白/球蛋白比值。
2.3 术前AGR与患者生存情况的关系用Kaplan-Meier绘制生存曲线(图2),并用Log-rank检验,显示低AGR和高AGR组患者的5年无复发生存率分别为(47.9±5.1)%和(76.7±4.2)%,5年无进展生存率分别为(80±4.8)%和(95.3±2.4)%,两组的无复发生存率和无进展生存率比较差异有统计学意义(P均<0.01)。
2.4 影响预后的单变量和多变量分析
2.4.1与肿瘤复发相关的因素 将各项指标纳入单变量分析(表2)显示,年龄(P=0.025)、肿瘤直径(P=0.006)和AGR(P<0.001)与复发显著相关。将以上变量纳入多因素生存分析(表2)显示,肿瘤直径(P=0.013)和AGR(P<0.001)是NMIBC患者术后复发的独立预测指标。
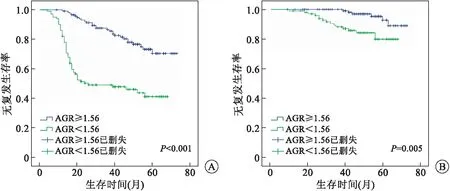
图2Kaplan-Meier基于术前AGR的生存曲线
A:无复发生存率;B:无进展生存率。
表2 与复发及进展相关的单变量和多变量分析
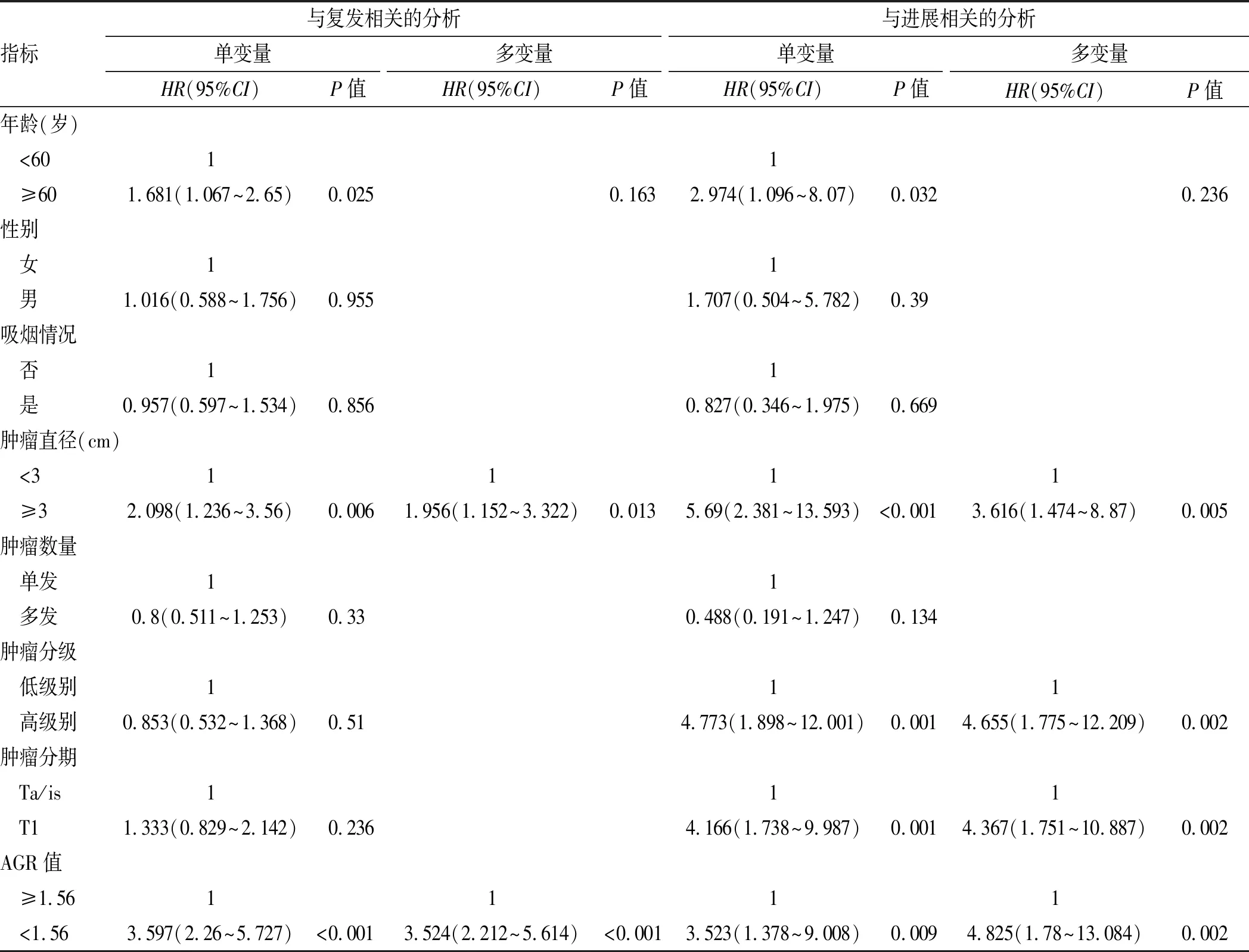
指标与复发相关的分析单变量HR(95%CI)P值多变量HR(95%CI)P值与进展相关的分析单变量HR(95%CI)P值多变量HR(95%CI)P值年龄(岁) <6011 ≥601.681(1.067~2.65)0.0250.1632.974(1.096~8.07)0.0320.236性别 女11 男1.016(0.588~1.756)0.9551.707(0.504~5.782)0.39吸烟情况 否11 是0.957(0.597~1.534)0.8560.827(0.346~1.975)0.669肿瘤直径(cm) <31111 ≥32.098(1.236~3.56)0.0061.956(1.152~3.322)0.0135.69(2.381~13.593)<0.0013.616(1.474~8.87)0.005肿瘤数量 单发11 多发0.8(0.511~1.253)0.330.488(0.191~1.247)0.134肿瘤分级 低级别111 高级别0.853(0.532~1.368)0.514.773(1.898~12.001)0.0014.655(1.775~12.209)0.002肿瘤分期 Ta/is111 T11.333(0.829~2.142)0.2364.166(1.738~9.987)0.0014.367(1.751~10.887)0.002AGR值 ≥1.561111 <1.563.597(2.26~5.727)<0.0013.524(2.212~5.614)<0.0013.523(1.378~9.008)0.0094.825(1.78~13.084)0.002
AGR:白蛋白球蛋白比值;HR:相对危险度;95%CI:95%置信区间。
2.4.2与肿瘤进展相关的因素 将各项指标纳入单变量分析(表2)显示,年龄(P=0.032)、肿瘤直径(P<0.001)、肿瘤分级(P=0.001)、肿瘤分期(P=0.001)和AGR(P=0.009)与进展显著相关。将以上变量纳入多因素生存分析(表2)显示,肿瘤直径(P=0.005)、肿瘤分级(P=0.002)、肿瘤分期(P=0.002)和AGR(P=0.002)是NMIBC患者术后进展的独立预测指标。
3 讨 论
膀胱癌是泌尿系统中最常见的肿瘤,近年来在我国的发病率也逐年上升。TURBT加术后膀胱灌注是NMIBC的标准治疗方式,手术效果较好,但NMIBC生物学特点为多中心性发生,术后易于复发和进展,因此寻找可以预测NMIBC患者预后的参考指标对指导临床有着重要意义。
自1863年VIRCHOW首次观察到肿瘤组织中存在白细胞浸润,越来越多的研究已深入探究炎症与恶性肿瘤发生的潜在联系。目前研究认为,肿瘤相关性炎症反应对肿瘤增殖、侵袭和转移具有促进作用[5,11]。可见,炎症反应与膀胱癌的增殖及侵袭也相关。多项研究发现机体某些血清炎性标志物,如血中性粒细胞/淋巴细胞比值(neutrophil-lymphocyte ratio,NLR)、C反应蛋白(C-reactive protein,CRP)等的水平都与膀胱癌的预后有关[12-13]。
白蛋白和球蛋白都是人体血清蛋白的主要成分,近年来有研究发现白蛋白的降低和球蛋白的升高都可以反映机体的慢性炎症反应[14-15]。而AGR作为两项指标的结合,对炎症反应的反映程度更加敏感。SUH等[16]在一项涉及26 974名健康成年人的回顾性研究中发现,低AGR是癌症发病率和死亡率的一个重要风险因素。LIU等[9]发现对于行根治性膀胱切除术的患者,低水平的AGR(AGR<1.6)是影响RFS和肿瘤特异生存期(cancer-specific survival,CSS)的独立预测因素。NIWA等[17]报告认为,对于NMIBC患者,AGR是肿瘤复发和疾病进展的独立预测因子。
在本研究中,我们详细分析了NMIBC患者术前AGR与RFS及PFS之间的联系,绘制了生存曲线,并运用单变量及多变量分析评价AGR对预后的预测价值。研究表明低AGR与高AGR组在性别、吸烟状况、肿瘤数量、肿瘤直径、肿瘤分级和分期等方面均无差异(P0.05),在年龄方面有明显差异,低AGR组患者年龄较大(P<0.05)。这可能与高龄患者普遍营养状态较差,白蛋白水平较低有关。单变量分析结果显示,年龄、肿瘤直径和AGR与复发显著相关(P<0.05),为避免年龄对AGR预测价值的干扰,我们将这3个变量纳入多变量分析,显示肿瘤直径(P=0.013)和AGR(P<0.001)是NMIBC患者术后复发的独立预测指标,即对于NMIBC患者,AGR值越低,肿瘤直径越大,RFS越低,并与年龄无关(P0.05)。
同时,单变量分析结果显示,年龄、肿瘤直径、肿瘤分级、肿瘤分期和AGR与肿瘤进展显著相关(P<0.05)。为避免相关因素之间的干扰,我们将这5个变量纳入多变量分析,显示肿瘤直径(P=0.005)、肿瘤分级(P=0.002)、肿瘤分期(P=0.002)和AGR(P=0.002)是NMIBC患者术后进展的独立预测指标,与年龄无关(P0.05)。即对于NMIBC患者,肿瘤直径越大、病理级别越高、AGR越低,PFS越低;而T1期患者的进展风险比Ta/is期患者要高,这些结论均与前人研究及相关指南相一致[18]。于此同时,在本研究中,并未发现吸烟状况与肿瘤复发及进展之间的相关性,与毛士玉等[19]的研究不一致,可能与本研究样本量较少、病史不完全准确有关。
综上所述,我们通过回顾性分析219例NMIBC患者的临床资料发现,术前低AGR是接受TURBT的NMIBC患者术后复发和进展的独立预测指标。与高AGR患者相比,低AGR患者术后复发的风险增加3.52倍,发生肿瘤进展的风险增加4.82倍。作为一个简便且低廉的检查,AGR将有助于指导临床医生评估术前高危患者以及实施个体化的治疗。同时,也说明抗炎治疗可能是NMIBC的合适治疗选择,特别是对于术前AGR<1.56的患者。当然,我们的研究仍有局限性。首先,这是一个单中心、小样本的回顾性研究;其次,研究缺乏特定的炎症标志物,如CRP和细胞因子等水平的测量。因此仍需要进一步的多中心、大样本、前瞻性研究,来评估AGR对NMIBC患者预后的预测价值。