不同宫颈病变患者外周血T淋巴细胞亚群、调节性T细胞的表达*
2019-04-26王金生黄光墉
王金生,黄光墉
(广东省深圳市宝安区福永人民医院检验科,广东深圳 518103)
宫颈癌发病率正呈逐年升高趋势,已成为严重影响我国女性生命健康安全的重要疾病之一[1]。有报道显示,宫颈癌与宫颈病变患者的细胞免疫功能存在不同程度的抑制,机体免疫系统对上皮突变细胞的识别与杀伤能力明显降低,对于肿瘤细胞的生长和转移具有异化作用[2]。越来越多的学者认为细胞免疫功能可能与宫颈癌的发生、发展存在密切相关,其中T淋巴细胞是机体细胞免疫系统中最为重要的细胞群之一,具有介导细胞免疫反应,杀伤肿瘤细胞及维持机体内环境稳定等作用。调节性T细胞主要是指一类具有免疫负调控功能的T淋巴细胞亚群[3],其可通过和多种免疫细胞相互作用,从而对一系列免疫细胞的活化产生抑制作用。本文研究不同宫颈病变患者外周血T淋巴细胞亚群、调节性T细胞的表达,旨在为早期宫颈癌患者防治提供循证依据。
1 资料与方法
1.1一般资料 以2017年5月至2018年7月在本院接受阴道镜检查与液基薄层细胞学检查的健康女性50例为对照组。纳入标准:(1)年龄≥18周岁;(2)临床病历资料完整。另取同期于本院接受阴道镜检查与液基薄层细胞学检查的宫颈病变患者90例为观察对象。纳入标准:(1)所有患者均经组织病理活检确诊;(2)入院前均未接受任何相关治疗者;(3)年龄≥18周岁;(4)临床病历资料完整。排除标准:(1)入院前4周内接受过免疫抑制剂或皮质类固醇激素治疗者;(2)合并心、肝、肾等脏器功能严重障碍者;(3)合并感染性疾病或免疫系统疾病者;(4)妊娠期或哺乳期女性;(5)存在交流沟通障碍或精神疾病者。将其按照宫颈活检病理结果分为慢性宫颈炎+CIN1组30例,CIN2~3组30例,宫颈癌组30例。所有患者已知情同意,且医院伦理委员会予以批准。
1.2方法
1.2.1标本检测方法 (1)各组人员入院后均由本院医护人员对其临床资料进行统计、记录,主要内容包括年龄、联系方式、家庭住址及人乳头瘤病毒(HPV)感染情况等。(2)标本采集:所有人员入院后均采集清晨空腹静脉血10 mL,保存于-80 ℃冰箱中待检。(3)T淋巴细胞亚群与调节性T细胞检测:应用美国BD公司FACS Canto Ⅱ型流式细胞仪进行检测。将上述外周血标本予以肝素钠抗凝,随后加入5 mL流式管底,分别加入CD3、CD4、CD8抗体10 μL进行混匀,放置于室温条件下避光孵育20 min,然后加入2 mL 1×红细胞裂解液混匀,避光放置10 min,溶解红细胞,将样品管以1 500 r/min离心10 min,除去上清,并加入2 mL PBS洗液重悬细胞后流式细胞仪检测CD3+、CD4+及CD8+亚群数目及比例。按照上述方式检测外周血CD4+CD25+CD127-水平。其中CD3+、CD4+、CD8+、CD4+CD25+CD127-试剂盒均购自德国Partec公司。
1.2.2观察指标 分别比较各组年龄、HPV感染情况,外周血CD3+、CD4+、CD8+、CD4+/CD8+、CD4+CD25+CD127-表达水平。

2 结 果
2.1各组年龄、HPV感染情况对比 对照组、慢性宫颈炎+CIN1组、CIN2~3组、宫颈癌组年龄、HPV感染率均呈逐渐升高趋势,差异均有统计学意义(P<0.05)。见表1。
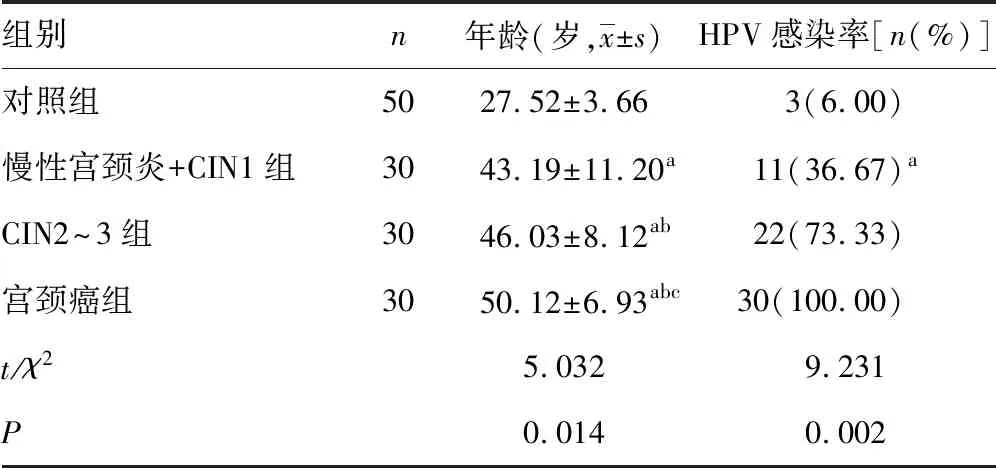
表1 各组年龄、HPV感染情况对比
注:与对照组相比,aP<0.05;与慢性宫颈炎+CIN1组相比,bP<0.05;与CIN2~3组相比,cP<0.05
2.2各组间HPV感染的型别对比 对照组、慢性宫颈炎+CIN1组、CIN2~3组、宫颈癌组HPV单纯感染及多重感染(两个以上HPV型)的比例均依次增高,差异均有统计学意义(P<0.05)。见表2。
2.3各组外周血T淋巴细胞亚群对比 对照组、慢性宫颈炎+CIN1组、CIN2~3组、宫颈癌组外周血CD3+、CD4+、CD4+/CD8+水平呈逐渐降低趋势,而CD8+水平呈逐渐升高趋势,差异均有统计学意义(P<0.05),见表3。
2.4各组外周血CD4+CD25+CD127-水平对比 对照组、慢性宫颈炎+CIN1组、CIN2~3组、宫颈癌组外周血CD4+CD25+CD127-水平呈逐渐升高趋势,差异有统计学意义(P<0.05)。见表4。
2.5宫颈病变严重程度与外周血T淋巴细胞亚群、CD4+CD25+CD127-水平的相关性分析 经Pearson相关性分析可得:宫颈病变严重程度与CD3+、CD4+、CD4+/CD8+呈负相关关系(P<0.05),而与CD8+、CD4+CD25+CD127-呈正相关关系(P<0.05),见表5。
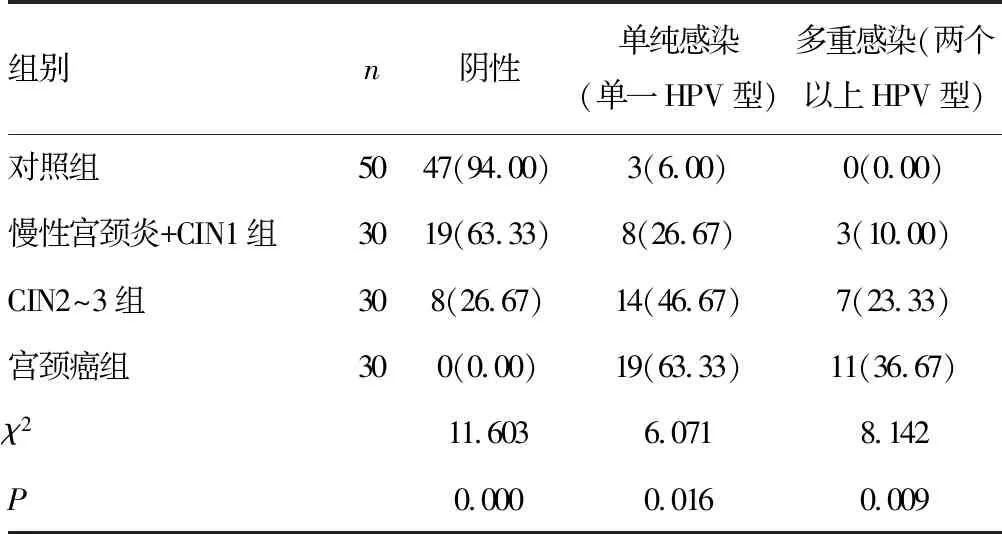
表2 各组间HPV型别对比[n(%)]
表3 各组外周血T淋巴细胞亚群对比
注:与对照组相比,aP<0.05;与慢性宫颈炎+CIN1组相比,bP<0.05;与CIN2~3组相比,cP<0.05

表4 各组外周血CD4+CD25+CD127-水平对比
注:与对照组相比,aP<0.05;与慢性宫颈炎+CIN1组相比,bP<0.05;与CIN2~3组相比,cP<0.05

表5 宫颈病变严重程度与外周血T淋巴细胞亚群、CD4+CD25+CD127-水平的相关性分析
3 讨 论
按照宫颈病变的严重程度分为慢性宫颈炎与CIN1、CIN2、CIN3及宫颈癌[4]。随着对宫颈癌的病因学与癌前病变研究不断深入发现[5]:年龄、未保护的高危性行为、免疫功能低下及多孕多产均为宫颈病变发生的高危因素,其中HPV感染是最重要的宫颈病变高危因素。然而,有报道证实,90%以上的免疫功能正常女性患者在发生HPV感染后均可在2年内自然痊愈,由此可知,免疫功能正常女性极少会发生HPV持续感染及持续加重宫颈病变,从而降低了宫颈病变发展成宫颈癌的风险[6]。调节性T细胞可通过下调CD4+与CD8+亚群增殖反应,对NK细胞的免疫效应产生负性功能等途径促使肿瘤细胞逃避免疫监视,从而发生免疫逃逸,进一步促进肿瘤细胞的发生、发展[7]。
本研究中对照组、慢性宫颈炎+CIN1组、CIN2~3组、宫颈癌组年龄、HPV感染率均呈逐渐升高趋势。其中主要原因在于:随着年龄的不断增加,患者机体免疫功能随之下降,从而促进了宫颈病变的发生、发展。而HPV感染不但会激发宿主的非特异性细胞免疫及体液免疫,同时还会对特异性免疫反应的形成产生抑制效应[8]。对照组、慢性宫颈炎+CIN1组、CIN2~3组、宫颈癌组HPV单纯感染及多重感染(两个以上HPV型)的比例均依次增高,提示了宫颈病变程度加重与HPV感染率具有相关性,HPV感染可能促进加重了患者的宫颈病变程度。随着宫颈病变程度的逐渐加重,患者免疫功能降低越明显。分析原因,笔者认为在正常生理状况下,T淋巴细胞总群及其亚群在数量上维持在正常范围内,而宫颈病变会导致患者免疫功能受损,从而会减少T淋巴细胞总群及其亚群的数量,且随着宫颈病变程度的逐渐加重,进一步导致机体免疫系统失衡,最终诱发了宫颈癌[9]。淋巴细胞按照免疫学功能的不同分为CD4+与CD8+两大亚群,正常生理状况下CD4+与CD8+亚群的比例维持在一定范围内,共同维持机体免疫系统平衡[10],而宫颈病变会导致CD4+与CD8+亚群出现不同程度的改变,且随着宫颈病变程度的加重,上述变化趋势会持续保持,最终导致细胞免疫系统失衡,免疫功能丧失。另外,对照组、慢性宫颈炎+CIN1组、CIN2~3组、宫颈癌组外周血CD4+CD25+CD127-水平呈逐渐升高趋势。究其原因,笔者认为调节性T细胞可通过分泌IL-10与TGF-β等多种抑制性细胞因子,从而对CD4+与CD8+T淋巴细胞亚群的效应产生抑制作用[11]。经Pearson相关性分析:宫颈病变严重程度与CD3+、CD4+、CD4+/CD8+呈负相关关系,而与CD8+、CD4+CD25+CD127-呈正相关关系。这提示了T淋巴细胞亚群与调节性T细胞在宫颈病变中可能存在相互作用。临床工作中可通过对其表达水平进行检测,从而有利于评估宫颈病变严重程度。
4 结 论
综上所述,T淋巴细胞亚群与调节性T细胞参与了宫颈病变的发生、发展过程,为临床宫颈癌的早期诊断、临床治疗及预后评估提供了新的靶点和思路,值得临床重点关注。
