毛细支气管炎患儿外周血Treg细胞及Th1/Th2细胞因子检测及临床意义
2019-04-25唐艳丽李万乐熊升华等
唐艳丽 李万乐 熊升华 等


[摘要] 目的 探討毛细支气管炎患儿外周血CD4+CD25+ Treg细胞及肿瘤坏死因子α(TNF-α)、白细胞介素(IL)-4、8、10水平变化及临床意义。 方法 选取2016年6月~2017年6月于本院儿科治疗的毛细支气管炎患儿80例,初次发作喘息患儿为轻症组(A组),合并呼吸衰竭或心力衰竭患儿为重症组(B组),另选取同时期健康体检者40例为正常对照组(C组),应用流式细胞术测定外周血CD4+CD25+ Treg细胞比例,ELISA法检测血清TNF-α、IL-8、IL-4和IL-10表达水平,比较各组不同指标间的差异。 结果 治疗前,毛细支气管炎患儿CD4+CD25+ Treg细胞比例明显低于正常对照组(P<0.05);血清TNF-α、IL-8水平明显高于对照组(P<0.05),血清IL-4、IL-10水平明显低于对照组(P<0.05);治疗1周后,Treg细胞呈现增高趋势,A组Treg细胞比例明显高于B组(P<0.05);血清TNF-α、IL-8水平较前明显下降,IL-4、IL-10水平较前明显上升(P<0.05)。 结论 毛细支气管炎患儿病情严重程度与Th1/Th2平衡的紊乱程度具有相关性。
[关键词] 毛细支气管炎;婴幼儿;调节性T细胞;细胞因子
[中图分类号] R725.6 [文献标识码] A [文章编号] 1673-9701(2019)05-0001-04
[Abstract] Objective To investigate the changes of peripheral blood CD4+CD25+ Treg cells and tumor necrosis α (TNF-α), interleukin(IL)-4, 8, 10 in children with bronchiolitis and their clinical significance. Methods A total of 80 children with bronchiolitis who treated in the Department of Pediatrics in our hospital from June 2016 to June 2017 were enrolled. The children with initial onset of wheezing were set as mild group(group A). The patients combined with respiratory failure or heart failure were set as the severe group(group B). Another 40 healthy controls were selected as the normal control group (group C) in the same period. The percentage of CD4+CD25+ Treg cells in peripheral blood was determined by flow cytometry. The expressions of serum TNF-α, IL-8, IL-4 and IL-10 were detected by ELISA. Different indicators of each group were compared. Results Before treatment, the proportion of CD4+CD25+ Treg cells in children with bronchiolitis was significantly lower than that in the normal control group(P<0.05). The levels of serum TNF-α and IL-8 in children with bronchiolitis were significantly higher than those in the control group(P<0.05). The levels of IL-4 and IL-10 in children with bronchiolitis were significantly lower than those of the control group(P<0.05). After 1 week of treatment, Treg cells showed an increasing trend. The proportion of Treg cells in group A was significantly higher than that in group B(P<0.05). The levels of serum TNF-α and IL-8 were significantly lower than those before, and the levels of IL-4 and IL-10 were significantly higher than those before(P<0.05). Conclusion The severity of children with bronchiolitis is correlated with the disorder degree of Th1/Th2 balance.
[Key words] Bronchiolitis; Infants; Regulatory T cells; Cytokines
毛细支气管炎(bronchiolitis)是婴幼儿期常见的呼吸道疾病,好发于2岁以内,如不及时干预,远期预后不佳,部分患儿可发展为哮喘[1]。越来越多的研究显示,毛细支气管炎是感染性和变态反应性炎症交杂的临床综合征。Th1/Th2细胞比例在毛细支气管炎患者存在失衡,促炎性细胞因子(如TNF-α、IL-8)表达增加,抑炎性细胞因子(如IL-4、IL-10)表达下降。已有研究证实,CD4+CD25+调节性T细胞(CD4+CD25+ regulatory T cell,CD4+CD25+ Treg cell)参与了毛细支气管炎的发病机制,因其具有免疫抑制功能,其数量低下和功能紊乱可导致免疫抑制功能的异常。毛细支气管炎反复发作,易出现气道重塑,部分可发展为哮喘,降低患儿生活质量,目前尚缺乏明确有效的对因治疗措施。与以往研究证实哮喘与毛细支气管炎之间存在相似的免疫功能紊乱相符。因此,对其进行深入研究具有重要临床意义。
1 资料与方法
1.1一般资料
所有入组患儿监护人均知情同意,随机选取2016年6月~2017年6月于本院儿科住院病房确诊的毛细支气管炎初次发作喘息的患儿为研究对象(A组),患儿年龄≥28 d,≤24月,排除支气管异物、心源性哮喘、先天性喉喘鸣、嗜酸粒细胞性肺炎、胃食管反流等疾病引起的喘息。各组研究对象诊断标准均符合《实用儿科学》第7版。毛细支气管炎合并呼吸衰竭或心力衰竭患儿为重症患儿(B组),另随机选取40例同期同年龄组健康体检婴幼儿作为正常对照组(C组)。对照组婴幼儿均在2个月内未患感染性疾病,既往无反复呼吸道感染病史,无过敏史,无先天性心脏病、寄生虫,无肿瘤、自身免疫性疾病,未使用激素和免疫抑制剂。三组婴幼儿年龄、性别及体重比较,差异均无统计学意义(P>0.05),具有可比性。见表1。
1.2 方法
分别采集A、B组患儿入院后第1天(发作期采血,且采血前未使用激素)及治疗后7 d的静脉血,C组患儿体检时抗凝静脉血6 mL,3 mL静脉血以3000 r/min离心10 min,提取上清液,置于-20℃保存备用。采用酶联免疫双抗体夹心(ELISA)法测定各组儿童血清中TNF-α、IL-8、IL-4、IL-10的水平;仪器为美国伯乐680酶联仪,试剂盒均由广州威佳科技有限公司提供,严格遵照试剂盒说明书进行相关操作,按照绘出的标准曲线得出TNF-α、IL-8、IL-4、IL-10值。
另3 mL静脉血在室温24 h内用于细胞分离,应用Ficoll梯度离心法分离外周血单核淋巴细胞,然后用细胞培养液将细胞配成5×106/mL细胞悬液备用;按照荧光抗体试剂盒说明书,使用美国B-D公司FACSCalibur流式细胞仪测定Treg细胞水平。
1.3观察指标
毛细支气管炎患儿常规予以激素、雾化平喘、补液等对症治疗,连用1周。观察并比较治疗前和治疗1周后外周血CD4+CD25+ Treg细胞水平及血清TNF-α、IL-8、IL-4、IL-10水平变化。而健康对照组婴幼儿仅在入组时测定1次。
1.4 统计学方法
对所有数据进行整理、汇总并应用SPSS17.0进行统计学分析,计量资料以均数±标准差(x±s)表示,多组间比较采用方差分析,两组间比较行t检验,计数资料用百分比(%)表示,组间比较采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 FCM检测CD4+CD25+ Treg细胞结果
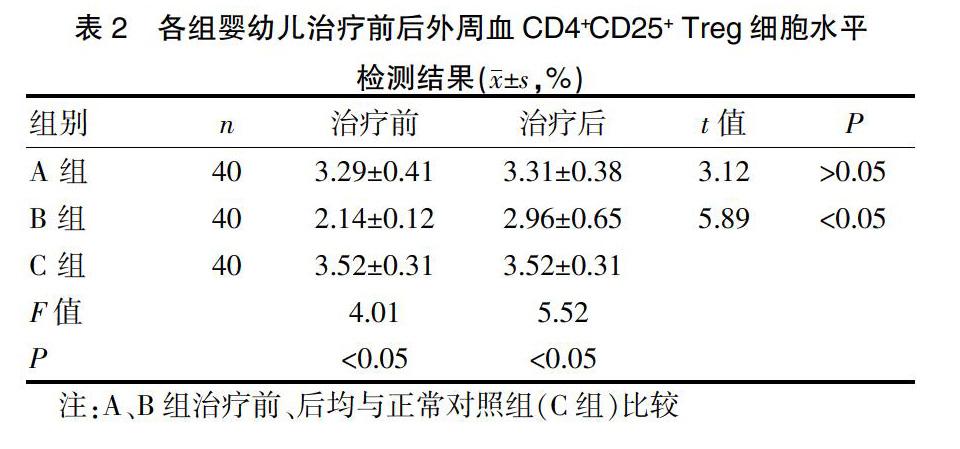
采集治疗前后各组婴幼儿外周血,按照流式细胞术操作流程,依次检测各组外周血CD4+CD25+ Treg细胞水平(CD4+CD25+ Treg/CD4+ T%),见表2。A组为(3.29±0.41)%,B组为(2.14±0.12)%,C组为(3.52±0.31)%,B组明显低于C组,两组比较,差异有统计学意义(P<0.05),B组低于A组,两组比較,差异有统计学意义(P<0.05)。治疗7 d后,A组为外周血CD4+CD25+ Treg细胞水平为(3.31±0.38)%,B组为(2.96±0.65)%,C组为(3.52±0.31)%,B组明显低于A组,两组比较,差异有统计学意义(P<0.05),A组与C组比较,差异无统计学意义(P>0.05)。
2.2 各组外周血Th1/Th2细胞因子检测结果
2.2.1 ELISA法检测各组婴幼儿TNF-α、IL-4的结果 在治疗前后,对各组婴幼儿血清TNF-α、IL-4水平进行检测,结果见表3。治疗前,B组TNF-α水平明显高于C组及A组;B组IL-4水平明显低于C组及A组;治疗1周后,A组TNF-α水平明显低于B组;A组IL-4水平高于B组,差异均有统计学意义(P<0.05)。
2.2.2 各组婴幼儿外周血IL-8、IL-10细胞因子检测结果 在治疗前后,对各组婴幼儿血清IL-8、IL-10进行检测,结果见表4。治疗前,B组IL-8水平明显高于C组及A组;B组IL-10水平明显低于C组及A组;在治疗1周后,A组IL-8水平明显低于B组;A组IL-10水平高于B组,差异均有统计学意义(P<0.05)。
3 讨论
毛细支气管炎多见于2岁以下婴幼儿,是一种急性感染性疾病;感染累及直径75~300 μm的细支气管,急性炎症、黏膜水肿、上皮细胞坏死、黏液分泌增多致细支气管狭窄与阻塞是该病的病理基础。既往研究证实,25%~50%毛细支气管炎患儿病愈后可出现症状复发,多表现反复喘息发作,其中30%最终可发展为哮喘,其具体发病机制目前尚不明确,其中免疫失衡可能在发病过程中扮演重要角色[2-4]。
CD4+CD25+调节性T细胞在维持机体免疫平衡方面起着重要作用,具有免疫负向调节功能,能够抑制效应性T细胞的分化、增殖及其活性,其数量低下和功能紊乱可导致多种自身免疫性疾病的发生[5-7]。Zhu YF等[8]研究发现,在患者的肺泡灌洗液中,因CD4+CD25+调节性Treg细胞比值偏低,出现机体免疫抑制功能异常,从而导致了毛细支气管炎的发病。本研究发现,治疗前,B组患儿外周血Treg细胞水平较正常对照组明显降低,统计学处理有显著性差异(P<0.05),A组与C组比较,差异无统计学意义,提示毛细支气管炎患儿外周血调节性T细胞水平紊乱,其数量越低,表明病情越严重,可能预后不佳。治疗后,Treg细胞水平明显上升,与A组比较有统计学差异(P<0.05),提示毛细支气管炎患儿治疗后,Treg细胞水平可一定程度恢复,与临床症状缓解有直接关系。
既往研究[9]证实,毛细支气管的发病与病毒感染密切相关,机体出现Th1/Th2免疫失衡,这种动态平衡一旦被打破,释放大量炎性细胞因子,介导机体的免疫炎症反应,参与毛细支气管炎的发生发展及转归。Mosmann TR等[10]研究发现,Th1细胞主要分泌促炎性细胞因子,如IFN-γ、TNF-α、IL-8;Th2细胞则主要分泌抑炎性细胞因子,如IL-4、IL-10,细胞因子本身是Th1/Th2分化的最有力的调节因素。近年来毛细支气管炎婴儿与动物模型的研究表明,喘息反复发作与炎症反应程度呈正相关。病毒感染时导致促炎性细胞因子(如TNF-α、IL-8)表达增加。TNF-α及IL-8作为炎症介质参与毛细支气管炎的发病过程[11]。TNF-α是单核巨噬细胞系统产生的具有肿瘤杀伤作用的细胞因子,并且对机体炎症和免疫应答有调节作用。相关研究也证实[12-14],呼吸道合胞病毒毛细支气管炎患儿外周血检测中不仅存在Th1/Th2和IFN-γ/IL-4的调节失衡,也存在TGF-β/IL-17和IL-10/IL-17失衡。
已有研究证实[15-16],IL-4在哮喘的发生发展中起着非常关键的作用,不仅可促进B细胞增殖,并诱导分化为浆细胞,产生IgE,还可以通过促进血管内皮因子的表达,使炎性细胞在炎症局部浸润增加。另有报道GSI可通过调节Notch相关基因的表达,诱导IL-4含量发生变化,引起哮喘患儿体内Th2优势向Th1应答转变,从而减轻哮喘气道炎症[17]。IL-10是Th2细胞因子中重要的下调因子,对气道炎症具有抑制作用,可调节机体免疫功能。IL-10有减轻呼吸道炎症的作用,这可能对哮喘和毛细支气管炎的治疗有潜在应用价值。另有研究证实,IL-10水平上升也可以促进效应性T细胞转化为调节性T细胞。
本研究结果发现,与C组比较,B组患儿急性期血清TNF-α、IL-8水平明显增高,IL-4、IL-10水平明显下降,A组细胞因子含量改变不明显,差异无统计学意义,提示毛细支气管炎急性期Th2类细胞因子受抑制,Th1细胞功能亢进,存在Th1/Th2功能失调,其程度与病情严重有直接关系。经治疗后,B组毛细支气管炎患儿血清TNF-α、IL-8水平较前下降,与A组比较,差异有统计学意义;IL-4、IL-10水平有所恢复,但仍低于C组。本研究结果也证实毛细支气管炎病情严重程度与Th1/Th2平衡的紊乱程度呈正相关性。
综上所述,毛细支气管炎患儿的免疫功能可能受到损害,其损害程度与病情密切相关。CD4+CD25+调节性T细胞比例与疾病严重程度呈负相关趋势,这提示临床治疗方面,可适当应用免疫调节剂,可能对提高疗效、缩短病程及远期预后有重要意义。调节性T细胞、TNF-α、IL-8、IL-4和IL-10水平异常与毛细支气管炎患儿疾病进展相关,也可作为毛细支气管炎治疗疗效评估的指标;后续研究可针对毛细支气管患儿远期预后展开[18]。
[参考文献]
[1] 罗征秀,徐秀娟. 毛细支气管炎诊治进展[J]. 中华实用儿科临床杂志,2017,32(2):253-255.
[2] 李宾,吴福玲,冯学斌. 呼吸道合胞病毒毛细支气管炎患儿外周血CD4+CD25+调节性T细胞与Th17细胞功能变化及意义[J]. 细胞与分子免疫学杂志,2012,28(4):426-428.
[3] Thwaaites RS,Ito K,Chingono JM,et al. Nasosorption as a minimally invasive sampling procedure:Mucosal viral load and inflammation in primary RSV bronchiolitis[J]. J Infect Dis,2017,215(8):1240-1244.
[4] Shin YH,Kim GR,Lee KS,et al. Clinical predictors of chest radiographic abnormalities in yong children hospitalized with bronchiolitis:a single center study[J]. Korean J Pediatr,2016,59(12):471-476.
[5] Piltas G,Rudensky AY. Regulatory T Cells:Differentiation and Function[J]. Cancer Immunol Res,2016,4(9):721-725.
[6] Stelmaszczyk-Emmel A. Regulatory T Cells in children with allergy and asthma:it is time to act[J]. Respir Physiol Neurobiol,2015,209(4):59-63.
[7] Bin Dhuban K,Kormete M,S Mason E,et al. Functional dynamics of Foxp3(+)regulatory T cells in mice and humans[J]. Immunol Rev,2014,259(1):140-158.
[8] Zhu YF,Cai XH,Zhu JY,et al. Study of CD4+CD25+ Regulatory T cells and expression of Foxp3 mRNA in bronchiolitis and glucocorticoid regulation[J]. Zhonghua Yi Xue Za Zhi,2009,89(22):1563-1566.
[9] 孫平平,马少春. Th1/Th2失衡及毛细支气管炎特异性免疫治疗的研究进展[J]. 国际免疫学杂志,2017,40(1):113-116.
[10] Mosmann TR,Cherwinski H,Bond MW,et al. Two types of murine helper T cell clone.I.Definition according to profiles of lymphokine activities and secreted proteins[J]. J Immunol,1986,136(7):2348-2357.
[11] Kapadia SB,Gentile D,Howe-Adams J,et al. Relationship between local TNF protein levels and severity of illness during respiratory syncytial virus infection in hospitalized infants[J]. J Allergy Clin Immun,2002,109(Suppl):341.
[12] 李超乾,徐永健,钟小宁,等. 不同Th1/Th2细胞免疫应答支气管肺泡灌洗液中细胞学的变化[J]. 细胞与分子免疫学杂志,2002,18(6):575-577,585.
[13] 武平,韩瑞敏. 甲基强的松龙对呼吸道合胞病毒毛细支气管炎患儿血清Th17/Treg平衡及其细胞因子的影响[J]. 滨州医学院学报,2015,38(6):426-429.
[14] 孟珊珊,于金燕,闫冰迪. 过敏性哮喘患者调节性 T 细胞对 Th17 细胞和Th19 细胞的影响[J]. 中国免疫学杂志,2015,31(1):93-97.
[15] Mukherjee S,Rutter K,Watson L,et al. Adverse effects of bronchodilators in infants with brochiolitis[J]. The journal of pediatric pharmacology and therapeutics:JPPT:the Official Journal of PPAG,2015,20(1):70-71.
[16] McCallum GB,Morris PS,Grimwood K,et al. Three-weekly doses of azithromycin for indigenous infants hospitalized with brochiolitis:A multicentre randomized,placebo-controlled trial[J]. Frontiers in Pediatrics,2015,3(4):32.
[17] Hassan MA,Eldin AM,Ahmed MM. T-helper2/T-helper1 imbalance in respiratory syncytial virus bronchiolitis in relation to disease severity and outcome[J]. Egypt Immunol,2008,15(2):153-160.
[18] 徐恩會,耿刚. 浅析毛细支气管炎发展为哮喘的危险因素[J].儿科药学杂志,2018,24(9):62-64.
(收稿日期:2018-10-30)
