妊娠期糖尿病患者年龄及体质因素与发病相关性探讨
2019-04-24林莉莉
林莉莉
(中国人民解放军第九五医院产科,福建 莆田 351100)
妊娠期糖尿病(GDM)极为妊娠期间出现或首次发现的糖代谢紊乱,是女性围产期常见一种并发症,发生率约为1.5~14%。当下,国内外针对GDM发病的流行病学研究很多,GDM也得到社会的广泛重视。为降低孕期并发症发生率与围产期胎儿死亡率,提升GDM的认知水平,早预防、早发现、早诊断、早治疗,具有很大现实意义[1]。本文主要探讨GDM患者发病与年龄及体质间的相关性,做出如下报道。
1 资料与方法
1.1 一般资料
取2016年7月~2017年12月在我院进行产前检查、分娩的2000例健康适龄孕妇,年龄24~33岁,平均29岁,孕周35~40周。分为实验组1000例、交叉组500例和普通组500例。所有孕妇对本次研究知情参与,且孕前无或未发现有糖尿病病史。三组研究对象一般资料无明显差异(P>0.05)。其中普通组产妇仅接受普通产检,交叉组建卡时未及时预防,产检过程中发现问题后及时行三级围产保健;实验组积极推行三级围产保健理念。
1.2 方法
1.2.1 普通组
孕妇进行常规产检。
1.2.2 交叉组
未在建卡时就及时预防,产检期间发现问题后,及时进行三级围产保健。
1.2.3 实验组
常规产检的同时结合个体化营养指导,全面落实三级围产保健理念。
1.3 观察指标
(1)GDM判定标准
结合2011年中国卫生部颁发的妊娠期糖尿病诊断标准:75g葡萄糖耐量试验(OGTT)的正常值:空腹、服葡萄糖后1h、2h血糖指标分别低于5.1 mmol/L、10.0 mmol/L、8.5 mmol/L。任意一项血糖值异常均可确诊为GDM。
(2)痰湿体质特征
形体肥胖,腹部胀大,面色淡黄,胃腹胀满,痰多黏腻,胸闷,肢体沉重不爽,舌质淡白,苔滑腻,脉滑或弦滑。
(3)观察三组孕产妇的妊娠结局。
1.4 统计学处理
本次试验研究选用SPSS 16.0软件包,率(%)表示计数资料,x2进行检验。当P<0.05时,代表数据差异有统计学差异。
2 结 果
实验组GDM发生率明显低于交叉组及普通组,组间数据差异均有统计学意义(P<0.05)。见表1。在患病的248例产妇中,年龄≥30岁者占71.8%;GDM患者孕期以痰湿体质为主。

表1 三组孕妇GDM发生情况统计[n(%)]
实验组自然分娩率显著高于交叉组、普通组(P<0.0 5),且剖宫产率显著低于交叉组、普通组(P<0.05);交叉组自然分娩率显著高于普通组(P<0.05),且剖宫产率显著低于普通组(P<0.05),见表2。
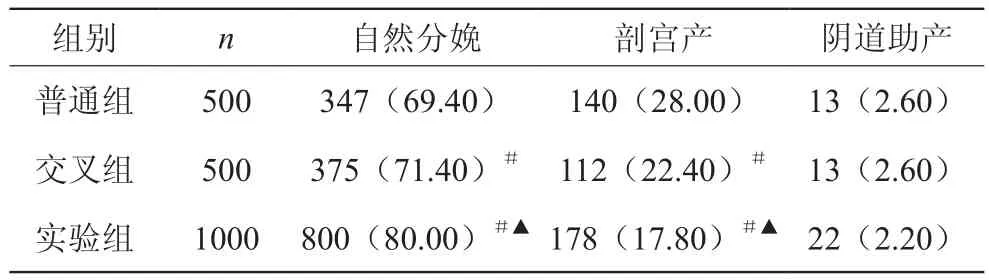
表2 三组妊娠结局比较[n(%)]
3 讨 论
当下,临床上针对GDM的诊断尚未作出统一定论,各个国家报道的发生率有所差异,约为1.5~14%。GDM若长期不被解除,将会对孕产妇以及新生儿造成很多负面影响,以妊娠高血压综合征、羊水过多、感染、巨大儿、低镁血症等为主,也使孕妇及胎儿日后发生DM的概率相应增加。
关于GDM发病的影响因素,最近几年国内外学者进行广泛性研究。例如Lao等回顾性调查4年共15827名中国香港地区妇女GDM发病与年龄间的相关性,并明GDM发病风险从25岁后随着母亲年龄的递增而明显上升,这和美国糖尿病学会(ADA)推荐使用≥25岁作为筛查的年龄界限相吻合[2]。本次研究中的248例患病产妇中,年龄≥30岁者占71.8%;GDM患者孕期以痰湿体质为主。
在祖国中医中,糖尿病属于“消渴”范畴,孕期女性体内环境由于妊娠出现变化,是特殊生理阶段,腹中遽增一物,可能造成气机紊乱,津液聚成痰饮,若在饮食不节、情绪抑郁、劳逸失衡等多种因素的作用下,加大GDM发生的可能性,多饮、多食、多尿是典型症状,B超检查结果提示水过多、胎儿畸形等。
为降低GDM发生率与围生期胎儿死亡率,本文笔者建议应加强“三级预防干预”:
一级孕期营养宣教预防:初诊时在DOHAD理论的引导下进行围产营养宣教,内容以少量多餐、高蛋白低脂肪饮食、增加粗粮摄入量、适量运动、控制早餐时间(7~8点)、适量食用水果、多样化的烹调方式等为主。
二级干预,结合产检实况,设定理想化体重管理目标,解析不良饮食习惯成因,制定个体化的营养干预计划,指导孕妇记饮食日志。对产检报告进行详细分析譬如胎儿大小、血脂、血压、贫血、血糖、体重是否增加、宫高腹围是否增加等情况,制定理想体重管理目标。通过分析孕妇不良饮食习惯,制定个体化营养干预方案,并指导其记录每日的饮食日记,定期产检,观察孕妇与胎儿生长发育状况,全面评估孕妇营养日记,严格把控孕妇体重增长,明确问题所在,并予以定期随访。
三级治疗,确诊后进行个体化营养治疗,普及食物交换等方法。
