显微神经外科治疗动脉瘤性蛛网膜下腔出血对患者神经功能影响情况分析
2019-04-22唐大荣程美雄
唐大荣,程美雄
(1.四川省仪陇县人民医院神经外科,四川 仪陇 637600;2.四川省医学科学院·四川省人民医院神经外科,四川 成都 610041)
动脉瘤破裂所致蛛网膜下腔出血(aSAH)系因颅内病理性动脉瘤破裂造成动脉血涌入蛛网膜下腔,并引发一系列神经功能障碍的脑出血疾病。其aSAH患者颅内动脉瘤长期存在,常由外界刺激而诱发颅内压增高促使动脉瘤破裂而发病。在70%以上的aSAH患者伴严重出血情况,并因此引发一系列严重神经功能缺失,进而危及发病者性命[1]。在实际临床工作中运用的主要治疗aSAH手术手段为常规开颅动脉瘤夹闭术,尽管手术安全性较高,但手术相应操作所致创伤不容忽视、且伴随较多围手术期并发症[2]。本研究选择神经外科术中运用显微操作治疗aSAH患者,其具有减少手术耗时,缩减手术操作所致损伤且有利于避免出现手术并发症[3]。现报道如下。
1 资料与方法
1.1一般资料收集2015年4月至2017年2月在我院治疗的aSAH患者110例,纳入标准:①首次无诱因发作蛛网膜下腔出血(SAH);②由脑血管造影或颅内动脉CT成像等明确存在脑动脉血管动脉瘤,且上述动脉瘤为本次SAH责任动脉瘤;③患者及家属知情同意。排除标准:①其他原因导致非自发性SAH;②合并有心、肝、肺等其他重要脏器严重疾病、明显脑水肿、癫痫等。根据最终选取的治疗方案分为观察组(n=51)和对照组(n=59),两组一般资料比较差异无统计学意义(P> 0.05),见表1。

表1 两组患者一般资料比较
1.2方法入院后立即进行相关检查,予患者ICU监护、卧床休息等治疗措施。在此基础上,对照组动脉瘤性蛛网膜下腔出血患者介入常规外科手术,观察组采用显微神经外科联合治疗。此外行患者静脉血TNF-、IL-6和IL-1β等指标检测,检测方法:于清晨抽取患者空腹静脉血5 ml,4500 r/min离心15 min后将血清样本置于-70 ℃温箱保存待用。运用酶联免疫吸附测定(ELISA)测试TNF-、IL-6水平;而IL-1β含量则使用流式细胞仪检测;严格按照试剂盒说明书操作。
1.3疗效判断标准①采用神经系统疾病预后评分量表-格拉斯格量表(GOS)评估患者预后[4],分5个等级:轻度残疾:治疗后恢复良好、恢复正常生活;中度残疾:患者可在他人协助下工作并独立生活;重度残疾:即不能生活自理,但患者意识清醒;植物生存:患者呈假死状态,仅有微小反应;死亡。其中恢复良好和中度残疾统计为预后良好。②使用美国国立卫生研究院卒中量表(NIHSS)[5]评价患者神经功能,该量表对患肢体活动、面部运动、视野范围、凝视和意识水平等5个方面进行评估,总分共计42分,得分越低,患者神经功能越好。
1.4统计学方法应用SPSS 19.0统计学软件对数据进行分析处理。计量数据以均数±标准差表示,两组独立样本间比较采用t检验,配对t检验应用于手术前后对比。计数数据以百分率表示,两组间比较采用卡方检验。Mann-Whitny U 检验用于检验预后情况。P< 0.05为差异有统计学意义。
2 结果
2.1两组手术前后神经功能评分比较术后1周两组NIHSS评分均较术前明显改善(P< 0.05),且观察组NIHSS评分明显低于对照组(P< 0.05),见表2。

表2 两组aSAH患者手术前后神经功能评分比较 (分)
*与术前比较P< 0.05
2.2两组预后情况比较术后3个月观察组预后良好率为56.86%,对照组为22.03%,观察组预后情况明显好于对照组(P< 0.05),见表3。

表3 两组aSAH患者预后情况比较 [n(%)]
2.3两组血清炎性细胞因子比较两组术后3 d血清炎性细胞因子均较术前有所升高(P< 0.05),术后1周血清炎性细胞因子仍高于术前,但低于术后3 d(P< 0.05);观察组术后3 d和术后1周TNF-、IL-6和IL-1β均明显低于对照组(P< 0.05)。见表4。
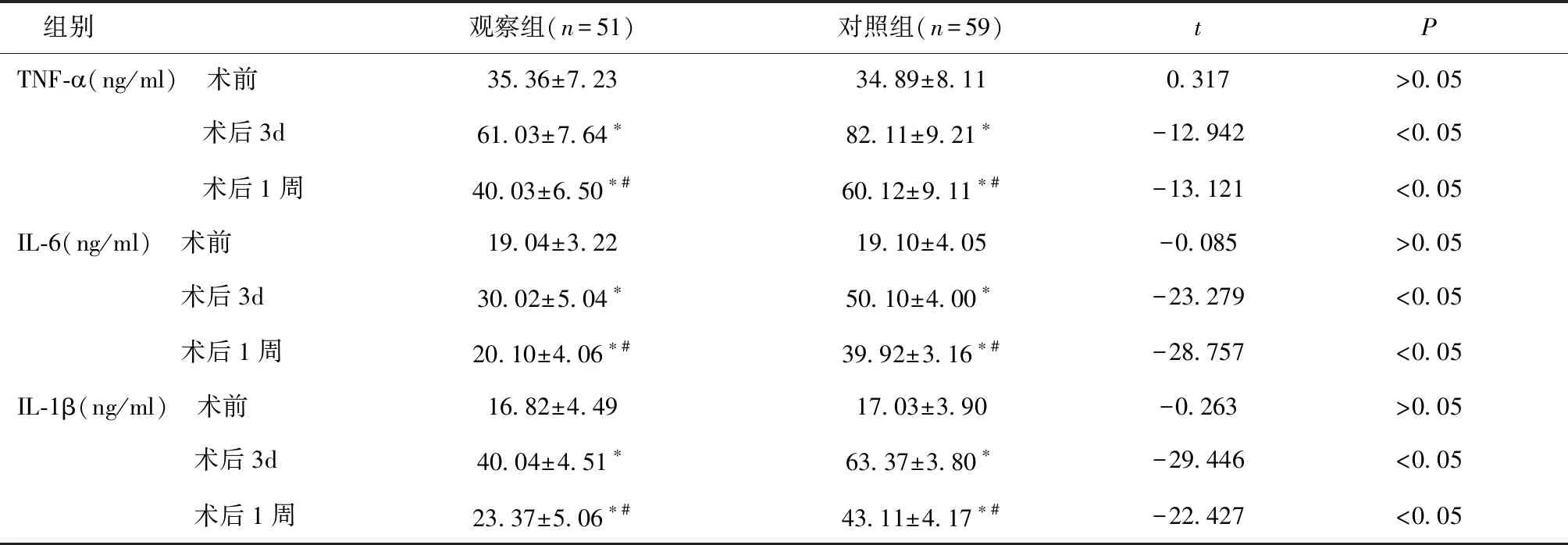
表4 两组aSAH患者血清炎性细胞因子比较
*与术前比较,P< 0.05;#与术后3d比较P< 0.05
2.4两组术后并发症比较两组术后脑梗死、肺部感染和术后再出血发生率比较,差异无统计学意义(P> 0.05)。见表5。
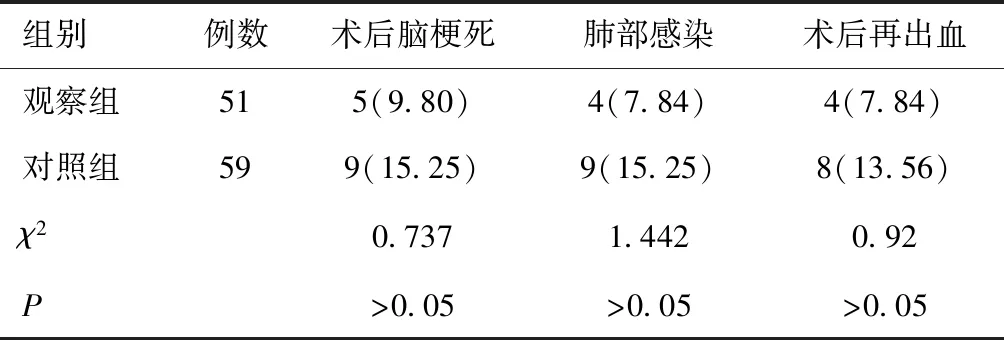
表5 两组患者术后并发症比较 [n(%)]
3 讨论
aSAH典型的临床表现有突发剧烈头痛、恶心呕吐、面色苍白、四肢厥冷无力、意识发生障碍、癫痫的发作以及伴有明显的精神症状等[6]。动脉瘤性蛛网膜下腔出血的体征主要有脑膜刺激征,单侧或双侧锥体束症导致患者单侧或双侧偏瘫,伴有眼底出血或有脑血管痉挛等症状[7]。
针对该致死致残率极高的疾病,目前临床上主要采用保守药物治疗以及传统的外科手术治疗[8]。保守药物治疗措施包括镇静、通便、控制血压、抗纤溶、甘露醇脱水降颅压等综合治疗[9]。此外,钙离子拮抗药如尼莫地平可有效防止因蛛血后刺激颅内动脉造成的血管痉挛,抗氧化剂和抗炎药物也可有效缓解存在的动脉瘤破裂出血所致炎症反应[10]。但是,动脉瘤破裂后存在极高可能再次破裂出血,再出血往往导致患者迅速死亡。然而前述药物保守治疗只能使患者的临床症状得以缓解,无法有效阻止患者破裂动脉瘤的再次出血[11]。因此,采取开颅手术夹闭动脉瘤则成为必须的治疗手段。
世界上第一台动脉瘤开颅夹闭手术于1937年由Walter Dandy顺利执行,其特点为在肉眼直视下开颅、分离脑组织、暴露动脉瘤并予以夹闭,被称为传统开颅动脉瘤夹闭手术。其后,该创新手术方式拯救了大量动脉瘤破裂出血患者的性命,但是随着神经外科手术技术的发展,上述传统手术方式逐渐不能满足现代神经外科的需要。传统开颅夹闭动脉瘤治疗,虽然可以根本上杜绝危及患者生命的破裂动脉瘤再次出血,但肉眼下分离脑组织和暴露动脉瘤却往往对天生精细的神经组织造成破坏,加之蛛血后脑组织肿胀明显难以分离,因此传统手术带来大量不良并发症,甚至造成患者终身瘫痪等,影响存活患者的生活质量[12]。本研究采用显微神经外科治疗破裂动脉的方式能有效解决上述保守药物和传统动脉瘤夹闭手术治疗带来的诸多问题。
显微神经外科技术是一种利用光学显微镜或光学放大镜观察手术视野,并借助显微器械进行脑内神经微操作的手术方案,可以使术者精确地分辨并分离动脉瘤以及其周围各种精细脑组织、血管和神经等[13]。在治疗动脉瘤性蛛网膜下腔出血中采用神经外科手术显微镜在术中可以有效地将末端细小动脉的误损伤量降至最低,同时在放大若干倍的明亮手术视野下有效地分离动脉瘤与黏连的水肿脑组织,从而尽可能在手术损伤最小的情况下暴露出破裂的动脉瘤,同时因其显微操作而动作轻柔,进而最大限度的避免了因手术刺激导致的术中动脉瘤破裂[14]。前述操作结束后,还需反复用尼莫地平生理盐水冲洗术野与蛛网膜下腔,清除蛛网膜下腔的积血,降低出血及代谢产物对于蛛网膜周围血管和周围组织的刺激,有效缓解术后动脉瘤性蛛网膜下腔出血的血管痉挛及脑积水等并发症,上述步骤已广为传统动脉瘤夹闭手术采用,但在显微操作下进行上述操作步骤,则能进一步冲洗传统手术不能触及的解剖死角,进而提高治疗效果[15]。
本研究中表2显示显微镜下动脉瘤夹闭术后患者神经功能恢复更佳,提示在传统动脉瘤夹闭手术基础上加用显微镜操作后能有效的提高手术质量和改善神经功能。表3显示显微神经外科联合治疗动脉瘤性蛛网膜下腔出血的患者预后更好,证明此种显微手术方式对患者机体的损伤较小。表4提示显微神经外科治疗动脉瘤性蛛网膜下腔出血患者术后进行血清因子检查后炎症因子较少,说明该手术可减轻炎症的诱发,减少患者痛苦。表5表明显微夹闭手术能明显减少患者术后并发症,更有利于患者的康复。本研究的创新性在于采用显微神经外科治疗动脉瘤性蛛网膜下腔出血,有利于减轻既往手术方式对患者造成的创伤,并且可以改善患者的预后,值得临床借鉴和推广。
综上所述,运用显微神经外科治疗蛛血患者的破裂动脉瘤的临床效果显著,并发症率低,其手术方式有较高临床指导意义。
